Dr. David González Fernández. Doctor en Odontología por la Universidad Complutense de Madrid. Master en Periodoncia por la Universidad Complutense de Madrid. Especialista en Osteointegración por la Universidad Complutense de Madrid. Práctica exclusiva en Periodoncia e Implantes en clínica OrtoPerio, Murcia.
Introducción
La recesión gingival es el desplazamiento de los tejidos periodontales marginales a una posición apical a la línea amelocementaria (1). Su etiología es variable, siendo su factor etiológico principal el acúmulo de placa bacteriana (2). Sin embargo, la recesión gingival también puede presentarse en pacientes con excelente control de placa y a edades jóvenes (menores de 35 años) (3). En estos casos su etiología suele encontrarse relacionada con una técnica de cepillado traumática, sumado a algunos agravantes como malposiciones dentarias, periodonto fino, dehiscencias óseas alveolares, movimientos ortodónticos incontrolados, yatrogenias, etc. (4-6).
Las indicaciones más frecuentes de tratamiento quirúrgico para la cobertura de recesiones gingivales son: hipersensibilidad dental, estética, tratamiento de la caries radicular y abrasión cervical (7).
La cobertura radicular no va a ser siempre posible. El pronóstico del tratamiento quirúrgico periodontal va a estar condicionado por el nivel de hueso interproximal (8).
Miller estableció una clasificación de recesiones gingivales basada en la posición del margen gingival a nivel interproximal y en la presencia o ausencia de encía insertada en el sitio de la recesión (8). Esta clasificación tiene mucha importancia clínica, ya que permite establecer en base a los parámetros que evalúa la predictibilidad de la cobertura radicular.
Clasificación de Miller
Clase I: El margen de la recesión no llega a la línea mucogingival. No hay pérdida de hueso interproximal.
Clase II: El margen de la recesión llega o atraviesa la línea mucogingival. No hay pérdida de hueso interproximal.
Clase III: El margen de la recesión llega o atraviesa la línea mucogingival. Pérdida de hueso interproximal apical a la línea amelocementaria, pero coronal al margen apical de la recesión.
Clase IV: El margen de la recesión se extiende más allá de la línea mucogingival. Pérdida de hueso interproximal apical al margen de la recesión.
Esta clasificación tiene un sesgo y es que no atiende a la anchura y la longitud de la recesión. Por ejemplo, una recesión muy ancha, será mucho más difícil de cubrir que una estrecha, pues el área radicular avascular a cubrir será mayor.
Tipos de injertos gingivales
Los injertos gingivales pueden ser libres (9, 10) o pediculados (11).
Los injertos pediculados consisten en un ligero deplazamiento del tejido donante, hacia un lecho receptor adyacente (11). Para el tratamiento de recesiones gingivales, los injertos pediculados tienen el inconveniente del riesgo de crear una nueva recesión gingival en el diente adyacente. Además, su uso en recesiones gingivales múltiples es limitado (12).
Los injertos libres son los que implican la desinserción del tejido y su colocación en un lecho receptor distante del sitio donante (9, 10). Los injertos libres se dividen según los tejidos que involucra el injerto en:
Injertos gingivales libres: Son injertos que contienen epitelio y tejido conectivo gingival (10). El uso de injertos gingivales libres para el tratamiento de recesiones gingivales no tiene buena predictibilidad, puesto que sólo pueden ser utilizados en forma de “onlay”, por lo que su vascularización es muy limitada (10).
Injertos de tejido conectivo subepitelial: Son injertos que contienen tejido conectivo y frecuentemente periostio (13-15). Estos injertos no deben contener epitelio ya que éste impediría su correcta vascularización por parte del lecho receptor. Al carecer de epitelio estos injertos pueden recibir doble vascularización a manera de sándwich y por lo tanto su predictibilidad será mayor.
Sitio donante: el más frecuente es el paladar. La localización donante ideal dentro del paladar sería la zona de premolares y la parte mesial del primer molar, situándose el límite coronal del injerto a 2-3 mm del margen gingival de estos dientes. La complicación más frecuente al obtener un injerto de tejido conectivo del paladar es la hemorragia de la arteria palatina, por lo que el operador debe conocer muy bien el campo anatómico y el tratamiento de dicha complicación (16).
 |
Técnicas de cobertura radicular
La primera técnica para usar un injerto de tejido conectivo subepitelial clínicamente fue descrita por Langer en 1982 (17), el objetivo era aumentar el grosor de crestas edéntulas para mejorar la estética. Posteriormente, en 1985 Langer propuso una modificación de esta técnica para asegurar la cobertura radicular (18), en esa publicación describió la técnica más versátil y usada en la actualidad que es la técnica del injerto conectivo subepitelial interposicionado. Esta técnica consiste en la creación de un lecho receptor en el sitio de la recesión gingival levantando un colgajo a espesor parcial y la interposición a manera de sándwich de un injerto de tejido conectivo subepitelial.
En ese mismo año, Raetzke (19) describió la técnica del “sobre”, que consiste en la realización de un lecho receptor a espesor parcial sin levantar colgajo, es decir, haciendo un sobre en el área adyacente a la recesión e introduciendo el injerto de tejido conectivo dentro de ese sobre. Esta técnica sólo servía para el tratamiento de recesiones gingivales únicas.
Técnica del túnel
Allen (20) describió la técnica del túnel para cobertura de recesiones gingivales múltiples. Dicho procedimiento quirúrgico consiste en la creación de lechos receptores a espesor parcial del tipo “sobres”, comunicados entre sí hasta formar un túnel y la introducción de un injerto de tejido conectivo subepitelial dentro del lecho múltiple. Esta técnica es altamente sensible a la habilidad quirúrgica del operador ya que requiere un lecho receptor amplio que se extienda varios milímetros apical a la línea mucogingival y que no haya perforación alguna en toda la superficie vestibular, así como que se mantenga la integridad de las papilas.
Ventajas: La técnica del túnel tiene la ventaja de ser menos traumática, la cicatrización es más rápida puesto que se mantiene mejor la vascularización al no hacerse incisiones liberadoras, es menos molesta para el paciente y más estética al eliminarse completamente la posibilidad de cicatrices en las líneas de incisión vestibular.
Desventaja: Mayor dificultad desde el punto de vista quirúrgico, ya que la posibilidad de perforar el lecho receptor por vestibular o desgarrar a nivel de las papilas es mayor.
Objetivo
Presentar un caso en que se ha tratado con éxito recesiones múltiples profundas y anchas en el sector anterior superior mediante la técnica de injerto de tejido conectivo subepitelial en túnel.
Paciente y métodos
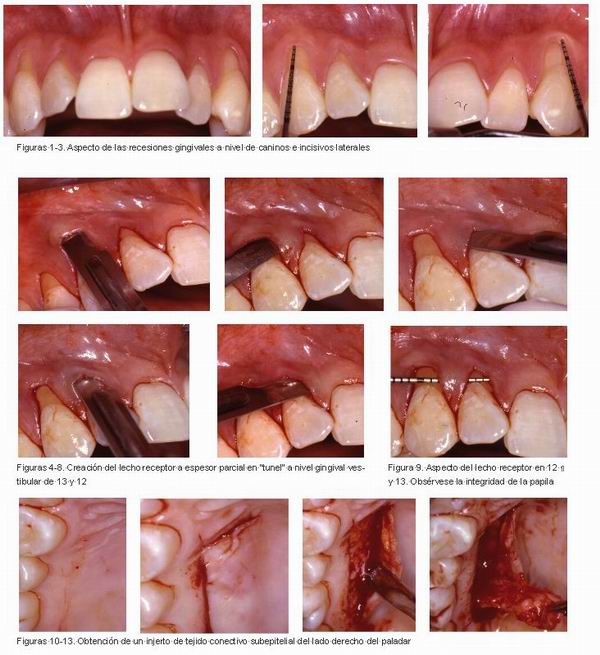
Mujer de 21 años, con higiene oral excelente y presentando recesiones gingivales a nivel de incisivos laterales y caninos superiores (Figuras 1-3). En este caso se considera que la etiología de las recesiones es un cepillado traumático unido a un biotipo periodontal fino. Después de explicarle la técnica correcta de cepillado apropiada a su caso se procedió a hacer un injerto de tejido conectivo en túnel.
Se realizó un lecho receptor consistente en un colgajo a espesor parcial a nivel de 12 y 13. Las incisiones se hicieron introduciendo el bisturí entre la encía y la superficie radicular a nivel de las recesiones gingivales, hasta llegar a una profundidad de 10 mm apical a la línea mucogingival y extendiéndose en sentido mesio-distal hasta la línea ángulo proximal de los dientes adyacentes a los dientes a tratar. Se tuvo mucho cuidado de no perforar la parte vestibular del lecho receptor, así como de mantener la integridad de las papilas (Figuras 4-9).
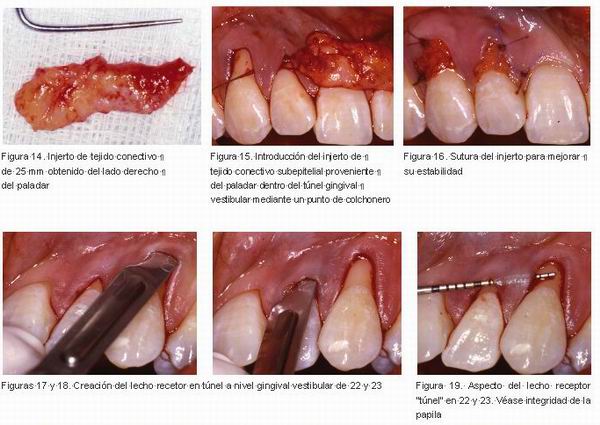
Una vez creado el lecho receptor se obtuvo un injerto de tejido conectivo subepitelial procedente del lado derecho del paladar (Figuras 10-14). El injerto se extendía desde la superficie mesial del primer premolar a la superficie distal del primer molar, tras la obtención del injerto.
Una vez obtenido el injerto, se introdujo dentro del lecho receptor mediante un punto de colchonero a través de las papilas (Figura 15) y tras su colocación y adaptación se dio puntos de sutura a nivel coronal y apical por mesial y distal (Figura 16).
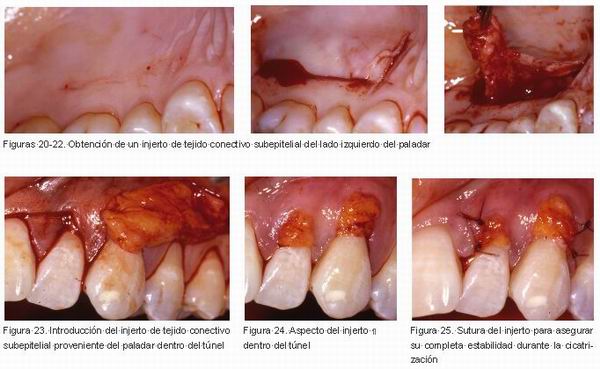
En el lado izquierdo se trató de la misma forma las recesiones presentes en 22 y 23, con la diferencia que el injerto de tejido conectivo se obtuvo del lado izquierdo del paladar (Figurass 17-25).
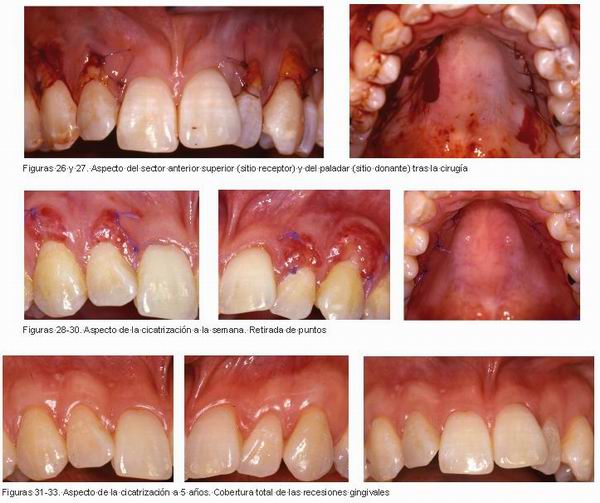
Ambos incisivos laterales y caninos superiores fueron tratados en el mismo acto quirúrgico utilizando injertos de ambos lados del paladar (Figuras 26 y 27).
 |
 |
 |
Resultado
A la semana se retiró los puntos de sutura, en la zona receptora los injertos se habían integrado presentando todavía pequeñas áreas superficiales blanquecinas (Figuras 28 y 29), además se observó cicatrización excelente del paladar (Figura 30).
Cinco años después se observaba cobertura radicular completa de las recesiones gingivales y no se observaba diferencia de color entre la zona injertada y el área adyacente (Figuras 31-33).
Discusión/Conclusión
La técnica de cobertura radicular para el tratamiento de recesiones gingivales múltiples mediante injerto de tejido conectivo subepitelial en túnel permite un aporte vascular mayor que otras técnicas en las cuales hay que levantar colgajo, obteniéndose una cicatrización menos traumática, más rápida, altamente predecible y con menor morbilidad.
Correspondencia:
Dr. David González Fernández
Clínica ortoPerio
Centro Comercial Centrofama, primera planta
Avda. Tte. Gral. Gutiérrez Mellado, 9
30008 Murcia
Bibliografía
1. Rosenberg N. Vestibular alterations in periodontics. Journal of Periodontology. 1960; 31: 231-237.
2. Löe H, Anerud A, Boysen H. The natural history of periodontal disease in man: prevalence, severity, extent of gingival recession. Journal of Periodontology. 1992; 63: 489-495.
3. Löe H, Anerud A, Boysen H, Smith M. The natural history of periodontal disease in man: The rate of periodontal destruction before 40 years of age. Journal of Periodontology. 1978; 49: 607-620.
4. Gorman W. Prevalence and aetiology of gingival recession. Journal of Periodontology. 1967; 38: 316-322.
5. Löst C. Depth of alveolar bone dehiscences in relation to gingival recessions. Journal of Clinical Periodontology. 1984; 11: 583-589.
6. Vekalahti M. Occurrence of gingival recession in adults. Journal of Periodontology. 1960; 49: 599-603.
7. Wennstrom J, Pini Prato G. In: Lindhe J. Clinical periodontology and implant dentistry. Chapter 19: Mucogingival Therapy. 1998. 3a edition. Pag. 571.
8. Miller P. A classification of marginal tissue recession. International Journal of Periodontics and restorative Dentistry. 1985a; 5: 9-13.
9. Sullivan H, Atkins J. Free autogenous gingival grafts. I. Principles of successful grafting. Periodontics. 1968a 6: 121-129.
10. Sullivan H, Atkins J. Free autogenous gingival grafts. II. Utilization of grafts in the treatment of gingival recession. Periodontics. 1968a 6: 152-160.
11. Grupe J, Warren R. Repair of gingival defects by sliding flap operation. Journal of Periodontology. 1956; 27: 290-295.
12. Proceedings of the World Workshop in Periodontics (1996). Consensus report on mucogingival therapy. Annals of Periodontology 1: 702-706.
13. Edel A. Clinical evaluation of free connective tissue grafts used to increase the width of keratinized gingival. Journal of Clinical Periodontology. 1974; 1: 185-196.
14. Karring T, Löe H. The origin of granulation tissue and its impact on postoperative results of mucogingival surgery. Journal of Periodontal Research 1975; 46: 577-585.
15. Wennstrom J. Regeneration of gingival following surgical excision. A clinical study. Journal of Clinical Periodontology. 1983; 10: 287-297.
16. Reiser G, Bruno J, Mahan P, Larkin L. The subepithelial connective tissue graft palatal donor site: Anatomic considerations for surgeons.
17. Langer B, Langer L. Subepithelial connective tissue graft for root coverage. Journal of Periodontology. 1985; 56: 715-720.
18. Langer B, Calagna L. The subepithelial connective tissue graft: A new approach to the enhancement of anterior cosmetics. International Journal of Periodontics and Restorative Dentistry. 1982; 2: 23.
19. Raezke P. Covering localized areas of root exposure employing the “envelope” technique. Journal of Clinical Periodontology. 1985; 56: 397-402. International Journal of Periodontics and Restorative Dentistry. 1996; 16: 131-138.
20. Allen A. Use of the supraperiosteal envelope in soft tissue grafting for root coverage. I. Rationale and technique. International Journal of Periodontics and Restorative Dentistry. 1994; 14: 217-227.




