Dr. David Gallego Romero. Dr. Javier Cabezas Talavero. Odontólogo Máster en Cirugía Bucal. Profesor del Máster de Cirugía Bucal. Universidad de Sevilla / Dra. Pilar Hita Iglesias. Odontóloga Máster en Cirugía Bucal. Profesor del Máster de Cirugía Bucal. Becaria Fpdi Universidad de Sevilla / Dr. Daniel Torres Lagares. Odontólogo Máster en Cirugía Bucal. Profesor del Máster de Cirugía Bucal. Universidad de Sevilla
La rehabilitación del maxilar posterior atrófico tiene una serie de condicionantes generales y particulares que hacen de ella un verdadero reto tanto desde el punto de vista quirúrgico como prostodóntico.
1. Resumen
La rehabilitación del maxilar posterior atrófico tiene una serie de condicionantes generales y particulares que hacen de ella un verdadero reto tanto desde el punto de vista quirúrgico como prostodóntico.
En este sentido, es fundamental que el equipo clínico realice un estudio y planificación exhaustiva de esta zona del maxilar a fin de tener identificados previamente todos los condicionantes anatómicos que suelen presentarse en esta zona y, en función de ello, realizar los procedimientos quirúrgicos indicados para favorecer la rehabilitación protésica implantosoportada.
Entre las opciones quirúrgicas que permitirán rehabilitar un maxilar posterior atrófico, destacan la elevación del seno maxilar, la utilización de injertos aposicionales monocorticales y la inserción de implantes en zonas alternativas como la tuberosidad o la apófisis pterigoides.
Palabras clave
Maxilar posterior atrófico, elevación sinusal, injertos monocorticales, tuberosidad, apófisis pterigoides.
2. Maxilar posterior atrófico
Es importante destacar que la atrofia de la zona posterior del maxilar no siempre es involutiva, aunque sí que es la causa más frecuente.
Sin embargo, en ocasiones esta atrofia tiene su origen etiológico en traumatismos o incluso en mutilaciones quirúrgicas relativas a procesos oncológicos.
En todo caso, la situación de mayor o menor atrofia de la parte posterior del maxilar va a derivar en dificultades tanto para la retención de una prótesis removible convencional como para la inserción de implantes con el objetivo de conseguir una rehabilitación fija del sector.
De forma general, el sector posterior del maxilar presenta una serie de particularidades que lo hacen especialmente conflictivo a la hora de planificar y ejecutar un tratamiento del mismo con prótesis implantosoportadas:
— Calidad ósea: Esta zona suele presentar un hueso de escasa calidad, tipo III/IV de la clasificación de Lekholm y Zarb. Este detalle tiene su importancia tanto en el hecho de que va a permitir una menor estabilidad primaria del implante en el momento de su inserción, como en que por su carácter trabecular poroso, va a proporcionar una menor superficie de contacto directo entre el hueso y el implante.
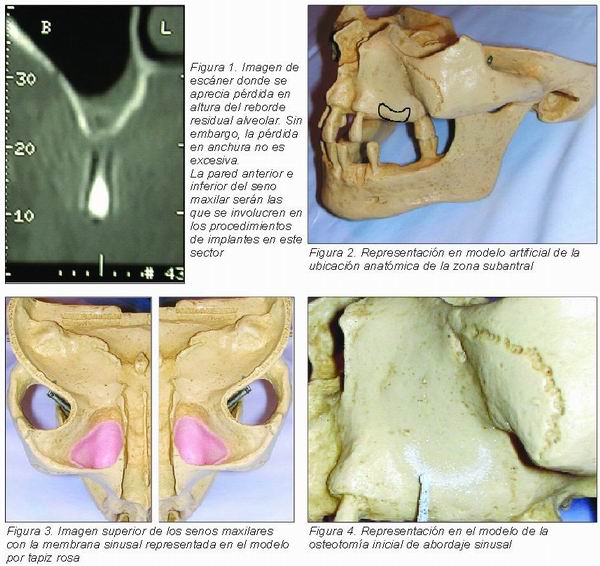
— Disponibilidad ósea: Se caracteriza por tener una reducida disponibilidad ósea para la inserción de implantes. En este sentido, la pérdida ósea que sufre esta zona suele ser mayor en altura que en anchura (Figura 1).
La escasa altura disponible se debe, por un lado, a la pérdida de altura crestal relativa a la reabsorción subsiguiente a la desdentación y, por otro lado, a la progresiva neumatización que experimenta el seno maxilar por este mismo motivo.
La anchura de la cresta se reduce en una proporción menor pero, al producirse con un modelo de reabsorción centrípeto, o sea, se produce una reabsorción desde vestíbulo a palatino, va a conducir a una situación de mordida cruzada con el sector posterior mandibular.
• Fuerzas oclusales: Se trata de una zona que soporta altas tensiones tanto en situaciones de función como de parafunción.
• Relación coronoimplante desfavorable: Consecuente a la pérdida en altura, la distancia con la arcada antagonista va aumentando progresivamente. Esto condicionará, si no se realizan técnicas quirúrgicas adicionales, que la rehabilitación implantosoportada tenga una proporción coronoradicular desfavorable en la mayoría de los casos.
3. Anatomía y terapéutica aplicada
Si realizamos un análisis sobre la anatomía aplicada a la cirugía de esta zona posterior del maxilar, diferenciaremos la zona subantral de la zona tuberositaria y pterigoidea.
3.1. Zona subantral
Nos centraremos en primer lugar en la zona subantral por ser la más trascendente y utilizada en el enfoque de la rehabilitación de los maxilares posteriores atróficos.
La zona subantral está constituida por la cresta ósea residual que limita superiormente con suelo del seno maxilar, anteriormente con la cresta infracigomática y posteriormente con la tuberosidad del maxilar (Figura 2).
La calidad ósea que suele haber en esta zona es hueso tipo III, lo que unido a la frecuente escasez de altura, complica la preparación del lecho implantario y la estabilización primaria del implante.
3.1.1. Seno maxilar
La estructura anatómica noble a respetar en esta área a la hora de insertar los implantes es el seno maxilar.
Los senos maxilares son cavidades óseas bilaterales que tienen forma de pirámides cuadrangulares. En concreto, las paredes inferior y lateral del seno son las que más se van a involucrar en la cirugía de implantes (Figuras 1, 3 y 4).
 |
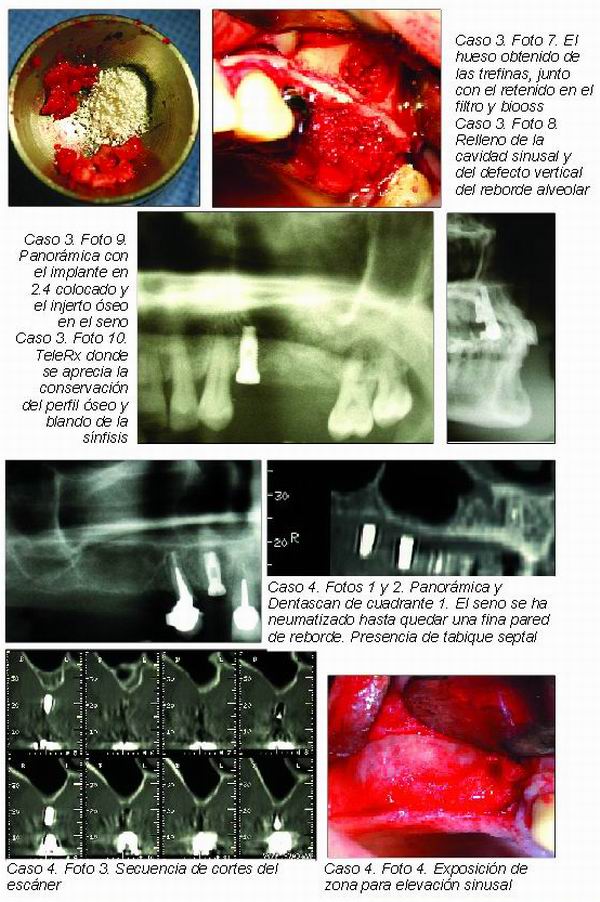
El suelo del seno maxilar es cóncavo y de pared fina. En el 70 por ciento de los casos está por debajo del suelo nasal. Los ápices radiculares del segundo molar y del primero o en su defecto, los alveolos residuales de ellos, son los que presentan una menor distancia al seno maxilar.
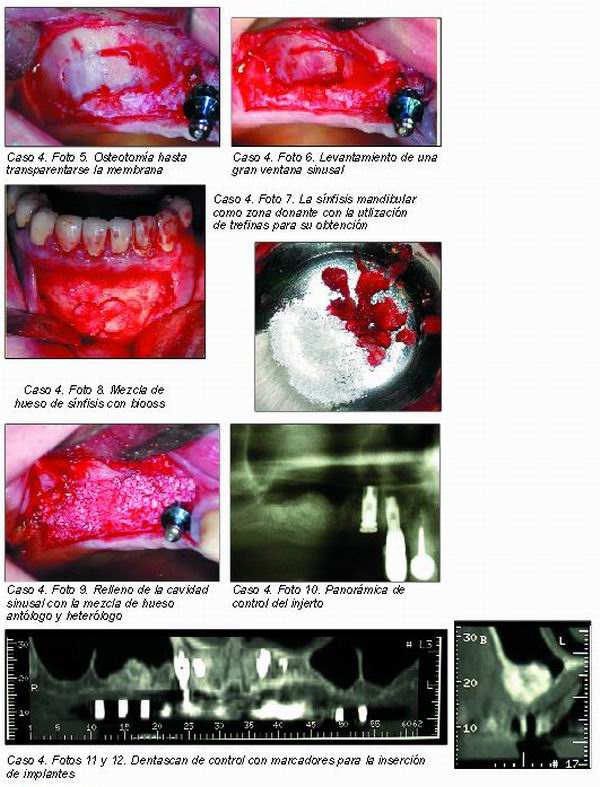
Tras la pérdida dentaria, no sólo tiene lugar la atrofia de la pared alveolar, sino que también el suelo del seno se hunde hacia abajo, de tal forma que varios años después de la pérdida dentaria es sólo una fina lámina ósea lo que separa la pared del alveolo vacío del seno maxilar (Caso 4: Figurass 1, 2 y 3).
La pared lateral del seno va a representar la vía de abordaje natural para el procedimiento quirúrgico de elevación de seno (Figura 4 y casos 2-4).
Al igual que el resto del seno, está recubierta por una fina membrana llamada membrana de Schnaider que habrá que manipular cuidadosamente para no perforarla en los procedimientos de abordaje sinusal (Figura 3 y foto 4 de caso clínico 3).
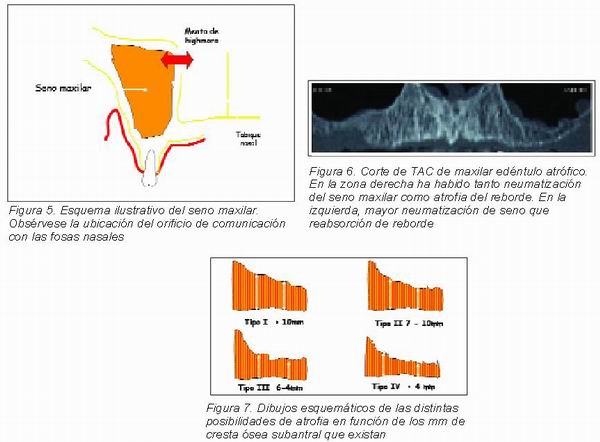
En la pared medial del seno, se abre el ostium que comunica el seno maxilar con las fosas nasales. Aunque esta pared no va a ser de manipulación directa en implantología, es muy importante saber que la situación de este ostium es de 25-35 mm superior al suelo sinusal y tomarlo de referencia para que en las ganancias de altura no elevemos el suelo sinusal más de 15-16 mm a fin de no obstruir esta comunicación naso-sinusal (Figura 5).
3.1.2. Situaciones involutivas de zona subantral
En este maxilar posterior subantral pueden quedar cuatro situaciones diferentes de disponibilidad ósea en función de los procesos involutivos que se hayan desarrollado:
1. Cresta ósea alveolar residual sin apenas reabsorción vertical y también con escasa la neumatización del seno maxilar. No estaríamos, por tanto, ante una situación de maxilar posterior atrófico.
2. Cresta ósea alveolar residual sin apenas reabsorción vertical pero con neumatización del seno maxilar y, por tanto, déficit de altura ósea para la inserción de implantes.
3. Cresta ósea alveolar residual con reabsorción vertical considerable y, por tanto, con déficit de altura aún sin neumatización del seno maxilar.
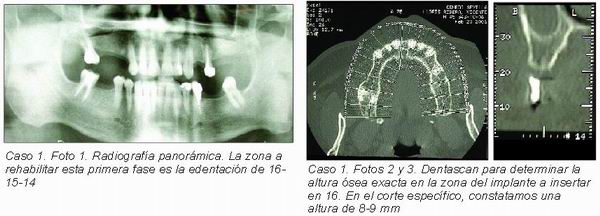
4. Cresta ósea alveolar residual con reabsorción vertical y neumatización del seno maxilar. En este supuesto, la reducción de altura disponible para la inserción de los implantes es máxima (Figura 6).
3.1.3. Soluciones rehabilitadoras zona subantral
Desde un punto de vista esquemático y didáctico, cada una de las posibles situaciones anteriores tiene una propuesta rehabilitadora concreta:
— En el caso de cresta adecuada pero neumatización de seno, la valoración detallada de la altura ósea residual nos encaminará a la realización o no de un abordaje sinusal.
— En el caso de cresta reabsorbida y seno no neumatizado, la solución óptima será realizar un injerto óseo aposicional sobre dicha cresta.
— En el último supuesto, donde la cresta reabsorbida se combina con el seno neumatizado, la opción ideal es combinar el injerto óseo sobre la cresta con una elevación del suelo del seno. De otro modo, si únicamente procediéramos a elevar el seno sin realizar injerto en cresta, la proporción corono-implante de la rehabilitación no sería favorable.
 |
3.1.3.1.Elevación sinusal
El abordaje sinusal tiene como objetivo elevar el suelo del seno junto con la membrana que la cubre, conservando la integridad de ésta, para dotar a la cresta residual de una mayor disponibilidad ósea en altura y, por tanto, permitir la inserción de unas fijaciones de una mínima longitud predecible.
Según la clasificación que Mish estableció al respecto, dependiendo de la distancia exacta en milímetros desde el margen libre del proceso alveolar al suelo del seno maxilar, estará indicado un abordaje quirúrgico del seno específico (Figura 7):
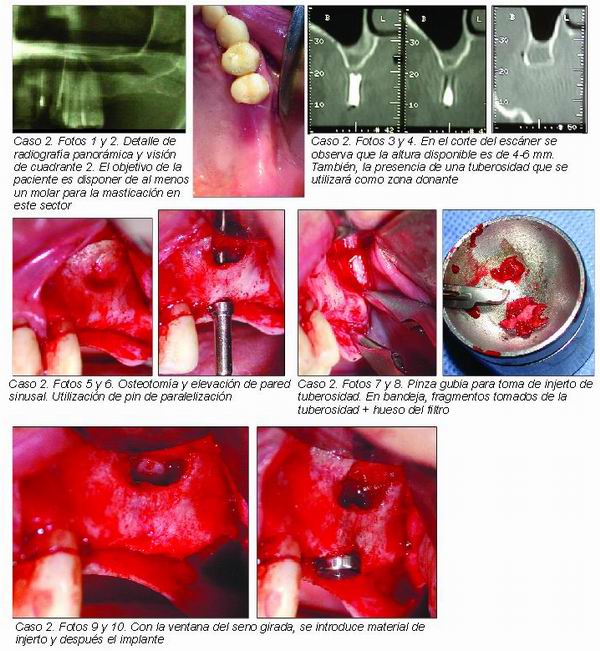
— Entre 7-10 mm de altura: está indicada la realización de una elevación de seno con osteotomos.
— Entre 4-6 mm de altura: se procederá a planificar una elevación convencional de seno. Se puede predecir que se insertarán los implantes en el mismo acto quirúrgico pues esos milímetros de hueso le proporcionarán la suficiente estabilidad primaria para su correcta oseointegración.
— Por debajo de 4 mm de altura: habrá que realizar elevación convencional de seno pero la inserción de los implantes será diferida en una segunda cirugía realizada a tal efecto.
El único elemento diagnóstico que nos va a dar la información detallada que necesitamos de esta zona subantral será el Dentascan. Nos permitirá determinar los milímetros de altura y nos descartará la presencia de un tabique septal justo en la zona donde queramos realizar la elevación.
La elevación sinusal con osteotomos, también conocida como elevación atraumática, fue originalmente descrita y desarrollada por Summer (caso clínico 1).
 |
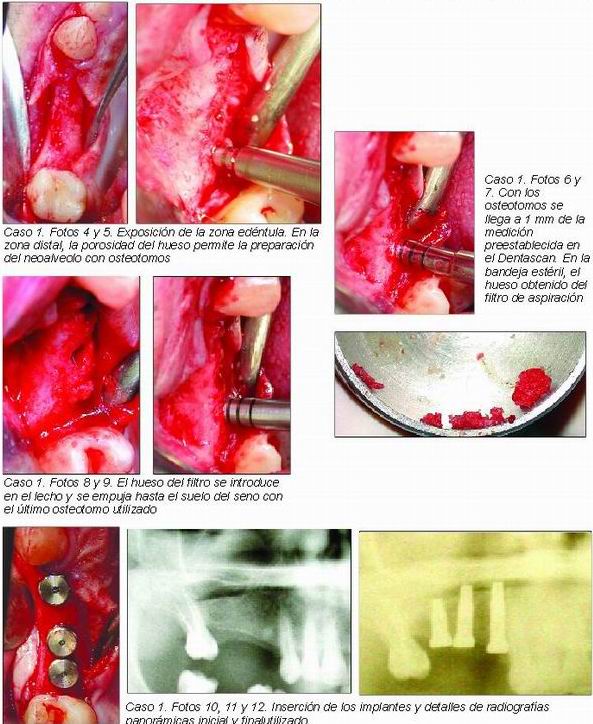 |
Se basa en la utilización de los osteotomos (instrumentos cilíndricos-cónicos de punta cóncava) que al ir penetrando a través de la cresta de forma planificada y secuencial hasta el límite del suelo sinusal, van desplazando el hueso a través de todo el perímetro y en su punta. De tal forma, se produce una elevación del techo de la preparación, que es el suelo sinusal, manteniendo la integridad de la membrana que lo recubre.
Esta elevación se puede realizar sin la introducción de material de injerto en el lecho preparado, ganándose 1-2 mm, o introduciendo y compactando con los osteotomos un material de injerto, ya sea heterólogo (Biooss) o antólogo (hueso obtenido del filtro de aspiración). En este segundo caso la ganancia será mayor, incluso 3-4 mm en manos de clínicos expertos.
La desventaja de esta técnica de elevación sinusal es que no hay un control visual directo de la conservación íntegra de la membrana sinusal, que es un factor determinante en la predictibilidad de la técnica.
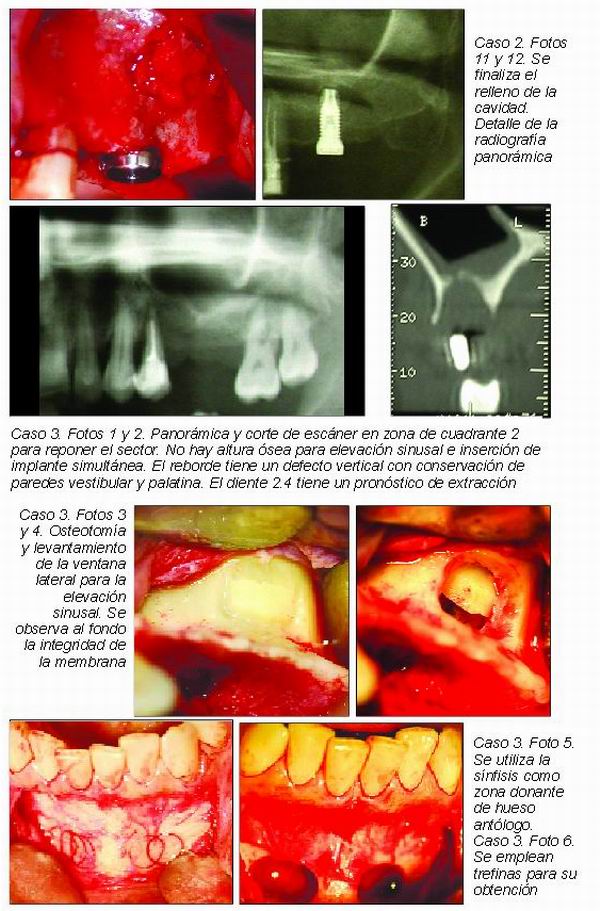
La elevación convencional de seno es también conocida como “elevación traumática de seno”, aunque no somos partidarios de dicha matización por cuanto la predictibilidad y morbilidad de esta técnica está lejos de otros procedimientos quirúrgicos que sí producen un mayor trauma y postoperatorio (casos clínicos 2-4).
Esta técnica permite un abordaje y elevación del suelo sinusal mediante la realización de una antrostomía semilunar en la cara lateral vestibular del seno maxilar. Esta ventana es rotada hacia el interior del seno sobre un eje de bisagra horizontal situado apicalmente y donde se ha profundizado menos en la osteotomía, al mismo tiempo que se va elevando la membrana de Schneider y constituyendo un nuevo espacio donde se va a introducir el material de injerto seleccionado.
La inserción simultánea de los implantes, como se detalló anteriormente, será posible o no dependiendo de si al menos se cuenta con 4 mm de altura que proporcionen estabilidad primaria a los mismos (caso clínico 2).
 |
El tipo material de injerto que se introduce en la nueva cavidad creada en el seno maxilar así como el tiempo mínimo que hay que respetar antes de someter a carga los implantes (técnica simultánea) o de insertar los mismos (técnica diferida) está sujeto a cierta controversia y actualización permanente.
En cuanto al material de injerto, tradicionalmente se ha considerado al hueso autólogo como el gold estándar de lo que se podía injertar en la cavidad. Cuando no se podía injertar un cien por cien de hueso antólogo, se recomendaba recurrir a hueso heterólogo pero que al menos la proporción presente de hueso autólogo fuera del 50 por ciento.
En los últimos años han aparecido estudios, como los de Wallace y Tarnow, que muestran que la formación de hueso maduro y la supervivencia de los implantes no se verá afectada si el material de relleno óseo es hueso heterólogo al cien por cien. Esto ofrece la ventaja de una menor morbilidad, puesto que no hay que recurrir a zonas donantes.
En el caso de la técnica diferida, la mayor proporción de injerto heterólogo sí que obligaría a esperar un plazo de tiempo mayor antes de proceder a la inserción de los implantes. Si la composición del injerto tiene al menos un 80 por ciento de hueso antólogo, se podrán insertar los implantes pasados unos 6 meses de la elevación, con otros 6 meses de espera antes de someterlos a carga. Si no es así, la mayor proporción de hueso heterólogo nos obligará a esperar un periodo de tiempo variable, entre 12 y 20 meses, que asegure la maduración completa del injerto.
 |
3.1.3.2. Injertos monocorticales aposicionales
Los injertos monocorticales aposicionales serán la opción terapéutica a desarrollar cuando la cresta subantral presente un déficit de altura considerable (menos de 7 mm) y no exista una hiperneumatización del seno maxilar. Con ello conseguiremos un adecuado volumen de tejido óseo y adecuarlo al futuro plano oclusal.
Dentro de los injertos aposicionales a utilizar tenemos:
— Injerto en “silla de montar”: Se trata de un injerto en foma de “L” o de “J” invertida que se suele obtener de la cresta iliaca. Está indicado cuando, siguiendo el clásico patrón de reabsorción del maxilar superior, se ha producido una pérdida del hueso crestal y del vestibular. Debe de haber un espacio interoclusal adecuado que permita la futura rehabilitación.
— Injerto “veneer”: Este tipo de injertos soluciona situaciones donde está conservado el hueso a nivel palatino pero perdido a nivel vestibular. De esta forma, permite la colocación de los implantes en una situación adecuada en el plano palatino-vestibular, evitando así cargas no axiales sobre los implantes o la realización de cantilevers horizontales a vestibular. Por otro lado, el soporte de los tejidos orofaciales será más adecuado.
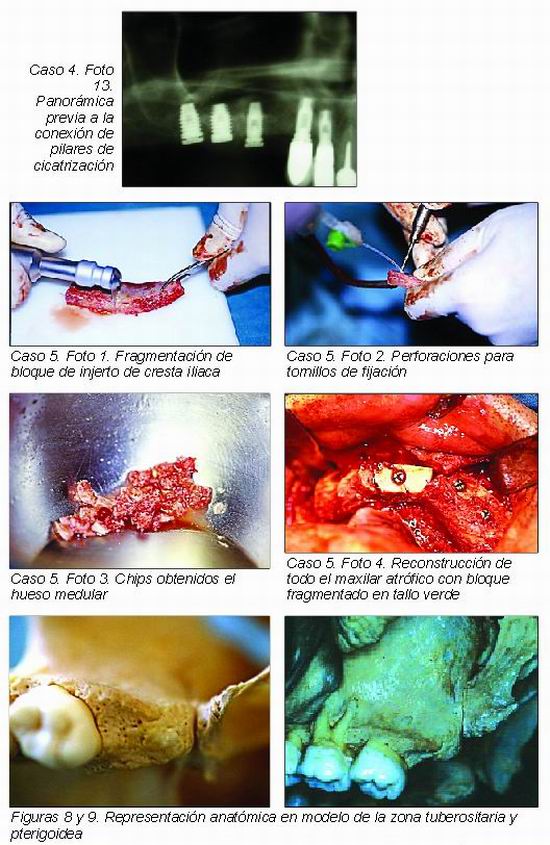
— Injerto de herradura: Se trata de injertos de dimensiones importantes que permiten la rehabilitación de todo un maxilar severamente atrofiado. La zona donante es la cresta iliaca y el injerto es fragmentado en fracturas en tallo verde para permitir la forma de herradura que rehabilite todo el maxilar (Caso 5).
 |
3.2. Zona tuberositaria y pterigoidea
Las zonas tuberositaria y pterigoidea representan una alternativa anatómica a la inserción de implantes en la zona subantral (Figuras 6 y 7).
3.2.1 Tuberosidad maxilar
La tuberosidad, como zona anatómica para la inserción de implantes, presenta ciertas limitaciones y condicionantes que es importante conocer:
• Poca calidad del hueso, tipo IV, de muy baja densidad y, por tanto, poco adecuado para la estabilización de implantes.
• Escasa cantidad de hueso disponible.
• Presencia del seno maxilar justo adyacente a nivel anterosuperior.
• Difícil acceso quirúrgico.
Sin embargo, desde el punto de vista estratégico, cuando disponemos de una gran tuberosidad y de una pequeña apófisis pterigoides, la colocación de un implante en la tuberosidad es de gran utilidad para rehabilitar un maxilar atrófico en la zona subantral sin la necesidad de realizar intervenciones a ese nivel o de recurrir a los poco recomendables cantilevers.
En este sentido, con la utilización de osteotomos conseguimos compactar y mejorar la calidad tipo IV del hueso tuberositario y aumentar la predictibilidad de los implantes insertados a este nivel. Así, realizamos la preparación del lecho exclusivamente con osteotomos e insertamos implantes en un hueso de mejor calidad y estabilidad.
 |
3.2.2. Apófisis pterigoides
La utilización de la apófisis pterigoides representa otra posibilidad rehabilitadora de esta zona del maxilar (Figuras 8 y 9).
Se trata de un arbotante anatómico situado posterior y superior a la tuberosidad del maxilar que proporciona una gran estabilización a los implantes por las características de su hueso, que es de tipo cortical.
La inserción de implantes en la apófisis pterigoides es una técnica muy delicada que conlleva algunos riesgos y un conocimiento perfecto de la zona. La estructura anatómica más importante a respetar es la arteria maxilar interna, que entra en la fosa pterigomaxilar aproximadamente 25 mm superior a la parte más inferior de la sutura pterigomaxilar. Esto indica que, a pesar de que la gravedad de una lesión en esta arteria es elevado, trabajamos con un margen de seguridad importante durante la cirugía de implantes.
Aunque el procedimiento quirúrgico tiene un cierto grado de complejidad y no es de primera elección, esta región anatómica nos permite rehabilitar sectores posteriores de maxilares edéntulos reabsorbidos, con senos neumatizados… sin necesidad de recurrir a elevaciones sinusales o injertos óseos.
La técnica busca, mediante una angulación posterosuperior del fresado de aproximadamente 45º, salvar desde la tuberosidad las paredes posterior e inferior del seno maxilar y llegar a la cortical pterigoidea. Este hueso cortical, si la vía de inserción es la correcta, se encontrará a unos 10-15 mm de profundidad. Llegado a él, es importante penetrar para darle a la fijación un anclaje bicortical en la medida de lo posible, sobre todo teniendo en cuenta que a nivel coronal del implante, situado en hueso tuberositario, la cortical ósea suele ser débil o inexistente.
Las ventajas de esta opción terapéutica es:
— Evitar el abordaje sinusal, que en ocasiones (septos intrasinusales, procesos intrasinusales…) puede ser más dificultoso.
— Rehabilitación de sectores molares con implantes de gran longitud sin necesidad de extensiones.
— Poca morbilidad.
Entre sus desventajas se pueden destacar:
— Técnica sensible y delicada, sobre todo por la conveniencia de llegar hasta la apófisis pterigoides para obtener una mayor estabilización.
— Emergencia del implante con una inclinación de unos 45º con respecto al plano oclusal. Este hecho resultará en una aplicación de cargas no axiales que puede favorecer la fatiga de los materiales o el aflojamiento de tornillos.
— El túnel mucoso de emergencia del implante suele ser considerable, por lo que su manipulación inicial es algo más dificultosa.
 |
4. Distracción alveolar
La distracción alveolar se trata de una de las líneas de tratamiento que puede tener un mayor desarrollo y aplicación en el futuro (Figura 10).
Mediante la aplicación sobre el reborde de técnicas de distracción ósea se puede reconstruir el reborde alveolar en los tres planos del espacio y, lo que no es menos importante, con un acompañamiento simultáneo y progresivo de los tejidos blandos.
Básicamente, se trata de una técnica de generación de hueso por distracción y estiramiento del hueso preexistente.
Los principios fundamentales son los siguientes:
1. Se realiza una corticotomía con mantenimiento de periostio y endostio.
2. Hay que respetar un periodo de latencia de 7-10 días que permita la formación de un callo óseo.
3. El desplazamiento de los fragmentos deberá ser controlado y progresivo 1 mm/día.
5. Conclusiones
La rehabilitación del maxilar posterior atrófico requiere de un alto nivel de estudio y coordinación por parte de un equipo multidisciplinar, destacando por separado los dos pilares de dicha rehabilitación:
— Estudio y planificación de las opciones terapéuticas indicadas en función de la situación de atrofia existente y las necesidades especificas del paciente.
— Adiestramiento y nivel de experiencia en la opción quirúrgica desarrollada.
Tanto para la planificación y estudio como para la ejecución quirúrgica, es imprescindible contar con un estudio radiográfico avanzado (Dentascan) que nos facilite un conocimiento al detalle de las zonas del maxilar atrófico a abordar.
Bibliografía
1. Lekholm U. Surgical considerations and possible shortcomings of host site. Prosthet Dent. 1998; 79 (1): 43-48.
2. GutiŽrrez PŽrez JL, Garc’a Calder—n M. Integración de la implantología en la práctica odontológica (Capítulos 8 y 9). Madrid: Ed. Ergón, 2002.
3. Misch, C. Maxillofac sinus augmentation for endosteal implants. Organized alternative treatment plans. Int J Oral Implant 1987; 4:49-58.
4. Blanco Carri—n, J. Manual SEPA de terapéutica de Implantes: fundamentos y guía práctica. Madrid: Médica Panamericana, 2005.
5. Summer RB. A new concept in maxillary implant surgery: the osteotome technique. Comped Contin Educ Dent 1994; 15(4): 422-434.
6. Tarnow DP, Wallace SS, Froum SJ. Comparación clínica e histológica en 12 pacientes de elevaciones bilaterales de suelo sinusal con y sin colocar una membrana de barrera: tercera parte de un estudio prospectivo en curso. Int J Periodont Rest Dent 2000; 20: 116-125 (edición en castellano: 2000; 4: 125-133).
7. Luengo F. Elevación del suelo sinusal con injerto mixto particulado: técnica y predictibilidad a largo plazo. Periodoncia y osteointegración, 2001; 11(4): 305-320.
8. Mateos L, Garc’a-Calder—n M, Gonz‡lez Mart’n M, Gallego D, Cabezas J. Inserción de implantes en la apófisis pterigoides: una alternativa al tratamiento rehabilitador del maxilar posterior atrófico. Avances en Periodoncia e Implantología Oral. 2002; 14: 37-45.
9. Peleg M, Garg AK, Mazor Z. Predictability of simultaneous implant placement in the severely atrophic posterior maxilla: A 9-year longitudinal experience study of 2132 implants placed into 731 human sinus grafts. Int J Oral Maxillofac Implants. 2006 Jan-Feb; 21(1): 94-102.
10. Peleg M, Mazor Z, Garg AK. Augmentation grafting of the maxillary sinus and simultaneous implant placement in patients with 3 to 5 mm of residual alveolar bone height.Int J Oral Maxillofac Implants. 1999 Jul-Aug; 14(4): 549-56.
11. Ardekian L, Oved-Peleg E, Mactei EE, Peled M.The clinical significance of sinus membrane perforation during augmentation of the maxillary sinus. J Oral Maxillofac Surg. 2006 Feb; 64(2): 277-82.
12. Boyne PJ, Herford AS. Distraction osteogenesis of the nasal and antral osseous floor to enhance alveolar height. J Oral Maxillofac Surg. 2004 Sep; 62 (9 Suppl 2): 123-30.
13. Simion M, Fontana F, Rasperini G, Maiorana C. Long-term evaluation of osseointegrated implants placed in sites augmented with sinus floor elevation associated with vertical ridge augmentation: a retrospective study of 38 consecutive implants with 1- to 7-year follow-up. Int J Periodontics Restorative Dent. 2004 Jun; 24(3): 208-
14. Krennmair G, Ulm CW, Lugmayr H, Solar P. The incidence, location, and height of maxillary sinus septa in the edentulous and dentate maxilla.J Oral Maxillofac Surg. 1999 Jun; 57(6): 667-71; discussion 667-71.




