Para la restauración de un diente que ha perdido parte de su estructura debido a fractura, caries, o desgaste oclusal, debemos valorar la cantidad de tejido dentario sano remanente supracrestal y dónde vamos a situar los márgenes de nuestra futura restauración.
Dra. Ana Echeverría Manau * Dr. Sergio Morante Mudarra * Dr. Fabio Vignoletti *. Prof. Dr. Mariano Sanz Alonso ** Prof. Dr. Ion Zabalegui *** * Máster Periodoncia y Osteointegración UCM ** Director Máster Periodoncia y Osteointegración UCM *** Profesor Máster Periodoncia y Osteointegración Universidad Complutense de Madrid
Madrid
Introducción
Es siempre conveniente que los márgenes nunca invadan el llamado espacio biológico y que exista una altura suficiente de diente sano para evitar futuras fracturas o descementación de los postes o coronas.
En esta revisión se expondrán las relaciones anatómicas críticas que debemos considerar, así como la necesidad de un mínimo de retención para la prótesis y los distintos procedimientos que podemos realizar para conseguir esa estructura mínima de diente sano.
Relaciones anatómicas
Espacio biológico
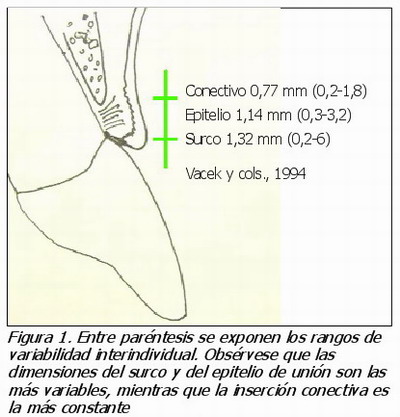
Los trabajos clásicos de Gargiulo en 1961 y Vacek en 1994 (1, 2) describieron este espacio biológico o unión dento-gingival a la suma de la dimensión de la unión conectiva a la raíz con la dimensión de inserción epitelial. Estas dimensiones no son fijas y varían entre individuos y entre los distintos dientes. La unión conectiva puede variar en longitud entre 0,0 y 6,84 mm con una media de 1,07 mm La inserción epitelial presenta una longitud media de 0.97 mm Vacek y cols. (2), en un estudio posterior sobre cadáveres humanos, examinaron de nuevo a fondo estas dimensiones comparando diferentes grupos dentarios, dientes con y sin restauraciones y la relación que pudiera existir entre la pérdida de inserción o el cambio en las dimensiones del espacio biológico y el hecho de tener una restauración.
El espacio biológico (epitelio de unión más la inserción de tejido conectivo) en milímetros para los dientes según su posición en la arcada (Tabla 1).
 |
Cuando se compararan las dimensiones entre las distintas superficies del diente (vestibular, lingual, mesial y distal) no encontraron diferencias importantes entre ninguna de las dos zonas (epitelio de unión y banda de conectivo supracrestal). No se encontró una relación entre pérdida de inserción y algún cambio en las dimensiones del conectivo o del espacio biológico (epitelio de unión y banda de conectivo supracrestal). Aunque existía una variación notable en la longitud de la unión de conectivo, ésta era la dimensión más constante. La inserción epitelial era notablemente mayor en las superficies dentales adyacentes a restauraciones subgingivales. Ambos, inserción de conectivo y epitelio de unión, eran mayores en sectores posteriores.
Además de las diferencias en las dimensiones según el tipo de diente, también se ha de valorar las diferencias que existen según la edad del sujeto y su biotipo periodontal.
De hecho, las diferencias encontradas entre los estudios de Gargiulo y Vacek son debidas a la diferencia de edad de los individuos. La adherencia epitelial es mayor en los individuos jóvenes (1,35 mm hasta los 24 años) y disminuye con la edad (0,71 mm a los 39 años). El surco gingival también varía, pero de forma inversa, siendo menor en los jóvenes de 0,8 mm frente a los 1,7 mm promedio en adultos. La inserción conectiva es la dimensión menos variable, tanto en diferentes dientes como durante la edad.
De una manera simplista se suele aceptar un valor promedio de 1 mm para cada uno de los tres componentes conectivo, epitelial y surco gingival. Ahora bien, el hecho de que estas valoraciones promedio resulten de un notable rango de variación, sugiere una interpretación cautelosa de dichos valores (Figura 1).
 |
Problemas al invadir el espacio biológico
Con relativa frecuencia los márgenes de las preparaciones terminan dentro de estas dimensiones, bien por requerimientos estéticos o por ganar mayor retención. Esta situación no está libre de complicaciones, como una mayor prevalencia de caries secundarias debido a una peor limpieza a ese nivel, un mayor acúmulo de placa favorecido por el gap de la interfase corona-diente, con la consecuente inflamación del periodonto, aumento de la profundidad de sondaje y, en algunos casos, recesión gingival.
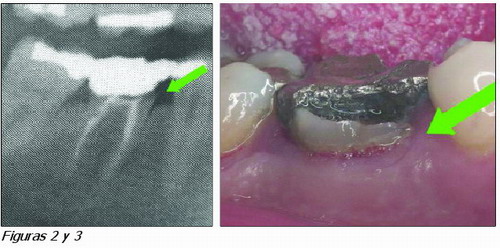
Cuando se sitúan los márgenes de una preparación de forma profunda subgingivalmente, pueden acontecer diversos problemas como el de caries secundaria. Hammer y Hotz, 1979 (3), observaron un índice de caries secundaria que ascendía a un 15,4 por ciento en restauraciones colocadas supragingivalmente y un 30,4 por ciento en las colocadas subgingivalmente a los 5 años en pacientes no controlados. Los márgenes de las restauraciones deben situarse en áreas accesibles a una óptima higiene oral. Contrariamente a lo pensado durante años, en base a los trabajos de Black de 1891, el flujo del surco gingival no protege de la caries (Figuras 2 y 3).
 |
Además, el situar márgenes a ese nivel favorece el acúmulo de placa. El conseguir una restauración sin márgenes desbordantes y un ajuste perfecto a ese nivel es bastante complicado. En un estudio epidemiológico de Bjorn (4), hallaron que más de la mitad de los márgenes de las coronas de oro tenían defectos superiores a 0,2 mm y el 40 por ciento de los márgenes proximales de las coronas cerámicas tenían defectos que pasaban de los 0,3 mm. Otro estudio de Lang y cols. en 1983 (5) observó los efectos sobre el biofilm subgingival de restauraciones subgingivales con márgenes desbordantes y perfectos. En las restauraciones con márgenes desbordantes se halló una flora subgingival parecida a la existente en una periodontitis crónica, con un elevado número de anaerobios gram negativos y presencia de Porphyromona gingivalis. Desde el punto de vista clínico se observó un elevado índice de sangrado en las restauraciones desbordantes.
Un estudio efectuado en más de 700 reclutas suizos ha demostrado que incluso obturaciones perfectas conducían a índices notablemente elevados (Lang, 1988) (6).
En un estudio prospectivo a 2 años de Gunay y cols., 2000 (7), en el que colocaron márgenes de coronas invadiendo el espacio biológico, observaron una mayor inflamación, índice de sangrado y pérdida de inserción en las restauraciones que invadían este espacio.
Las razones de estos problemas al invadir el espacio biológico pueden ser explicadas por dos hipótesis: 1) Estas dimensiones son necesarias para el aparato de inserción periodontal y al invadirlas se volverán a crear, bien con recesión o bien permanecerá en un estado de inflamación crónica. 2) Es simplemente la interfase a ese nivel lo que provoca un acúmulo de placa y la consecuente reacción de los tejidos. (8)
Sea como fuere, el objetivo es el mismo: alejar las terminaciones de las restauraciones de este espacio biológico.
Proporción corono-radicular y ferrule
Para conseguir una restauración libre de filtraciones y con bajo riesgo de fractura, hemos de conseguir exponer cierta cantidad de tejido dentario sano, para que sea incluido en la preparación. Esto es a lo que se llama ferrule. Durante los años, las recomendaciones de los autores han ido variando acerca del mínimo de estructura dentaria sana por encima de la cresta ósea necesaria para permitir una preparación con el suficiente ferrule sin invadir el espacio biológico.
Si no incluimos un mínimo de estructura dentaria dentro de la preparación, existirán filtraciones y en consecuencia caries secundarias. Y mayor probabilidad de fractura (Figura 4).
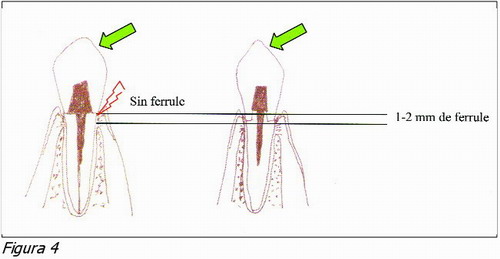 |
Sorensen y Engelman (9), en un clásico trabajo publicado en 1990, diseñaron diferentes tipos de preparaciones para coronar incisivos previamente endodonciados y con pernos colados. Sólo los grupos en los que se incluyeron entre 1 y 2 mm de dentina sana en altura dentro de la preparación, mostraron diferencias estadísticamente significativas con respecto a la resistencia a la fractura.
Sin embargo, cuando realizamos un alargamiento coronario quirúrgico, vamos a eliminar tejido de soporte, empeorando la proporción corono-radicular, con el consiguiente debilitamiento y mayor probabilidad de fractura (Gegauff, 2000) (10). Cuando la proporción es crítica, podemos optar por una extrusión ortodóncica que aunque más lenta y tediosa, preserva mejor esta proporción (Asiff, 1991) (11).
Técnicas de alargamiento coronario
Existen varios métodos para obtener mayor exposición de la corona clínica. Fundamentalmente son la extrusión ortodóncica y el alargamiento coronario quirúrgico. Existen algunas publicaciones (Kim 2004) (12) en las que se propone una nueva técnica: la extrusión quirúrgica.
Extrusión ortodóncica
Esta técnica fue descrita por primera vez en 1973 por Hethersay y ha demostrado repetidas veces sus beneficios a la hora de recuperar la anchura biológica. Es una técnica apropiada para ganar tejido dentario sano supracrestal para una correcta restauración.
El diente ha de ser desvitalizado. Se construye un poste o perno con algún sistema para enganchar un elástico o alambre en la estructura de diente remanente. Después bien de forma fija (ferulizando un alambre a los dientes adyacentes) o con un aparato removible se activará el elástico o el alambre para que ejerza una fuerza de extrusión. Con respecto a cuánta fuerza o con qué velocidad debemos extruir el diente no existe consenso entre los autores, pero es un movimiento bastante rápido (unas pocas semanas) . Se deberá evitar la erupción de todo el aparato de inserción junto con el diente, para ello se realizarán fibrotomías. Es necesario un período de retención posterior para evitar la recidiva del movimiento, suelen ser necesarios unos 3 meses, pero depende de la cantidad de extrusión realizada (13). Es un procedimiento con el que se pierde poca inserción, y la proporción corono-radicular no se compromete tanto como con otros procedimientos, aunque previo al tratamiento debemos valorar esta relación final para un buen pronóstico de la futura restauración (Assif, 1991) (11). También tiene la ventaja de que no afecta la inserción de los dientes vecinos. Es una técnica que requiere más tiempo de tratamiento hasta la restauración definitiva, más visitas, más aparatología y por lo tanto encarece más el tratamiento.
Extrusión quirúrgica
Es una técnica que todavía no goza de gran evidencia acerca de su predictibilidad, pero sería la forma más rápida de conseguir tejido dentario supracrestal y no necesita la eliminación de tejido de soporte. Consiste en una avulsión cuidadosa del diente sin dañar las tablas óseas y una vez luxado se posiciona coronalmente dentro del alveolo en la situación idónea fijándolo a ese nivel con los dientes adyacentes. Es una técnica propuesta para dientes o restos radiculares con pronóstico incierto en los que mediante un sólo procedimiento rápido, aunque arriesgado, podemos decidir según su evolución sobre su pronóstico. Como complicaciones se han descrito reabsorción radicular y/o anquilosis (12).
Alargamiento coronario quirúrgico
Es una técnica relativamente fácil de realizar, pero han de tenerse en cuenta diversos factores anatómicos y tener siempre en mente las dimensiones para el espacio biológico antes mencionadas. (15, 16)
En primer lugar hemos de valorar la proporción corono-radicular que obtendremos al final del procedimiento. Recordemos que de las tres es con la que peor proporción se conseguirá. También valoraremos la forma de la raíz (hacia apical las raíces se hacen más cónicas, no que dificultará la restauración). Nivel gingival y cercanía de los dientes vecinos, a los que en muchas ocasiones también vamos a afectar. Presencia o no de furcación y longitud del tronco radicular, para no exponerla con nuestro alargamiento, ya que empeoraríamos el pronóstico del diente (17, 18).
Debemos desplazar con nuestro procedimiento hacia apical todo el aparato de inserción. Lo que requerirá reducción de tejidos blandos y duros. De forma que obtengamos 3,5-4 mm de tejido dentario sano supracrestal alrededor de todo el contorno del diente. Conseguir esto no es fácil a nivel interproximal sobre todo en sectores posteriores y cuando no existe mucha distancia entre los dientes.
Otro aspecto a considerar durante el procedimiento es que existe una tendencia natural a reducir menos tejido del necesario, sobre todo cuando la experiencia del operador es menor, esto lo demostraron Herrero y Yukna con un grupo de estudiantes de postgrado versus profesores en la Universidad de Pittsburg (19).
A la hora de restaurar el diente expuesto, debemos esperar un tiempo razonable para que los tejidos periodontales se estabilicen. Algunos autores recomiendan esperan 6 semanas, mientras que otros han observado cambios de hasta 3 mm entre los 3 y los 6 meses después del alargamiento (20-23).
Caso 1 (Figuras 5-9)
 |
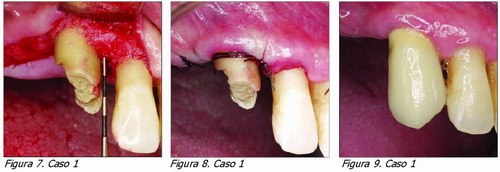 |
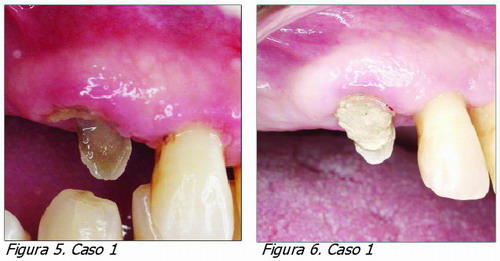
Paciente con diente 13 con patología endodóntica y periodontal. Después de estimar los condicionantes anatómicos y la favorable relación corono-radicular que quedará al final se procede a iniciar el tratamiento básico periodontal y el tratamiento de conductos. Para en una segunda fase realizar un alargamiento coronario quirúrgico.
Situación previa (Figura 5). Obsérvese el estado inflamado de los tejidos y la escasa estructura dentaria supragingival remanente.
Situación postratamiento básico (Figura 6) periodontal y postratamiento de conductos.
Tras osteoctomía se aseguran, al menos, 4 mm de tejido dentario supracrestal (2 para el espacio biológico y 2 para la retención de la restauración). Oteniendo así suficiente ferrule sin invadir el espacio biológico (Figura 7).
Situación clínica tras el alargamiento de corona quirúrgico (Figura 8).
Restauración final (Figura 9) (dotora Rosa Acevedo).
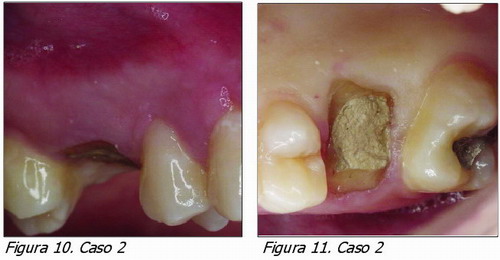
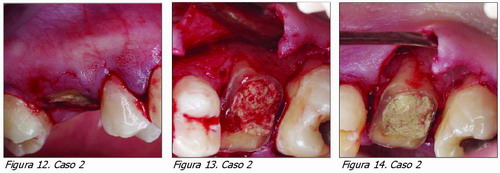
Caso 2 (Figuras 10-17)
 |
 |
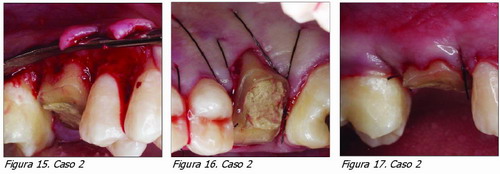 |
Paciente que pierde casi la totalidad de la corona del diente 16 por caries, tras el tratamiento de conductos se realiza el alargamiento de corona. Al diseñar el colgajo vestibular se ha tenido en cuenta la cercanía de la furca y por lo tanto se realizó una doble papila. Se proporcionará más retención por la raíz palatina ya que allí no hay tanto riesgo de exponer furcaciones.
Caso 3
Molar inferior sin tejido dentario supracrestal suficiente para restauración (cirugía doctor Ion Zabalegui).
No existen, al menos 4 mm de altura de diente sano supracrestal necesarios para obtener un buen ferrule para una restauración sin filtraciones y sin invadir el espacio biológico (Figuras 18 y 19).
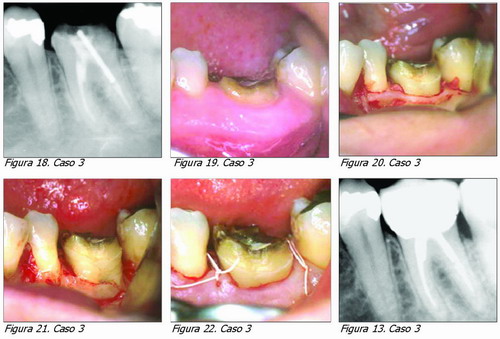 |
Situación intra-quirúrgica pre y postostectomía (Figuras 20 y 21).
Aspecto tras cirugía y radiografía con restauración definitiva (Figuras 22 y 23).
Conclusiones
Necesitamos un mínimo de estructura dentaria sana de 1,5-2 mm para realizar una restauración con garantías. Siempre que sea posible situaremos los márgenes de nuestras restauraciones supragingivalmente, y de tener que hacerlo subgingival, siempre respetaremos 2 mm por encima de la cresta ósea para el espacio biológico (inserción conectiva y epitelial).
Cuando no existe tejido dentario suficiente supracrestal deberemos exponerlo mediante alguna de las tres técnicas antes mencionadas, siendo la extrusión quirúrgica la menos prededible.
Es imprescindible, antes de realizar cualquier procedimiento, estimar los condicionantes anatómicos y la proporción corono-radicular final, para que la restauración definitiva tenga un buen pronóstico a largo plazo dado el esfuerzo terapéutico realizado.
Bibliografía
1. Gargiulo AW, Wentz FM, Orban B. Dimensions and relations of the dentogingival junction in humans. J Periodontol 1961; 32: 261-267.
2. Vacek J, Gher M, Assad D et al. The dimensions of the human dentogingival junction. Int J Perio & Rest Dent. 1994; 14: 155-165.
3. Hammer y Hotz. Nach kontrolle von ein-bisfünfjährigen Amalgam-Composit und Goldgu_füllungen. Schweiz Mschr. Zahnmed. 1979; 89: 301-314.
4. Björn, Björn et al. Marginal fit of restorations and its relation to periodontal bone level. Part I. Metal filling Odont. Rev 1969; 20: 311-321.
5. Lang NK et al. Clinical and microbiological effects of subgingival restorations with overhanging or clinically perfect margins. J Clin Perio 1983; 10: 563-578.
6. Lang NK et al. The significance of over-hanging filling margins for the health status of interdental periodontal tissues of young adults. Schweiz Mschr. Zahnmed. 1988; 98: 725-730.
7. Günay H, Seeger A, et al. Placement of the marginal preparation line and periodontal health: a 2-year clinical prospective trial. Int J Perio & Rest Dent. 2000; 20: 1713-22.
8. Miskin D. Letter to the editor Re: biologic width and crown lengthening. J Periodontol 1993; 64: 240-241.
9. Sorensen J, Engelman M. Ferrule design and fracture resistance of endodontically treated teeth. J Prosthet Dent 1990; 63: 529-36.
10. Gegauff A. Effect of crown lengthening and ferrule placement on static load failure of cemented cast post-cores and crowns. J Prosthet Dent 2000; 84: 169-79.
11. Asiff D, Pilo R, Marshak B. Restoring teeth following crown lengthening procedures. J Prosthet Dent. 1991; 65: 62-5.
12. Kim S, Tramontina V et al. Alternative new approach for reestablishing biologic width with surgical extrusion. Int J Perio & Rest Dent. 2004; 24: 39-45.
13. Felippe LA, Monteiro S, Araujo E. Reestablishing biologic width with forced erution. Quintessence Int 2003; 34: 733-738.
14. Minsk L. Crown lengthening for optimum restorative success. Compendium/August 2003; vol. 24, n.º 8, 620-29.
15. Becker W, Ochsenbein C, Becker B. Crown lengthening: The periodontal-restorative connection. Compendium/ March 1998; vol. 19, n.º. 3: 239-254.
16. Brägger U, Lauchenauer D, Lang NP: Surgical lengthening of the clinical crown; J Clin Periodontol 1992; 19: 58-63.
17. Martínez Canut P. Alargamiento de corona dentaria. I: Bases anatómicas aplicadas. Periodoncia 1996. Vol 6 No 3: Julio-septiembre 153-163.
18. Martínez Canut P. , Alpiste Illueca F. Alargamiento de corona dentaria. II: Condicionantes y casos clínicos. Periodoncia 1996. Vol 6 No 3: julio-septiembre, 164-174.
19. Herrero F, Scott JB, Maropis PS y Yukna RA. Clinical comparison of desired versus actual amount of surgical crown lengthening. J Periodontol 1995; 66: 568-571.
20. Portoriero R, Carnevale G. Surgical Crown lengthenig: a 12-Month clinical wound healing study. J Periodontol 2001; 72: 841-848.
21. Lanning SK, Waldrop T, Gunsolley J. Surgical crown lengthening: Evaluation of the biological width. J Periodontol. 2003; 74: 468-74.
22. Deas D, Moritz A, Mealey B et al. Osseous Surgery for crown Lengthening: a 6-month clinical study. J Periodontol 2004; 75: 1288-1294.
23. Padbury A, Eber R, Wang H-L. Interactions between the gingiva and the margin of restorations. J Clin Perio. 2003; 30: 379-85.





