Bartolomeo Assenza / Antonio Scarano / Maurizio Piattelli / Adriano Piattelli. Universidad G. D»Annunzio de Chieti, Curso de Licenciatura en Odontología y Prótesis Dentales. Director profesor Adriano Piattelli. Departamento de Ciencias Odontoestomatológicas, Director profesor Sergio Caputi. / Pedro Nunez Dancausa. Cirujano maxilofacial, profesional, Madrid, España
Resumen
La colocación de implantes en zonas edéntulas a menudo está condicionada por un insuficiente espesor de las crestas óseas, debido a la atrofia consecuente a la pérdida de los dientes.
En particular, en las personas con la línea de la sonrisa alta se puede observar una reducción de la superficie vestibular con depresiones que pueden comprometer la estética. En presencia de dichas atrofias, el reducido volumen óseo en sentido vestíbulo palatal/lingual reduce la posibilidad de una correcta posición de los implantes. La oportunidad de poder expandir el espacio comprometido entre las dos corticales, ofrece indudables ventajas de tipo estético, biomecánico y funcional tanto en la colocación de los implantes como en la realización de los elementos protésicos.
A lo largo de los años se han experimentado varias técnicas con el fin de obtener un aumento horizontal de la cresta, mediante la regeneración y/o injertos óseos autólogos, heterólogos o sintéticos, así como el empleo de la técnica “Split-crest” por medio de osteotomos, con el fin de provocar una fractura, tipo tallo verde, de la cresta ósea con el consecuente desplazamiento vestibular de los segmentos osteotomizados.
Este trabajo tiene el objetivo de presentar una nueva técnica quirúrgica de expansión ósea que, utilizando expansores cónicos con diámetros progresivos insertados por atornillado entre las corticales, permite que el cirujano pueda controlar mejor el trabajo y además es menos traumático para el paciente.
Introducción
Con la pérdida de los dientes naturales, inicia un proceso de atrofia ósea alveolar que hace problemático y a veces imposible la inserción de implantes intraóseos, como por ejemplo un tornillo implantario estándar, con un diámetro de unos 4 mm, que en efecto requiere un espesor de la cresta no inferior a 6 mm(1, 2).
Trabajando con crestas atróficas que a nivel coronal presentan espesores inferiores, el cirujano corre el riesgo de provocar fenestraciones y dehiscencias durante la preparación del sitio, con la consecuente exposición de las espiras implantarias. Esto obliga a recurrir a técnicas quirúrgicas adicionales para la cobertura de estas zonas y la reparación del daño (regeneración y/o injertos óseos autólogos, heterólogos o sintéticos) (3).
Cuando la atrofia es acentuada, el eje de inserción de los implantes resulta estar muy condicionado, obligando a soluciones de compromiso entre funcionalidad y estética: en efecto, el eje implantario resultará lingualizado- vestibularizado.
Estas consideraciones, junto al creciente interés por el empleo de implantes osteointegrados en zonas edéntulas con atrofias óseas, han comportado el estudio y el desarrollo de técnicas quirúrgicas con el fin de obtener un aumento preventivo de la cresta ósea, de forma que la inserción de los implantes se pueda realizar en condiciones más favorables.
Regeneración ósea guiada
La regeneración ósea guiada, asociada a membranas de poliolitetrafluoroetileno espanso (e-PTFE), se ha convertido en una técnica muy difundida para favorecer el crecimiento óseo alrededor de los implantes intraóseos (4, 5). Esta técnica ha tenido un gran éxito incluso cuando ha sido aplicada en casos de atrofias, dehiscencias, fenestraciones y en casos de reducidos volúmenes óseos (6-10).
A pesar de la buena previsibilidad de la regeneración ósea asociada a barreras de e-PTFE, el principal aspecto negativo de esta técnica está determinado por el peligro de la exposición de la membrana; dicha complicación se desarrolla en una rápida colonización bacteriana y requiere la eliminación precoz del material con una concomitante reducción de la cantidad de regeneración ósea (11, 12).
Para favorecer el crecimiento óseo mediante injertos, se han propuesto y experimentado varios sustitutos del hueso: heterólogos, aloplásticos y xenógenos, que se podrán utilizar en presencia de defectos óseos en asociación con membranas barrera. Algunos estudios han analizado críticamente, poniéndolo en discusión, el recurso a heterotrasplantes realizados con materiales aloplásticos como sustitutos del hueso (13, 14).
Actualmente, se puede contar con la posibilidad de recuperar de los filtros de aspiración los “bone chips” (hueso parcelar) producidos durante las fases de preparación de los sitios quirúrgicos y volverlos a utilizar como material de relleno.
Injertos óseos autólogos
Muchos trabajos científicos proponen injertos óseos autólogos complementarios a las corticales, con extracción del mentón o de la parte montante de la mandíbula, cresta iliaca o calvaria. Estas técnicas metódicas no están exentas de complicaciones durante el periodo de cicatrización y presentan indudables desventajas: requieren la doble intervención para la extracción de la zona donadora, resultan cruentas e invasoras para el paciente, alargan los tiempos de cicatrización, pueden comportar la dehiscencia de los tejidos mucosos y reabsorciones óseas relevantes y variables según la zona donadora de procedencia (15-17). En el caso de hueso extraído de la cresta iliaca se han verificado reabsorciones en un range incluido entre el 25 por ciento – 50 por ciento en cinco años (18).
Para superar los aspectos negativos relacionados con los injertos óseos, durante años se han desarrollado paralelamente otras técnicas quirúrgicas con tendencia a aumentar el espesor de la cresta ósea mediante separaciones de las dos corticales (vestibular/palatal/lingual) y con el fin de inducir una formación ósea espontánea en el interior de las corticales separadas.
Splitting crestal
Osborn J.F., 1985 (19), fue el primer autor en aplicar la técnica “Splitting crest” en el maxilar.
Esta técnica consiste en provocar una fractura, tipo tallo verde, y realizar la distensión de las corticales mediante osteótomos de cuña con dimensiones crecientes (19).
La técnica de Osborn J.F. de 1985 fue recuperada y divulgada en los primeros años 90 por Simion y por Bruschi y Scipioni (20-22). La “Splitcrest tecnique” así definida, consistía en efectuar una osteotomía longitudinal de la cresta alveolar, creando de esta forma una fractura, tipo tallo verde, e insiriendo luego osteótomos de cuña capaces de provocar el ensanchamiento inmediato de los defectos óseos y obtener un neodefecto óseo de 4 paredes para poder inserir inmediatamente las fixturas implantarias.
De todas formas, la técnica “Split-crest” no está exenta de factores de riesgo inmediatos durante el proceso quirúrgico (como por ejemplo la fractura seca de los defectos óseos con todas las relativas complicaciones y el consecuente riesgo de necrosis) y, según algunos autores, puede requerir el uso de microfijadores para evitar la movilidad de los segmentos óseos (23).
Las reflexiones anteriormente citadas nos han llevado a la conclusión de que la técnica “Split-crest”, si se corrige adecuadamente en sus aspectos negativos (traumas para el paciente y dificultad en el control de la fractura y del desplazamiento) puede ser idónea para resolver los casos de atrofia ósea crestal, sugiriéndonos la puesta a punto de una nueva técnica quirúrgica que, utilizando expansores cónicos progresivos, comporte un control esmerado del desplazamiento de la cortical y ofrezca la inserción inmediata o un segundo momento quirúrgico, la posibilidad de colocar las fixturas implantarias.
Materiales y métodos
En este estudio han participado 15 pacientes adultos, que presentaban graves atrofias de las crestas óseas edéntulas en el maxilar superior. Del presente trabajo clínico se han excluido los fumadores de más de diez cigarrillos al día y los pacientes no motivados.
Todos los pacientes han sido sometidos a una anamnesis médica y odontológica para excluir enfermedades sistemáticas importantes.
Sobre la base de los encerados diagnósticos, se obtienen las férulas quirúrgicas que han permitido valorar la entidad del desplazamiento de la cortical vestibular, con el fin de obtener la colocación y la emergencia óptimas de las fixturas implantarias respecto a los futuros elementos protésicos.
Con el fin de llevar a cabo las osteotomías preparatorias para la expansión controlada, en el 50 por ciento de los casos se han utilizado instrumentos de corte tradicional y en los otros casos se han usado instrumentos de corte piezoeléctrico:

— Se ha utilizado cuchilla Beaver 64 asociada a discos diamantados ultrafinos con una amplitud de diamantado de l mm, un espesor de 0,15 mm, de diferentes diámetros (Komet cod. 943104080/ 943104100), montados en un manípulo (Nuvag recto con relación 1:1) a la velocidad de 500/600 revoluciones/min. para la profundización de las incisiones en el interior del componente esponjoso o por medio del (Piezosurgery), instrumento de nueva generación para realizar osteotomías con un mejor control selectivo en los tejidos y una mayor precisión de corte por parte del operador (Figura 1a-1b).
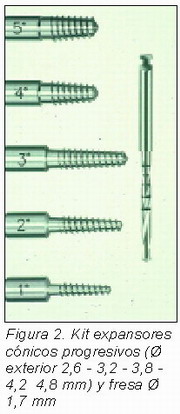 — Kit de expansores cónicos con tornillo (Bone System, Milán) (Figura 2), compuestos cada uno por 5 elementos con un diámetro creciente (Ø max del roscado 2,6 – 3,2 – 3,8 – 4,2 – 4,8 mm), provistos de un particular roscado no cortante.
— Kit de expansores cónicos con tornillo (Bone System, Milán) (Figura 2), compuestos cada uno por 5 elementos con un diámetro creciente (Ø max del roscado 2,6 – 3,2 – 3,8 – 4,2 – 4,8 mm), provistos de un particular roscado no cortante.
Para la preparación de los sitios preliminares de la expansión se han utilizado fresas Bone System, con un diámetro de 1,7 mm.
En la primera fase quirúrgica los pacientes han sido anestesiados con Mepivacaina al 2 por ciento con adrenalina 1:100.000.
Después de la intervención se ha prescrito a los pacientes una adecuada terapia a base de antiinflamatarorios no esteroides y empaques de hielo extraorales, asociada a la ingestión cada 12 horas durante 6 días de comprimidos de 1 g de Amoxicilina y ácido Clavulanico (Augmentin, Glaxo SKB, Verona); además, a los pacientes se les han explicado las correctas instrucciones para efectuar colutorios de clorexidina al 0,2 por ciento durante dos semanas y para que realicen el control mecánico de la placa de los dientes residuos.
En todos los pacientes los controles se han efectuado cuatro veces durante diez días y a continuación una vez al mes, hasta la reapertura de la segunda fase quirúrgica.
La cicatrización se ha realizado sin complicaciones y se han quitado los puntos 14 días después.
Cuatro meses después de la segunda expansión ósea controlada y la inserción inmediata de los implantes se han realizado radiografías periapicales y, en algunos casos, tomografías computerizadas (TAC).
Técnica quirúrgica
La técnica quirúrgica adoptada se ha desarrollado en tres fases, esquematiza en las Figuras 3 -6:
a) incisión del colgajo;
b) osteotomía preparatoria de la zona edentula del maxilar;
c) realización de la expansión controlada;
d) acabado de los sitios implantarios, colocación de los implantes y cierre del colgajo.
Incisión del colgajo
La incisión del colgajo se realiza en el centro de la cresta y se extiende en el interior del surco de los dientes adyacentes con incisiones de cesión divergentes en vestibular, cuando sean necesarias.
En estas intervenciones, cuando sea posible, se adopta un colgajo con un espesor parcial, manteniendo adherido el estrato periostal a la porción ósea que hay que expandir, con incisiones de cesión periostales, que puedan recubrir todo el aumento previsto de espesor de la cresta, evitando de esta forma que surjan indeseadas dehiscencias de la herida quirúrgica durante el periodo de cicatrización, con la consecuente implicación de la neoformación del hueso.
Osteotomía preparatoria
La osteotomía preparatoria ha sido realizada teniendo en cuenta las características que presentaba cada caso, debidas en particular forma a la morfología de la cresta y a la calidad ósea de la mandíbula, caracterizada por hueso D3-D4 y por una buena elasticidad natural de las corticales; en los casos tratados no se ha verificado ninguna fusión de las corticales en el último tercio coronal de las crestas.
Se han llevado a cabo las diferentes fases del procedimiento expuesto a continuación, teniendo en cuenta que la extensión de la zona que hay que expandir y la entidad de la expansión han sido necesariamente examinadas en cada caso, dependiendo de la anatomía y de la situación clínica del paciente.
Las incisiones óseas de osteotomía crestal y de cesión vestibular (cuando sean necesarias) han sido realizadas con discos ultrafinos Komet y luego profundizadas con cuchillas Beaver 64; los límites mesio/distales de la incisión han sido extendidos hasta unos 2 mm de los dientes naturales o bien, en el caso de que falten los dientes, superando 4-5 mm la posición prevista para el último implante.
Después de haber realizado una primera incisión crestal con discos diamantados, ésta ha sido gradualmente profundizada con fases sucesivas de cuchilla Beaver (únicamente a mano) hasta alcanzar la zona medular a una profundidad de 6-8 mm (Figura 3); de esta forma se ha obtenido una fisura crestal entre las corticales, sin haber producido ningún desplazamiento.
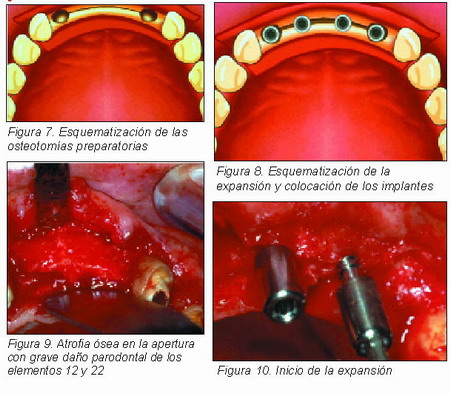
Con estas primeras fases se han optimizado las dos incisiones óseas; predisponiéndolas para la expansión; utilizando las férulas quirúrgicas de referencia, análogamente a lo que sucede en una intervención implantológica normal, se ha procedido a la definición de los sitios implantarios, utilizado en un primer momento como sede de los expansores.
Utilizando una fresa Ø 1,7 mm, se han realizado los orificios preliminares hasta alcanzar la profundidad prevista por el programa de intervención para cada implante (Figura 4). Durante las fases de osteotomía preparatoria y preparación de los sitios se ha utilizado una solución fisiológica enfriada.

Expansión controlada
En los orificios previstos para la colocación de los implantes, se ha procedido al atornillado en secuencia de los expansores previstos. Para el atornillado se ha usado un destornillador hexagonal manual. Se ha empezado atornillando lentamente el primer expansor en el primer sitio, luego se ha dejado sin mover 2-3 minutos y se ha empezado con un análogo expansor en el segundo sitio y así también para los otros sitios previstos; después de 4-5 minutos se ha quitado el primer expansor del primer sitio y se ha sustituido por el segundo expansor, siempre atornillando lentamente y procediendo de esta forma hasta introducir el tercero y el cuarto, incluso a veces el quinto expansor, en cada uno de los sitios (Figura 5).
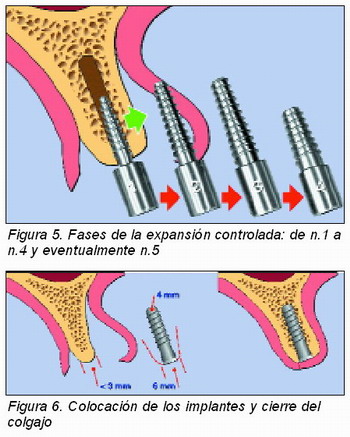 Las dimensiones de las porciones tronco cónicas roscadas de los expansores son tales que al diámetro coronal del primer expansor corresponde el diámetro apical del siguiente; estas características, junto a un atornillado lento y gradual, han permitido llevar a cabo un control continuo y sistemático de la entidad del desplazamiento de la cortical vestibular, permitiendo la suspensión inmediata del procedimiento en cuanto se perciban complicaciones o surjan fenómenos imprevistos.
Las dimensiones de las porciones tronco cónicas roscadas de los expansores son tales que al diámetro coronal del primer expansor corresponde el diámetro apical del siguiente; estas características, junto a un atornillado lento y gradual, han permitido llevar a cabo un control continuo y sistemático de la entidad del desplazamiento de la cortical vestibular, permitiendo la suspensión inmediata del procedimiento en cuanto se perciban complicaciones o surjan fenómenos imprevistos. Después de unos 4-5 minutos de la inserción del último expansor y habiendo constatado la entidad de la expansión obtenida, se ha pasado a las fases preparatorias de los sitios, antes de colocar los implantes.
Acabado de los sitios implantarios, colocación de los implantes y cierre del colgajo
Después de haber quitado de uno en uno los expansores, se ha procedido a la normal preparación y acabado de los sitios implantarios según el protocolo estándar previsto por el productor y se han inserido los implantes según el plan de tratamiento protésico (Figura 6).
Después de haber obtenido la expansión ósea y la colocación de los implantes, todo el tejido que resulta de las fases quirúrgicas y recuperado de los filtros ha sido inserido en el defecto óseo; el área quirúrgica ha sido recubierta únicamente por el colgajo, sin recurrir a otros materiales de relleno, asociando sólo la membrana de barrera reabsorbible.
La sutura ha sido realizada con puntos mucoperiostales colchoneros horizontales sin ejercer tensiones sobre el colgajo.
Caso clínico
Paciente masculino de 47 años, la anamnesis de la cavidad oral resalta la presencia de un viejo puente anclado en dientes naturales y la pérdida desde hace más de 15 años de los dos elementos centrales 11-21.
El plan de tratamiento en hipótesis preveía la avulsión de los dos laterales y el contemporáneo tratamiento de expansión ósea con inserción de cuatro tornillos implantarios para la realización de elementos protésicos unitarios.
Este recorrido terapéutico ha sido expuesto al paciente, obteniendo del mismo el consentimiento informado.
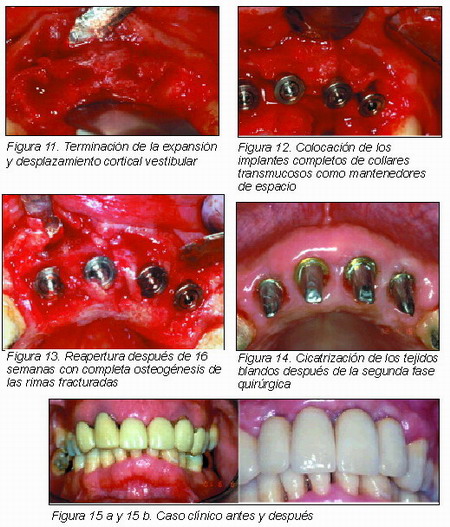
Después de haber quitado los expansores y habiendo terminado la preparación de los sitios, se han inserido 2 implantes Ø 4,1 mm en la zona 11 y 21 y 2 implantes Ø 3,5 mm en la zona 12 y 22.
La colocación de los implantes se ha realizado a 2 mm apicalmente, en relación a la unión amelo-cementicia de los dientes adyacentes.
Resultados
En todos los 15 defectos localizados de la cresta, tratados con expansores óseos progresivos y objeto de este estudio, se han obtenido resultados positivos, consistiendo en una adecuada posición de los implantes, asociada a una adecuada y adicional disponibilidad ósea perimplantaria.
Durante las fases quirúrgicas de expansión no se han verificado casos de fractura seca o eventos incontrolables.
El cierre del colgajo, realizado sin ejercer tensiones, no ha comportado complicaciones o dehiscencias en la fase postoperatoria.
Durante la cicatrización, los pacientes han llevado prótesis provisorias móviles con apoyo sobre los dientes residuos o puentes fijos adhesivos sobre los dientes adyacentes; ninguno de los pacientes tratados necesitaba utilizar prótesis móviles como soporte mucoso, que habrían requerido un enfoque diferente para evitar un ahondamiento o la compresión sobre las áreas en curso de cicatrización.
Cuando se volvió a abrir para la segunda fase quirúrgica, después de 16 semanas, el aumento óseo resultaba evidente y las crestas óseas aparecían estabilizadas y mineralizadas; ninguno de los implantes se habían perdido, resultando todos osteointegrados.
Discusión
La técnica del aumento horizontal de la cresta ósea, obtenida mediante la separación de las corticales, se basa sobre el normal mecanismo de cicatrización de un defecto óseo de cuatro paredes.
El desplazamiento del componente vestibular de la cortical produce una fisura crestal dentro de la cual se forma, en un plazo breve, la trama vascular que favorece la liberalización, por parte del componente esponjoso, de células endostales y de los factores de crecimiento, como se observa en una común cicatrización ósea.
Con las incisiones osteotómicas esmeradamente predefinidas, la expansión ósea progresiva constantemente controlada aprovecha la natural viscoelasticidad del hueso del maxilar, que por su naturaleza se puede comprimir y compactar. Con los expansores se reducen los riesgos de interrumpir las conexiones vasculares con los segmentos expandidos y las relaciones directas con el componente esponjoso entre las dos corticales.
La posibilidad de que la técnica de expansión controlada se pueda repetir y estandarizar sugiere algunas posibles variantes que hay que examinar en cada caso, como por ejemplo:
a) asociación de la expansión controlada a otras técnicas quirúrgicas de regeneración;
b) posibilidad de ejecución de la técnica de expansión controlada en dos fases: una primera con una expansión reducida, seguida después de algunas semanas de una segunda fase de ampliación en el caso de que la calidad ósea no sea tal que permita desplazamientos considerables sin el riesgo de fracturas;
c) posibilidad de inserción diferida de los implantes después de algunas semanas desde la expansión, es decir, cuando se hayan activado los mecanismos de crecimiento para la reparación del defecto óseo.
Conclusiones
El análisis y los resultados de los casos tratados, nos permite concluir que la técnica de expansión ósea llevada a cabo mediante expansores cónicos progresivos ofrece indudables ventajas operativas respecto a otras técnicas que utilizan instrumentos más traumáticos y de difícil control por parte del cirujano.
Desde el punto de vista clínico, los resultados reparadores y de osteointegración de los implantes han demostrado ser ampliamente satisfactorios y previsibles.
El potencial reparador de la fractura inducida por la acción mecánica de los expansores, comporta una activación mayor de los mecanismos de adaptación celulares y humorales que presiden la reparación osteogénica, con la consecuente optimización de la neoformación ósea perimplantaria.
El aumento de volumen óseo obtenido alrededor del implante, colocado en una situación espacial óptima, comportará una facilitación en la gestión de los tejidos blandos perimplantarios en el momento de la conexión, y por tanto una mejor prognosis a largo plazo de toda la rehabilitación implantoprotésica.
Todos estos elementos, junto a la especificidad de la técnica de expansión que hemos descrito, se tendrán que explorar ulteriormente y serán objeto de estudios más detallados con el fin de poder valorar mayormente las oportunidades que esta técnica parece ser capaz de ofrecer.
Correspondencia
Bartolomeo Assenza
Via Goldoni,15
20093 Cologno M.se (Mi)
Tel.: 02.2547015 – Fax: 02.2533485
bassenz@tin.it
bassenz@tiscali.it G.
Bibliografía
1. Lekholm U, Zarb GA. Patient selection and preparation. In: Brånemark PI. Zarb GA. Albrektsson T (eds). Tissue–Integrated Prostheses: Osseointegration in Clinical Dentistry. Chicago: Quintessence, 1985:199-209.
2. Wilson DJ. Ridge mapping for determination of alveolar ridge width. Int J Oral Maxillofac Implants 1989; 4: 41-43.
3. Schenk RK. Bone regeneration: Biologic basis. In: Buser D, Dahlin C, Schenk RK (eds). Guided Bone Regeneration in Implant Dentistry. Chicago: Quintessence, 1994: 49-100.
4. Dahlin C, Sennerby L, Lekholm U, Linde A, Nyman S. Generation of new bone around titanium implants using a membrane technique: An experimental study in rabbits. Int J Oral Maxillofac Implants 1989; 4: 19-25.
5. Dahlin C, Lekholm U, Becker W, Becker B, Higuchi K, Callens A, van Steenberghe D. Treatment of fenestration and dehiscence bone defects around oral implants using the guided tissue regeneration technique: a prospective multicenter study. Int J Oral Maxillofac Implants. 1995 May-Jun; 10 (3):3 12-8.
6. Becker W, Becker BE. Guided tissue regeneration for implants placed into extraction sockets and for implant dehiscences: surgical techniques and case report. Int J Periodontics Restorative Dent. 1990; 10 (5): 376-91.
7. Becker W, Dahlin C, Becker BE, Lekholm U, van Steenberghe D, Higuchi K, Kultje C. The use of e-PTFE barrier membranes for bone promotion around titanium implants placed into extraction sockets: a prospective multicenter study. Int J Oral Maxillofac Implants 1994 Jan-Feb; 9 (1): 31-40.
8. Becker W, Becker BE, McGuire MK. Localized ridge augmentation using absorbable pins and e-PTFE barrier membranes: a new surgical technique. Case reports.: Int J Periodontics Restorative Dent 1994 Feb; 14 (1): 48-61.
9. Buser D, Brägger U, Lang NP, Nyman S. Regeneration and enlargement of jaw bone using guided tissue regeneration. Clin Oral Implants Res 1990; 1: 22-32.
10. Buser D, Dula K, Belser U, Hirt H-P, Berthold H. Localized ridge augmentation using guided bone regeneration. Int J Periodont Res Dent 1993; 13: 29-45.
11. Nowzari H, Slots J. Microbiologic and clinical study of polytetrafluoroethylene membranes for guided bone regeneration around implants. Int J Oral Maxillofac Implants 1995; 10: 67-73.
12. Leghissa GC, Botticelli AR. Resistance to bacterial aggression involving exposed nonresorbable membranes in the oral cavity. Int J Oral Maxillofac Implants 1996 Mar-Apr; 11 (2): 210-5.
13. Becker W, Schenk RK, Higuchi K, Lekholm U, Becker BE. Variations in bone regeneration adjacent to implants augmented with barrier membranes alone or with demineralized freeze-dried bone or autologous grafts: A study in dogs. Int J Oral Maxillofac Implants 1995; 10: 143-154.
14. Buser D, Hoffmann B, Bernard JP, Lussi A, Mettler D, Schenk RK.Evaluation of filling materials in membrane-protected bone defects. A comparative histomorphometric study in the mandible of miniature pigs. Clin Oral Implants Res 1998 Jun; 9 (3): 137-50.
15. Keller EE, Van Roekel NB, Desjardins RP, Tolman DE. Prosthetic–surgical reconstruction of the severely resorbed maxilla with iliac bone grafting and tissue-integrated prostheses. Int J Oral Maxillofac Implants 1987; 3: 155-165.
16. Koole R, Bosker H, Van der Dussen FN. Late secondary autogenous bone grafting in cleft patients comparing mandibular (ectomesenchymal) and iliac crest (mesenchymal) grafts. J Craniomaxillofac Surg 1989; 17: 28-30.
17. Lustmann J, Lewinstein. Interpositional bone grafting techinique to widen narrow maxillary ridge. Int J Oral Maxillofac Implants 1995; 10: 568-577.
18. Vermeeren JIJF, Wismeijer D, van Waas MAJ. One step reconstruction of the severely resorbed mandble with onlay bone frafts and endosteal implants: A 5-year follow-up. Int J Oral Maxillofac Surg 1996; 25: 112-115.
19. Osborn JF. Die alveolar-extensions plastik. Quintessenz 1985; 36: 239-246.
20. Bruschi GB, Scipioni A. Alveolar augmentation: New application for implants. In: Heimke G (ed). Osseointegration Implants. Vol.II. Boca Raton. Fla:CRc. Press, 1990: 35-61.
21. Scipioni A, Bruschi GB y cols. The edentulous ridge expansion techinique: A five year study. Int J Periodontics Restorative Dent 1994; 14: 451-459.
22. Simion M, Baldoni M, Zaffe D. Jawbone enlargement using immediate implant placement associated with a split-crest technique and guided tissue regeneration.Int J Periodont Rest Dent 1992; 12: 463-473.
23. Wilfried G.H. Engeke, Christoph G. Diederichs, Isabel Deckwer. Alveolar reconstrction with splitting osteotomy and microfixation of implants. Int. J Oral Maxillofac. Implants 1997; 12: 310-318.



