Javier Nuño Ballestero / Antonio F. López Sánchez /
Mª Luisa Somacarrera Pérez / Luís A. Moreno López
M. Díaz Rodríguez Estudiante de 5º año de la Licenciatura de Odontología
Profesores del área de Patología Médica Bucofacial. Dto. de Odontología.
Facultad de Ciencias de la Salud. Universidad Europea de Madrid. (Madrid)
Resumen
La restitución de dientes perdidos mediante prótesis, tanto fija como removible, favorece diversas funciones fisiológicas como la masticación, la deglución y la fonación, y por supuesto también mejora la función de relación mediante la restauración de una estética perdida.
Pero la colocación de las prótesis dentales puede originar diferentes respuestas de la mucosa oral debidas tanto a factores mecánicos como a factores químicos e incluso microbiológicos. Estas lesiones pueden aparecer y evolucionar tanto de forma aguda como crónica. De ahí la importancia que el odontólogo deba estar suficientemente formado, instruido y adiestrado para evitar en lo posible su aparición. Pero una vez producidas debe poner atención para detectarlas y por supuesto establecer las medidas precisas para eliminarlas o al menos minimizar sus efectos, si no es posible una corrección total.
En el presente trabajo realizaremos una revisión de diferentes tipos de lesiones sobre la mucosa oral producidos por prótesis dentales.
Introducción
La prostodoncia es la rama de la odontología encargada de restaurar la función, la salud, el confort y la estética perdidas, a partir de la restauración de dientes naturales, tejidos orales y maxilofaciales malogrados, por medio de unos dispositivos que todos conocemos como prótesis dentales.
Dentro de la rehabilitación mediante prótesis podemos encontrar diversas alternativas, que incluso se pueden mezclar, para conseguir la mejora funcional y estética del paciente. En cada tipo de prótesis fija, removible, implantosoportada y mixtas encontramos diferentes elementos y componentes los cuales debemos de diseñar con una correcta armonía entre ellos y con la cavidad oral para no provocar futuros problemas en nuestro tratamiento.
El éxito completo de los tratamientos rehabilitadores mediante prótesis dentales requiere en primer lugar de un meticuloso estudio de cada caso, una correcta planificación y diseño del tratamiento, así como la elección de los sistemas y materiales más apropiados en cada caso. Posteriormente, una vez que la prótesis se encuentra en la cavidad oral para restituir las funciones para las que se ha planificado, es preciso instruir convenientemente al paciente en un cuidado e higiene constantes. De este modo conseguiremos la satisfacción completa de nuestro paciente y la nuestra por un trabajo bien hecho.
Pero a pesar de todo lo anterior en muchas ocasiones nos encontramos con la aparición de lesiones o alteraciones en la mucosa oral debidas a las prótesis dentales, tanto recientes como antiguas. En unas ocasiones su etiología será debida al traumatismo de un mal ajuste o diseño que no consigue transmitir de forma homogénea las fuerzas oclusales. En otras ocasiones serán los elementos químicos que componen los diferentes elementos protéticos los responsables de reacciones mucosas, tanto por restos de monómero libre o por los diferentes metales que los componen. Por último, otro factor involucrado serán las condiciones nuevas en la microflora que pueden aparecer a partir de esta nueva situación, en la que introducimos en la cavidad oral elementos ajenos a ella.
Así las lesiones clínicas que podemos encontrarnos en la mucosa oral son las expuestas en la Tabla 1.
 Algunas pueden considerarse como sobrecrecimientos anómalos de la mucosa, como por ejemplo las granulosas y las hiperplasias fibrosas, y el resto son lesiones con características distintas unas de otras.
Algunas pueden considerarse como sobrecrecimientos anómalos de la mucosa, como por ejemplo las granulosas y las hiperplasias fibrosas, y el resto son lesiones con características distintas unas de otras.
Lesiones erosivo-ulcerosas
Son sin duda las más frecuentes, sobre todo en el caso de prótesis removibles, debidas a decúbitos, desajustes, exceso de movilidad, etc. Pueden comenzar con la atrofia, esto es, la disminución de espesor y consistencia del epitelio de la mucosa, generalmente indolora.
El siguiente grado de la lesión es la erosión, en la cual se pierde parte del espesor del epitelio pero sin afectación del tejido conjuntivo, puede dar alguna sintomatología dolorosa. Por último nos encontramos con la úlcera, lesión ya dolorosa por la afectación del tejido conjuntivo, su tamaño puede ser variable dependiendo de las fuerzas que la originan y del tiempo de evolución de la misma (Figuras 1 y 2).
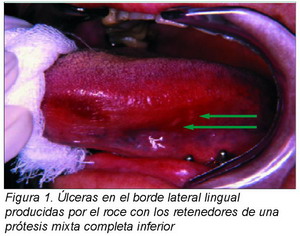 |
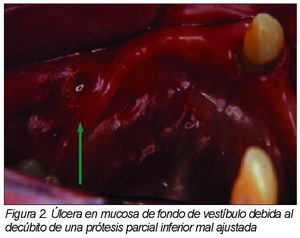 |
Estas lesiones suelen ser de origen traumático y son fácilmente reconocibles a la exploración introral. Son más frecuentes en personas de edad avanzada, por encima de los sesenta años. Si se elimina la causa que la produce como el roce de una base de prótesis desaparecen en unos días, generalmente menos de dos semanas.
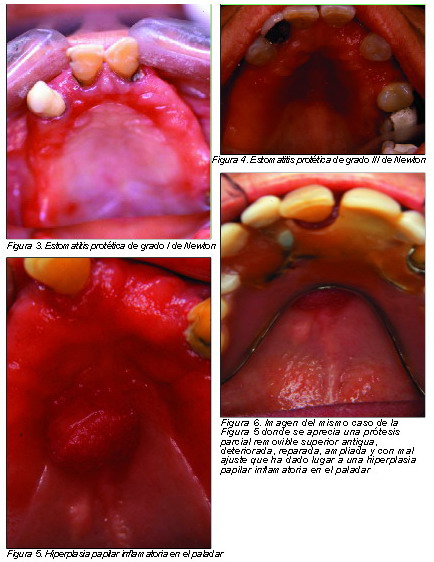
Estomatitis protésica
Clínicamente se presenta como una mucosa eritematosa y atrófica en la zona donde apoya la base de una prótesis removible, tanto parcial como completa. Es mucho más frecuente en el paladar donde dibuja perfectamente la base protética tanto si es metálica como acrílica. Parece que afecta más a mujeres, si bien no están claras sus causas. En cuanto a su sintomatología, pueden presentar sensación de quemazón y picor, pero en la mayoría de los casos son asintomáticas y suele tratarse de un hallazgo casual durante la exploración de la mucosa oral en una revisión odontológica de rutina.
Se sabe que su etiología es multifactorial, influyendo diferentes factores como la mala higiene, el uso de las prótesis durante el sueño, los traumatismos repetidos y un factor muy importante como es la colonización por hongos saprofitos de las mucosas, principalmente por Candida albicans. Newton estableció 3 fases en la estomatitis protética según sus características clínicas, que exponemos en la Tabla 2. En las Figuras 3 y 4 pueden verse dos imágenes representativas.

 Hiperplasia papilar inflamatoria
Hiperplasia papilar inflamatoria
También se puede encontrar en la literatura como papilomatosis por dentadura protésica. Suele ser una evolución de la estomatitis protésica mencionada anteriormente. Aparece entre la cuarta y la sexta década de la vida. Se caracteriza por presentar la mucosa bucal unos nódulos aframbuesados de 2-4 mm en eritematosos e hiperplásicos, situados bajo la base una prótesis removible generalmente muy antigua y por lo tanto mal ajustada, junto con una deficiente higiene. Al igual que en la estomatitis protésica el paciente puede presentar picor y quemazón en la zona aunque en muchos casos es también asintomática (Figura 5 y 6).
Estomatitis de contacto
Es una lesión mucho menos frecuente de lo que cabría suponer en un primer momento. Cuando aparece se manifiesta por un edema, eritema y tumoración, presentando una sintomatología de quemazón, sensibilidad al tacto y a los cambios de temperatura tanto al frío como al calor. Las zonas más afectadas son la mucosa gingival y los labios. Su causa más frecuente es la presencia de monómero residual del acrílico.
Aunque no debemos olvidar que también puede estar causada por sensibilidad a diversas sustancias tales como alimentos, medicamentos, materiales y aparatología odontológicos.
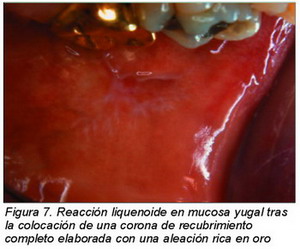
Reacción liquenoide
Lesión generalmente asintomática caracterizada por la presencia de una lesión blanca con estriaciones en la mucosa próxima a una restauración metálica. Clínicamente es indistinguible de las lesiones causadas por el liquen plano oral (Figura 7).
 Hiperqueratosis friccional
Hiperqueratosis friccional
Resulta la manifestación de una reacción protectora de la mucosa provocada por el trauma continuado. Es una lesión blanca que no se desprende al raspado. No es un proceso malignizadle y microscópicamente es indistinguible de otras lesiones blancas como por ejemplo la leucoplasia. Cuando su origen es una prótesis removible se suele localizar en los rebordes alveolares.
Granuloma telangiectásico
También llamado granuloma piógeno, si bien el término telangiectásico se corresponde mejor con sus características clínicas e histológicas. Clínicamente es una lesión rojiza sobreelevada de base ancha mal delimitada de consistencia blanda lisa o rugosa. Si es grande suele ulcerarse, asintomático y de fácil sangrado, en su aparición pueden influir márgenes desbordantes de coronas el cálculo o cuerpos extraños. Su tratamiento consiste en la extirpación y biopsia de la lesión, junto con un buen legrado de la zona para evitar recidivas.
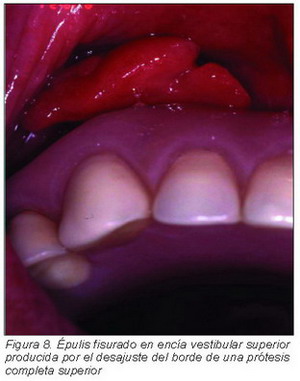
Épulis fisurado
Se considera como una lesión hiperplásica inflamatoria reactiva. A la exploración se aprecia nódulos en forma de pliegues y de tamaño variable. Suele corresponder con aletas de las prótesis que no ajustan bien. Su localización más frecuente es la encía vestibular. Generalmente es asintomático, a pesar de poder alcanzar un tamaño considerable, y a diferencia del granuloma telangiectásico no sangra con tanta facilidad (Figura 8).
 Hiperplasia fibrosa
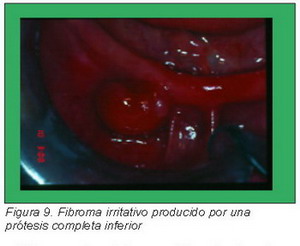
Hiperplasia fibrosa
Aparece como una tumoración asintomática de consistencia firme de crecimiento lento y tamaño variable, originada por un traumatismo continuado o por hábitos de succión anómalos. La hiperplasia fibrosa es casi exclusiva de los portadores de prótesis, localizada con más frecuencia en la 4-6 década de vida para algunos autores se trataría una evolución del granuloma telangiectásica que se ha ido fibrosando (Figura 9).
Pigmentaciones o tatuajes
Suelen deberse a la vehiculización de elementos metálicos durante el tallado de dientes o al realizar ajustes de márgenes u oclusión. Pequeñas fracciones metálicas salen despedidas y se introducen el tejido conjuntivo próximo. La mucosa adquiere un color grisáceo-negro-azulado por los sedimentos. Generalmente es la encía la mucosa más afectada, aunque en las Figuras 10 y 11 mostramos un caso producido por un perno intrarradicular. La profundidad de la pigmentación puede ser variable pudiendo alcanzar el periostio y el hueso.
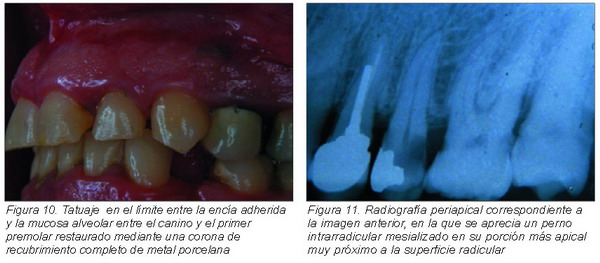
En ocasiones puede ayudarnos a su diagnóstico la realización de radiografías intraorales, pero en ocasiones no se aprecia nada anormal en éstas. Es importante saber que una vez eliminado el sedimento puede tardar en desaparecer largo tiempo.
Diagnóstico de las lesiones mucosas producidas por prótesis
La mayoría de las lesiones que hemos revisado tienen un diagnóstico similar, fundamentalmente clínico, basado en la anamnesis, la inspección y la palpación, valorando su localización, el tipo de lesión, su tamaño, su color, su consistencia y su evolución. Aunque en ocasiones tendremos que recurrir a la biopsia, principalmente la escisional.
Prácticamente todas ellas corresponden a un patrón de causa efecto y tienen un buen pronóstico. Es importante su temprana localización para que no evolucionen hacia estadíos más graves.
Tratamiento de las lesiones mucosas producidas por prótesis
Una vez identificada la lesión la primera medida que tomaremos será la eliminación del factor etiológico, que como hemos visto suele ser el traumatismo repetido de una base protésica sobre la mucosa oral, mediante la retirada durante un tiempo de la prótesis. Si bien en la mayoría de los caso es preciso recurrir a la realización de prótesis nuevas, que presenten un ajuste mayor a dientes y mucosa. En cualquier caso es imprescindible instruir al paciente para que mantenga una muy buena higiene tanto de su prótesis como de sus dientes naturales.
Deberemos tratar la sintomatología si la hubiere con la administración de analgésicos por vía sistémica y antisépticos tópicos, del tipo de la clorhexidina en colutorio y/o gel, si es preciso.
En los casos de la presencia de lesiones de tipo hiperplásico como la hiperplasia papilar inflamatoria, el granuloma telangiectásico, el épulis fisurado, y la hiperplasia fibrosa, procederemos a su eliminación quirúrgica, seguida de un buen legrado y la realización de histopatología de la muestra.
Ante la presencia de una estomatitis protésica o de una hiperplasia papilar inflamatoria, además de las medidas anteriormente citadas deberemos recurrir al empleo de antifúngicos locales como la nistatina o el miconazol en colutorios, geles y tabletas. Incluso en algunos casos rebeldes es preciso instaurar un tratamiento sistémico con antifúngicos del tipo de fluconazol. Después deberemos realizar un buen seguimiento de la evolución de las lesiones.
Conclusiones
Las prótesis removibles son sin lugar a dudas las más relacionadas con lesiones en la mucosa oral.
Es muy importante estudiar cada caso para realizar un buen diseño de la prótesis, si queremos que nuestro tratamiento tenga éxito y no provoque lesiones a nuestro paciente.
En caso de que aparezca alguna de las lesiones mencionadas en este trabajo, será importante localizarla con prontitud para eliminarla cuanto antes y evitar que evolucione hacia otro tipo de lesión.
Por último será necesaria la mentalización del paciente para que mantenga unos buenos hábitos de higiene, para que no utilice la prótesis cuando duerme y para que acuda a revisiones periódicas de control, tanto del estado de sus prótesis como de sus mucosas.
Correspondencia
Javier Nuño Ballestero
C/ Álvaro Gil, n.º 27-31.
37006 Salamanca
Teléfono 669 71 24 54
e-mail: drjaviernuno@hotmail.com.
Bibliografía
1. Göthberg C, Bergendal T, Magnusson T. Estudio retrospectivo de las complicaciones tras el tratamiento con prótesis fija sostenida por implantes. Rev Intern Prot Estomatol 2003; 5:377-82.
2. Jorge J Jr, Almeida OP de Bozzo L, Scully C, Graner E. Oral mucosal health and disease en institutionalized elderly in Brazil. Community Dent Oral Epidemiol 1991; A 173-5.
3. Corbet EF, Holmgren CJ, Philipsen HP. Oral mucosal lesions in 65-74-year-old Hong Kong Chinese. Community Dent Oral Epidemiol 1994; 22:392-5.
4. García-Pola Vallejo MJ, Martínez Díaz-Canel AI, García Martín JM, González García M. Risk Factors for oral soft tissue lesions in an adult spanish population. Community Dent Oral Epidemiol 2202; 30:277-85.
5. Espinoza I, Rojas R, Aranda W, Gamonal J. Prevalence of oral mucosal lesions in elderly people in Santiago. J Oral Pathol Med ; 32:571-5.
6. Ikeda I, Handa Y, Khim SP, Durward C, Axéll T, Mizuno T, Fukano H et al. Prevalence study or oral mucosal lesions in a selected Cambodian population. Community Dent Oral Epidemiol 1195; 23:49-54.
7. Campisi G, Margiotta V. Oral mucosal lesions and risk habits in men in an italian study population. J Oral Pathol Med 2201; 30:22-8.
8. Blanco Carrión A, Blanco Carrión J, Suárez Cunqueiro M, Álvarez Velasco N, Gándara Rey JM. Hiperplasias inflamatorias de la cavidad oral. Estudio clínico de cien casos (I). Características generales. Av en Odontoestomatol 1999; 15:553-561.
9. Michael R, Fenlon, Martyn S, Walter JD. Factors associated with the presence of denture related stomatitis in complete dentures wearers a preliminary investigation. British Society for the Study of Prostht Dent 1994; 145-7.
10. Wilson J. The aetiology, diagnosis and management of denture stomatitis. British Dent J 1998; 185:380-4.
11. López López J, Chimenos Küstner E, Conde Vidal JM. Estudio epidemiológico de patología médica bucal en pacientes de la clínica odontológica de la Facultad de Odontología de la Universidad de Barcelona. Arch en Odontoestomatol 2002; 18:578-88.
12. Hand JS, Whitehill JM. The prevalence o oral mucosal lesions in an elderly population. JADA 1986; 112 73-6.
13. Jerry E, Bouquot. Common oral lesions found during a mass screening examination. JADA 1986; 112:50-7.
14. Hopp M. Deficiencias e intolerancias del material en las prótesis dentales. Quintessence Tecn. 2002; 13:306-19.
15. Blanco Carrión A, Blanco Carrión J, Suárez Cunqueiro M. Hiperplasias inflamatorias de la cavidad oral. Estudio clínico e histológico de cien casos (II).
Características específicas de cada lesión. Av Odontoest 1999; 15:563-73.
16. Cerero R, García Pola MJ, Esparza G. Lesiones exofíticas benignas de la mucosa oral. Av Odontoest 1996; 12:681-94.
17. Wolff A, Gadre A, Begleiter A, Moskona D, Cardash H. Correlación entre el grado de satisfacción del paciente con las dentaduras completas y la calidad de la dentadura, las condiciones orales y el flujo de las glándulas salivares submaxilar/sublingual. Rev Intern Prot Estomatol 2003; 5:249-52.
18. Kindberg H, Gunne J, Kronström M. Prótesis dentosoportada e implantosoportada: seguimiento clínico retrospectivo durante un periodo máximo de ocho años. Rev Intern Prót Estomatol 2002; 4:191-97.
19. Saito M, Notani K, Miura, Kawasaki T. Complications and failures in removable partial dentures: a clinical evaluations. J Oral Rehab 2002; 29:627-33.
20. Lindh T. Prótesis fijas soportadas por dientes e implantes: estudio multicéntrico retrospectivo. Rev Intern Prot Estomatol 2002; 4:40-7.
21. Charles J, Goodacre, Bernal G et al. Clinical complications in fixed prosthodontic. J Prosth Dent 2003; 90:31-39.
22. Bischof M, Nedir R, Lombardi T. Peipheral giant cell granullomaassociated with dental implant. Intern J Oral Maxillof Implant 2004; 19:295-99.
23. Del Valle AE, Aguirre JM, Martínez-Conde R. Síndrome de boca ardiente en el País Vasco: estudio preliminar de 30 casos. Med Oral 2003; 8:84-90.
24. Binoczy J, Rigó O. Prevalence study of oral precancerous lesions within a complex screening system in Hungary. Community Dent Oral Epidemiol 1991; 19:265-7.
25. Bascones Martínez A, Frías López MC. Consideraciones clínicas para la reposición de un solo diente mediante el uso de implantes unitarios. Av Periodon Implantol O 1999; 11:159-71.
26. Schulz P, Johansson A, Arvidson C. Estudio retrospectivo de incrustaciones de cerámica Mirage de hasta 9 años. Rev Intern Prot Estomatol; 2004; 6:240-43.
27. Barnes DE. A global view of oral diseases today and tomorrow. Community Dent Oral Epidemiol. 1999; 27:2-7.
28. Bueno JC, García Rebollar R. Granuloma piogénico: Revisión actual a propósito de un caso. Gaceta Dent 2001; 121;66-70.
29. Salonen L, Axéll T, Heliden L. Ocurrence of oral mucosal lesions, the influence of tobacco habits and a estimate of treatment in an adult Swedish population. J Oral Pathol Med 1990; 19:170-6 .





