Francisco Javier Pérez Poveda, Odontólogo, Valencia / Judit Martínez Abreu, Estomatóloga. Especialista en Periodoncia, Matanzas. Cuba /
Luis María Ilzarbe, jr.Estudiante Odontología, Universidad Literaria de Valencia, Valencia
“… que la ciencia está en perpetuo devenir, progresa y crece incesantemente, sin llegar jamás a plena madurez y que todos podemos aportar, si nos lo proponemos de veras, un grano de arena”.
Santiago Ramón y Cajal (Reglas y consejos sobre investigación científica)
Resumen
La litiasis salivar es una enfermedad poco frecuente pero altamente invalidante cuando aparece.
El tratamiento es en principio médico, recurriendo a la cirugía en último término cuando las medidas terapéuticas convencionales han fracasado.
Presentamos en este trabajo un caso clínico de litiasis parotídea rebelde al tratamiento médico, resuelto en gabinete odontológico favorablemente mediante una nueva y sencilla técnica que hemos ideado: succión potente de desembozamiento de la glándula parótida desde la desembocadura del conducto de Stenon.
El caso fue tratado desde un principio en nuestra consulta médicamente sin éxito con los medios convencionales y nos disponíamos a remitir a la paciente a un cirujano maxilo-facial para resolución quirúrgica cuando se nos ocurrió, afortunadamente, practicar esta acción desembozante.
La paciente notó en las 24 horas de la primera succión una mejora ostensible, con cura total y vuelta a la normalidad a partir de la tercera sesión de succión en el Stenon.
Palabras clave
Litiasis salivar; litiasis parótida; nuevos procedimientos terapéuticos; succión cálculos; desembozamiento glandular; sialografía; sialolitiasis; sialoadenitis; infección parótida; parotiditis.
Introducción: sialolitiasis
La patología obstructiva (sialolitiasis, calcinosis salivar, disquinesias salivares, megacanales) es la enfermedad más frecuente de las glándulas salivares. No siempre se produce por cálculos obstructivos, sino que también, aunque con menor frecuencia, puede presentarse por otras situaciones que alteran el flujo normal de la saliva (malformaciones congénitas, quistes, inflamación aguda y crónica, alteraciones autoinmunes, efectos secundarios medicamentosos y de radiaciones ionizantes, alteraciones isquémicas y neoformaciones benignas y malignas).
La sialolitiasis se define como la obstrucción mediante sialolitos o cálculos de los conductos que drenan las glándulas salivares.
La sialolitiasis es, globalmente, la afección más frecuente de las glándulas salivares, si bien en parótida es superada por la parotiditis epidémica. En estudios de necropsia se ha informado una incidencia del 1 por ciento de la población.
Es más frecuente en la submaxilar (90 por ciento de las litiasis) que en la parótida, calculándose en una proporción de 5 a 1. Esta diferencia entre parótida y submaxilar viene determinada por la diferente viscosidad de la saliva y por la morfología del trayecto del Wharton, más tortuoso y largo que el Stenon.
En la parótida los cálculos suelen ser de tamaño pequeño, raramente múltiples, presentan largas fases de latencia clínica y su cirugía por las relaciones del Stenon con el nervio facial hacen que su tratamiento pueda ser complicado.
Las glándulas salivales producen la saliva, en mayor grado durante la alimentación. Las sustancias que son segregadas pueden cristalizar y formar una piedra que eventualmente obstruirá los conductos salivares.
Se desconoce la causa exacta de la formación de los cálculos. Se admite que los cálculos se forman como resultado de la mineralización del soporte proteico de detritus acumulados en la luz del conducto. Primero se trata de pequeñas concreciones en los canales glandulares, llamadas microlitos, los cuales producen por micro obstrucción una sialadenitis crónica. El estasis y la sialadenitis forman un gel de soporte proteico que proporciona el armazón para el depósito de las sales y demás sustancias orgánicas que crean el cálculo. Cuando la saliva no sale por esta causa, el conducto está bloqueado, acumulándose progresivamente y causando dolor e inflamación de la glándula.
Los sialolitos están constituidos por precipitación de fosfatos y carbonato cálcicos. Su formación está favorecida por estasis salivar (hiposialia y malformaciones del conducto), factores químicos (cambios del pH hacia la alcalinidad con saturaciones de la saliva en iones calcio y fosfatos), y formación de un sustrato proteico (colonias bacterianas, células epiteliales descamadas, tapones de mucina, cuerpos extraños y otros residuos celulares) cuya mineralización daría como resultado los cálculos.
Es más frecuente en la submaxilar (90 por ciento de las litiasis) que en la parótida. Esta diferencia entre parótida y submaxilar viene determinada por la diferente viscosidad de la saliva y la morfología del trayecto del Wharton, más tortuoso y largo que el Stenon.
La sialolitiasis se caracteriza clínicamente por la inflamación punzante de la glándula afectada, dolor en la zona que irradia hacia el oído y boca seca, síntomas que se acentúan al comer o beber. Un examen de la cabeza y cuello muestra una o más glándulas agrandadas y sensibles, además de inflamación del canal excretor. El dolor y la tumefacción pueden desaparecer bruscamente notándose una breve sialorrea. Si el cuadro no es tratado o no se produce la expulsión espontánea del cálculo, sobrevienen episodios infecciosos puesto que estos cólicos se repiten con cada comida y durante un periodo variable.
Las inflamaciones afectan con mayor frecuencia a la glándula que al canal, así en la parótida la sialodocitis del Stenon es rara, y cuando se produce lo hace de forma brusca, manifestándose con dolor en las regiones geniana y maseterina con irradiación al oído, sialorrea, trismus y tumefacción de la región maseterina. La infección salival se confirma al observar tumefacción de la salida del conducto excretor y eritema, junto con secreción de pus. Esta problemática implica un aumento del riesgo de infecciones de la glándula salival y sus consiguientes molestias, al igual modo que suele producirse recurrencia en la formación de los cálculos.
Los sialolitos pueden ser simples o múltiples. Lustmann y colaboradores informaron que en el 75,3 por ciento de los casos fue un solo sialolito; dos sialolitos en el 15, 6 por ciento, 3 sialolitos en un 2,9 por ciento y 4 a 8 sialolitos en el 6,2 por ciento.
Antonidis y colaboradores aportan en su estudio un caso de 2 sialolitos entremezclados con 3 casos de sialolitiasis en glándulas salivales menores.
En 1972, Hurlen y Koppang presentan un caso de sialolitiasis multiples de las glándulas salivales menores, donde 3 sialolitos fueron removidos. Park y colaboradores en 1992 describen dos casos raros de sialolitiasis múltiples. Uno se manifestaba con 4 sialolitos en el conducto de Wharton y los otros en el orificio del conducto de Stenon.
El tamaño de los sialolitos varía desde unos milímetros a 2 centímetros o más según Levy y colaboradores, aunque el doctor Ricardo Bachur limita el tamaño mayor entre 1,5 y 2 cm. Los sialolitos únicos no son recurrentes aunque Lustmann y colaboradores estimaron la recurrencia de la sialolitiasis en torno al 8,9 por ciento.
La forma de los cálculos suele ser ovoide y su tamaño muy variable. Desde una pequeña precipitación que escapa al examen radiológico hasta cálculos de 1 cm en la parótida y de mayor tamaño en la submaxilar. Su coloración es pardo-amarillenta. Su superficie es granulosa. Son más o menos duros y pueden fragmentarse de forma espontánea, lo que explicaría la patogenia de algunos casos de cálculos múltiples. La formación y la migración de las concreciones cálcicas en los canales excretores de las glándulas salivares se traducen en manifestaciones mecánicas e infecciosas. En general es más frecuente que se pongan de manifiesto por los signos infecciosos que por los mecánicos.
Su aparición es rara antes de la adolescencia.
Pueden canalizarse en su interior permitiendo el paso de saliva.
El diagnóstico tratará de constatar la existencia del cálculo o cálculos mediante la palpación bidigital que puede permitir la presencia de un nódulo duro por detrás de la salida del conducto de Stenon aunque suele resultar difícil por los fenómenos inflamatorios asociados que además hace que esta exploración sea muy dolorosa. Las radiografías simples pueden ser definitivas para muchos cálculos radiopacos (80 por ciento) y cuando la radiográfia convencional no es concluyente podremos recurrir a la sialografía permitiéndonos determinar la posición del cálculo dentro del sistema ductal al encontrar una imagen de parada del contraste o paso del mismo por la dilatación canalicular que asienta en torno al cálculo.
Se calcula que solo el 20 por ciento de los cálculos salivares son radiotransparentes.
La sialografía no es una prueba indispensable para el diagnóstico. Recurrimos a ella cuando la radiografía simple no da imagen de cálculo o deja una incertidumbre al respecto. Puede conseguir la detección, confirmación y valoración de cálculos, permitiendo determinar su relación anatómica con el sistema ductal. Permite objetivar litiasis incluso para los pequeños cálculos poco radiopacos. El cálculo produce una imagen de parada del contraste, o bien de paso de contraste por un signo indirecto de la litiasis que es la dilatación canalicular regular que asienta en torno al cálculo, también puede dar una imagen de parada del contraste en la fase de evacuación por efecto valvular. Cálculos muy pequeños pueden quedar ocultos por el contraste y no verse. Además de su interés diagnóstico permite una planificación quirúrgica al determinar la situación exacta del cálculo en el conducto. Se considera necesaria su realización antes de tratamiento de litrotripsia, pues es el único método capaz de determinar el calibre del conducto excretor de la glándula. La resonancia magnética no es útil para determinar el calibre del conducto principal.
El tratamiento tratará de eliminar el cálculo. La manipulación por parte del profesional empujando el cálculo fuera del conducto suele ser suficiente pero en algunos casos necesitaremos la cirugía para extraerlo. El dolor intenso y la amenaza de repetición del cólico salivar son suficientes para indicar atropínicos, simpaticolíticos (dihidroergotamina) y antiespasmódicos. Tras la sedación del dolor el tratamiento antiespasmódico puede ser sustituido por sialogogos. Cuando se asocia a infección está indicada la antibioticoterapia tanto amoxicilina + ac. Clavulánico como macrólidos son eficaces. La literatura convencional indica que cuando mediante la sialografía se aprecia que el conducto es demasiado fino (<1 mm) para permitir la salida de los fragmentos litiásicos, cuando la litiasis es recidivante y la función glandular está comprometida, sólo será aceptable la cirugía realizándose exéresis glandular.
Materiales y métodos
Exposición del caso
Paciente de sexo femenino de 43 años de edad portadora de implantes desde hace dos años. Acude a nuestra consulta por dolor e hinchazón en parótida izquierda con síntomas de litiasis parotídea.
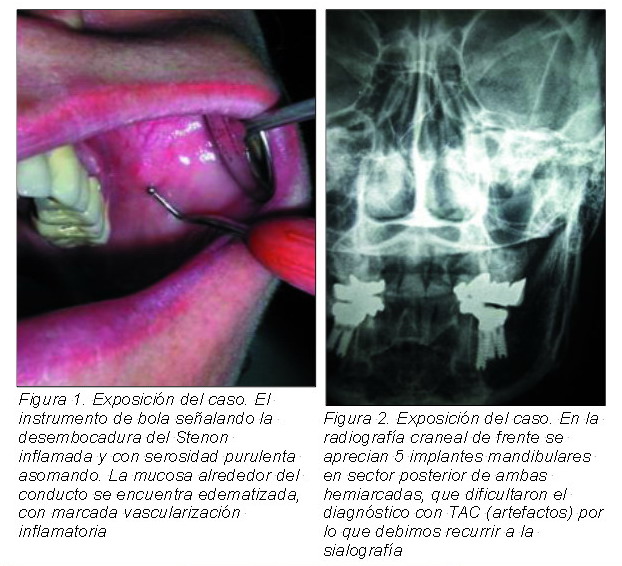
A la exploración apreciamos tumefacción dolorosa de la glándula parótida e inflamación de la desembocadura del Stenon con salida de serosidad purulenta a la presión bimanual del estroma. En la Figura 1 señalamos con un instrumento de bola la desembocadura del Stenon inflamada y con serosidad purulenta asomando. La mucosa alrededor del conducto se encuentra edematizada, con marcada vascularización inflamatoria.
Tras medicarla con espasmolíticos, antiinflamatorios y antibióticos durante una semana el cuadro no mejoró. La paciente continuaba pese a la medicación con dolor e inflamación de modo agudo especialmente al ingerir alimentos.
Ordenamos un TAC que no resultó aclaratorio por la presencia de artefactos (cinco implantes y metales de prótesis, Figura 2), aunque sí sospechoso. Se realiza estudio en cortes axiales consecutivos sin introducción de contraste intravenoso. No se visualiza formación cálcica a nivel de las glándulas parótidas o submaxilares o en topografía de los conductos, aunque el estudio no es óptimo debido al importante grado de artefacto producido por los implantes en maxilar superior e inferior.
Por esta razón solicitamos una sialografía (Figura 3) que confirma la presencia de pequeños cálculos en parénquima de la parótida y conductos.
Tras una semana de tratamiento médico con analgésicos, antiinflamatorios, antiespasmódicos y antibióticos el cuadro no mejora causando un fuerte estado de ansiedad en la paciente, con baja laboral, que nos decide a remitir a cirujano maxilofacial para resolución quirúrgica.

Descripción de la técnica
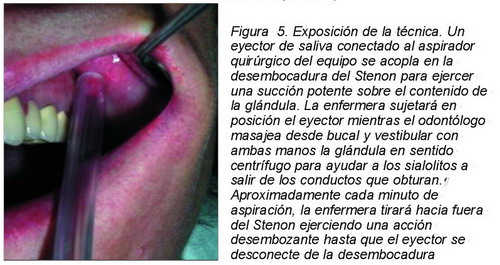
No obstante con el consentimiento de la paciente, a quien explicamos claramente el peligro de la cirugía de parótida, especialmente por la posible lesión del facial, se nos ocurrió y planteamos realizar un último intento clínico de solución terapéutica no quirúrgica disponiéndonos a desembozar la glándula succionando con fuerza con el aspirador quirúrgico durante un minuto desde la desembocadura del conducto de Stenon. En la Figura 1 se aprecia la boca del Stenon inflamada y en la Figura 5 hemos aplicado la succión, inicio de la técnica.
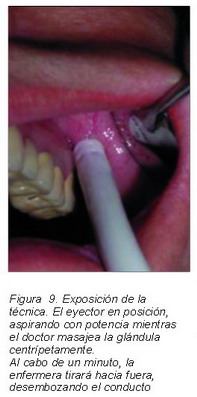
Un eyector de saliva conectado al aspirador quirúrgico del equipo se acopla en la desembocadura del Stenon para ejercer una succión potente sobre el contenido de la glándula. La enfermera sujetará en posición el eyector mientras el odontólogo masajea la glándula pausadamente desde bucal y vestibular con ambas manos en sentido centrífugo, desde atrás hacia delante, para ayudar a los sialolitos a salir de los conductos que obturan.
Aproximadamente cada minuto de aspiración, la enfermera tirará hacia fuera del Stenon ejerciendo una acción desembozante hasta que el eyector se desconecte de la desembocadura.
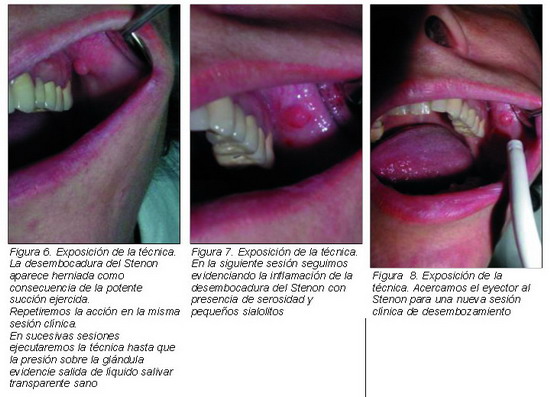
En la Figura 6 vemos la desembocadura del Stenon que aparece herniada como consecuencia de la potente succión ejercida.
Repetiremos varias veces la acción en la misma sesión clínica.
En sucesivas sesiones ejecutaremos la técnica hasta que la presión sobre la glándula evidencie salida de líquido salivar transparente sano.
Esta metódica la practicamos por primera vez un jueves, tratando de nuevo viernes y lunes como muestran las Figuras 7, 8 y 9.
La paciente nos indicó la gran mejoría en las siguientes 24 horas desde la primera sesión.
Tras cada sesión de desembozamiento la zona del Stenon queda abombada como consecuencia de la presión negativa ejercida, circunstancia que se aprecia claramente en la Figura 6.
Realizamos en esta paciente el procedimiento de succión el primer día evidenciando la salida por el Stenon de material blanquecino y purulento. Nos encontramos al día siguiente, como hemos dicho, con la sorpresa de recibir la llamada telefónica de la paciente manifestando su notable mejoría. En la visita de revisión procedimos de nuevo a instaurar la succión desembozante con la pauta descrita hasta un total de 4 sesiones. Dejamos la práctica cuando por el Stenon no se apreciaba más que salida de saliva transparente y sana.
La paciente dejó de notar sintomatología, y mantuvimos durante una semana la medicación antiespasmódica.
Dimos el alta médica en este momento citando para revisión rutinaria (Figura 10).
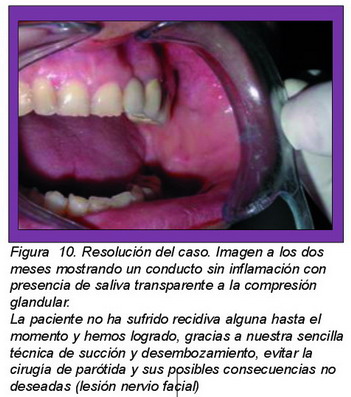
Resultado
Presentamos un resultado de éxito con nuestra técnica en un caso favorable.
El caso no se diagnosticó como quirúrgico de entrada, dado el poco calibre de los cálculos, pero la mala evolución de la terapéutica médica nos hizo pensar en ello. Mientras, surgió la idea del desembozamiento como último recurso.
El procedimiento es tan sencillo que nos ha sorprendido no encontrarlo descrito en la literatura internacional al realizar la búsqueda bibliográfica previa a la puesta en marcha de nuestro proyecto.
La paciente iba a ser remitida para cirugía radical de la glándula parótida dado lo rebelde que había resultado a la terapia médica y gracias a nuestra técnica el caso pudo ser resuelto satisfactoriamente, no habiendo recidivado hasta la fecha.
El procedimiento es sencillo, pretende ser un último intento no invasivo para evitar la peligrosa cirugía de parótida, y tiene como idea central la extracción por su conducto natural de los cálculos, ejerciendo una fuerte succión desde la desembocadura del Stenon mientras, de modo suave, se masajea centrífugamente la glándula.
Acoplaremos a la desembocadura del conducto de Stenon un eyector de saliva convencional conectado a la manguera de aspiración quirúrgica del equipo odontológico de modo que ejerza una succión potente. Una enfermera sujetará en posición el eyector mientras el cirujano realizará un masaje de la glándula en sentido centrífugo. Una vez masajeado, tiraremos del eyector ejerciendo una acción desembozante hasta que se suelte del Stenon. Practicamos durante un minuto constantemente la succión y repetiremos en tres o cuatro ocasiones en la misma sesión la acción desembozante tirando hacia fuera del Stenon.
Discusión
Esta técnica surgió como hemos dicho ante la necesidad de evitar el tratamiento quirúrgico en una paciente de litiasis parotídea dado el riesgo que la cirugía comporta (lesión nervio facial).
El procedimiento es tan sencillo que nos ha sorprendido no encontrarlo descrito en la literatura internacional al realizar la búsqueda bibliográfica previa a la puesta en marcha de nuestro proyecto.
Por supuesto, el caso resultó favorable ya que se trataba de una litiasis de pequeños cálculos cuyo calibre permitía la deposición de los mismos por vía natural y presión negativa mediante nuestra técnica.
Sí suponemos útil esta técnica en casos de litiasis mayores, pero como complemento a la cirugía y logro de alivio sintomático anterior a ella. Un cálculo grueso obviamente no saldrá por vía natural al succionar, por una lógica incongruencia de dimensiones, pero sí lograremos evacuar el líquido retenido con lo que la fuerte sintomatología dolorosa cederá quedando el caso a expensas de una litotricia o de una solución quirúrgica radical.
Además, si se opta por la litotricia, tras ella el desembozamiento de los pequeños cálculos surgidos de la fragmentación del cálculo mayor será resolutivo, tratándose pues de una técnica complementaria a añadir al protocolo de la intervención de litotricia.
El procedimiento es poco complicado, pudiendo ser puesto en práctica por cualquier clínico, y extraordinariamente práctico pues la sensación dolorosa cede por la salida de líquido y serosidad que se encuentran anterógrados a la obstrucción provocando la presión y sensación dolorosa. Además, el desembozamiento arrastra tras sí cálculos pequeños del calibre de los conductos glandulares lo que en esta ocasión ha sido suficiente para lograr la canalización libre de la saliva.
Conclusiones
• La cirugía de la glándula parótida es una conducta terapéutica última y siempre de alto riesgo por la presencia del nervio facial.
• La succión desembozante de parótida o submaxilar a través de los conductos naturales (Stenon o Wharton) es una idea simple de nuestro equipo pero que ha mostrado gran efectividad en este caso y que creemos debe ser incorporada regladamente por los clínicos como arma terapéutica resolutiva en aquellos procesos donde la litiasis no sea de cálculos de grueso calibre.
• Hemos ideado este método como último recurso que evite la cirugía.
• La técnica no pretende ser una solución a todas las litiasis. Es un recurso terapéutico no quirúrgico que aportamos para ser puesto en práctica principalmente en casos de cálculos poco voluminosos y, genéricamente, como procedimiento de evacuación que mejore el curso clínico de la enfermedad aunque la cirugía sea la solución final.
• El procedimiento es poco complicado, pudiendo ser puesto en práctica por cualquier clínico.
• La técnica de succión puede ser de gran utilidad de modo complementario en casos de practicar una litotricia de grandes sialolitos. Antes de practicar la litotricia el desembozamiento puede aliviar la tensión dolorosa evacuando el líquido retenido. Tras la litotricia, la succión ayudará a salir a los pequeños cálculos resultantes, que serán depuestos por vía natural. Todo ello, evitando la cirugía.
• Se trata en este trabajo de plantear el método y presentar la solución exitosa de un caso.
• La investigación clínica debe continuar a fin de establecer un protocolo genérico.
Correspondencia
Luis María ILZARBE
Clínica ILZARBE
www.icqmed.com/ilz.htm
Avenida del Cid, 40 bajo
46018 Valencia
móvil 609 60 93 17
e-mail: ilz@icqmed.com
Bibliografía
1. Antoniadis D, Mendonidou L, Papanayotou P et al. Clinical study of sialolithiasis. Findings from 100 cases. Hell stomatol Chron 1989; 33:245-251.
2. Hurlen B, Koppang HS. Múltiple sialolithiasis of minor salivary glands: report of a case. Br J. Oral surg 1972; 10:193-198.
3. Krugger GO. Textbook of oral & Maxilo Facial Surgery, 6 th edition. Philadelphia: CV Mosby company 1984; 638-639.
4. Levy DM, Remine WH, Devine KD. Salivary gland Calculi-pain, Sweling Associated with eating. JAMA 1962; 181: 1115- 1119.
5. Lutsmann J, Regen E, Melamed Y. Sialolithiasis. A survey on 245 patients and a review of the literature. In J Oral Maxilofac Surg 1990; 19: 135-138.
6. Park HS. Yoon HJ. Choi WH. Multiple sialolithiasis, report of two case. Korean J. Maxilofac Plastic Reconst Surg 1992; 14:169-173.
7. Jiménez CN, Reyes VJO. Sialolitiasis de la glándula submandibular. Reporte de un caso. Med Oral 2000; 2(3): 76-79.
Fuentes en Internet
1. www.icqmed.com/ilz.htm (Web Dr. Ilzarbe).
2.http://www.geodental.net/index.php —Web Geodental. Asesor científico: Dr. Jorge Alonso Casuscelli. Foro Odontologia/ foro Ateneo Implantológico (AIIP)—.
3. http://www.bachur.com.ar/ (Centro de Traumatología y Cirugía buco-maxilo-facial).
4.http://www.med.uchile.cl/departamentos/norte/otorrino/apuntes/cap_01.htm (Apuntes de Otorrinolaringología).




