Dra. Rosa Añel Rodr’guez. Médico de familia
Osakidetza – Servicio vasco de Salud
Rosa Domigo Malvad’. Diplomada en Enfermería
Osakidetza – Servicio vasco de Salud
Idoia Ugalde Rivas. Auxiliar de Enfermería
Osakidetza – Servicio vasco de Salud
Eibar. Gipuzkoa
Presentación del caso
Presentamos el siguiente caso clínico:
Paciente varón de 51 años que acude a nuestra consulta por irritaciones y molestias causadas por las prótesis superior e inferior, boqueras y dermatitis perioral. Dentro de sus antecedentes personales destaca:
— Hábito enólico y tabáquico (dos paquetes de cigarrillos al día) importantes.
— Episodio de hemorragia digestiva alta por síndrome de Mallory-Weiss y duodenitis hace nueve años.
— Episodio de pancreatitis aguda sobre pancreatitis crónica con derrame pleural izquierdo que precisó ingreso hospitalario hace cuatro años.
— Adenocarcinoma de próstata diagnosticado hace cinco años, rehusando el paciente el tratamiento quirúrgico, siendo tratado con hormonoterapia durante un año, sin controles posteriores.
— Hace dos años fue diagnosticado de carcinoma de lengua y pilar amigdalino izquierdo.
Se practicó hemiglosectomía izquierda y el resultado anatomopatológico fue: carcinoma escamoso bien diferenciado de 3 cm, queratinizante e infiltrante en borde libre lateral izquierdo. Los bordes quirúrgicos anterior, posterior, mucoso superior y suelo de la boca están libres de tumor.
Se realiza vaciamiento ganglionar cervical funcional izquierdo, sin evidencia de metástasis ganglionar en 12 adenopatías aisladas.
La radiografía de tórax y TAC fueron normales, sin evidencias de invasión metastásicas y ausencia de adenopatías patológicas. El estadío del carcinoma:
T2 N0 M0.
T2: Tumor mayor de 2 cm, pero no mayor de 4 cm en su máxima dimensión.
N0: No hay metástasis en ganglios linfáticos regionales.
M0: No hay metástasis a distancia.
 |
 |
Tres meses después de la cirugía recibe radioterapia externa: cuatro ciclos de 60 Gy en lecho quirúrgico.
Actualmente el paciente no toma ningún tratamiento farmacológico ni de cualquier otro tipo.
Exploración bucodental
Se procede a explorar la boca del paciente y observamos un paciente desdentado y la mucosa bucal aparece como un tejido seco, poco o nada lubrificado.
Observamos que el espejo dental se adhiere a la mucosa al intentar separarla, y aparecen zonas eritematosas consecuentes a su irritación por la falta de deslizamiento. Se intenta la expresión de las glándulas salivares mayores, y no encontramos saliva a la salida de sus conductos.
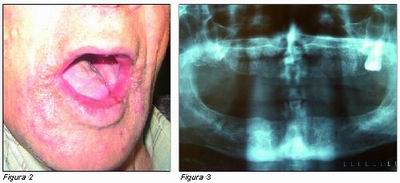
El paciente se queja de escozor y ardor en lengua, molestias de las prótesis removibles y dificultades en la deglución.
Se toma muestra de exudado lingual para cultivo microbiológico de hongos, siendo el resultado negativo.
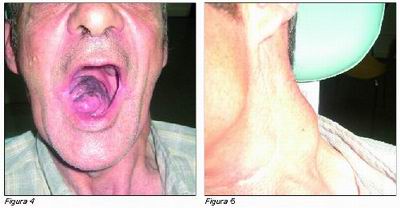
Se solicita estudio radiográfico, ortopantomografía, observándose molar incluido en segundo cuadrante, asintomático. Se decide realizar controles sobre este pieza incluida.
Los huesos maxilar y mandibular no presentan alteraciones.
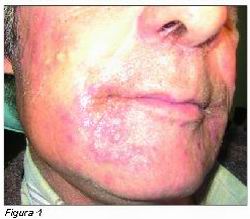
Es de destacar, tal y como se aprecia en la imagen, la radiodermitis perioral y las boqueras que presenta, que le producen mucha molestia, dolor y malestar para hablar, comer…
Tratamiento
Se instaura tratamiento de la xerostomía, que persigue la sustitución de la secreción salival disminuida o perdida.
Indicamos la toma de pilocarpina en gotas oftálmicas al 2 por ciento, 4 gotas 3 veces al día como equivalente de 5 miligramos 3 veces al día. Los inconvenientes de tomarla por vía oral son las posibles alteraciones digestivas y cardiovasculares, especialmente en personas hipertensas. En el caso que nos ocupa, el paciente no presentó ningún malestar ni efecto secundario. Lo cual redundó en beneficio del paciente y la sensación subjetiva de mejoría que tuvo fue importante.
Para la radiodermitits y boqueras se le aplica pomada de mupirocina al 2 por ciento durante una semana, seguido de pomada de triamcinolona al 0,05 – 0,1 por ciento en orobase 3 o 5 veces al día. El resultado del tratamiento fue bueno, y la sensación de disconfort del paciente al hablar, comer, etc., ha desaparecido.
Aconsejamos la revisión de las prótesis removibles para obtener un apoyo, retención y una estabilidad correctos, evitando sobre todo las irritaciones sobre la mucosa oral, de la misma manera que debe vigilarse su limpeza.
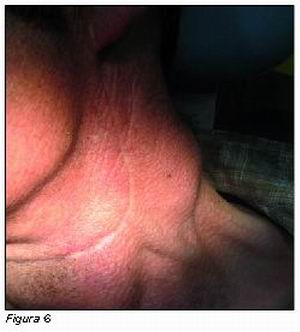
Convencemos al paciente para acudir a un centro hospitalario terciario para estudio de adenopatía cervical lateral, dura y dolorosa a la palpación, que exploramos en la última revisión en nuestra consulta.
El hábito enólico y tabáquico se mantiene incluso después del diagnóstico del carcinoma. Este hecho es importante, y debe hacernos reflexionar sobre nuestro papel en la prevención, orientación y ayuda a determinados pacientes.
 |
Consecuencias bucodentales de los pacientes sometidos a radioterapia
Una de las mayores problemáticas de la radioterapia en la mucosa bucal es que al originar mucositis y úlceras bucales, altera las barreras mucosas primarias que protegen al organismo de la invasión de los microorganismos y pueden aparecer infecciones sistémicas tanto bacterianas como fúngicas y víricas.
Rioboo clasifica las complicaciones bucales por radioterapia según la evolución, en reversibles e irreversibles y según la cronología, en inmediatas, a medio plazo y a largo plazo. Recientemente se ha descrito una nueva complicación, que estaría englobada como a largo plazo, que es la aparición de placas de ateroma en carótidas de pacientes irradiados durante el tratamiento de cáncer de cabeza y cuello, con el riesgo de accidente cerebrovascular que esto conlleva, y la posibilidad de detección precoz de la placa mediante las radiografías panorámicas de boca, si están calcificadas.
A. INMEDIATAS
— Mucositis
— Disgeusia
— Glosodinia
— Xerostomía
B. A MEDIO PLAZO
— Caries
— Trismo
— Disfagia
— Necrosis mucosa
C. A LARGO PLAZO
— Osteorradionecrosis.
— Alteraciones del desarrollo del germen dental:
• Agenesias
• Alteraciones coronales.
• Alteraciones radiculares.
— Endarteritis obliterante carotídea.
 |
A continuación pasamos a describir algunas de ellas:
Mucositis
Se produce por la acción de la radioterapia sobre las células basales epiteliales. Es muy dolorosa e invalidante y a veces la severidad de las lesiones puede hacer que se tengan que interrumpir los ciclos.
Disgeusia y glosodinia
Es secundaria a la afectación de la lengua por la radioterapia y se debe a la lesión de las papilas y de los receptores gestatorios, pero también a los fenómenos de desmielinización de las fibras nerviosas. Existe una pérdida total o parcial del gusto y, si es parcial, los sabores que son más afectados son el amargo y el ácido.
Xerostomía
Se debe a la lesión de las glándulas salivales afectando tanto cualitativamente la saliva por alteración de las células acinares y ductales. Como las células ductales son más radiorresistentes al principio aparece una saliva más viscosa (por alteración de células acinares) seguida de una reducción del volumen salival (por alteración de las células ductales). Según algunos autores puede llegar a ser reversible si no se superan los 60 Gy.
La saliva, además, presenta un cambio en el pH hacia la acidez con una disminución de la capacidad buffer y una disminución de la secreción proteica. Junto a ello, la hiposialia provoca un aumento de las tasas de gérmenes cariógenos como Streptococcus mutans, incrementándose su presencia en un 25 por ciento.
Caries
No es consecuencia directa de la irradiación de las piezas dentarias si no que la lesión de las glándulas salivales facilita la aparición de la caries con una topografía típica, afectando sobre todo a la unión amelocementaria en las caras vestibulares y linguales de los dientes, así como en las cúspides de los dientes. También se ha descrito la morfología en alas de mariposa por adoptar su nivel amelocementario esa morfología. El avance de las caries es más rápido en las zonas de cemento expuesto y rápidamente progresivo avanzando de 1,2 a 2,5 superficies dentales por mes.
Trismo
Es consecuencia normalmente de una fibrosis de los músculos masticadores secundaria a la lesión de las fibras musculares, aunque, a veces, puede deberse a otras causas como la existencia de una osteoradionecrosis o bien la aparición de una recidiva del tumor localizada en la fosa pterigomandibular. Impide la correcta higiene y dificulta la ingesta de alimentos.
Osteorradionecrosis
Se define como un área de hueso que ha sido sometido a irradiación y que permanece expuesto al exterior más de 3 meses. La radioterapia altera las paredes vasculares y se produce una disminución del aporte sanguíneo al hueso. Esto provoca una necrosis y una reparación ósea anormal por células del tejido conjuntivo y adiposas.
Siempre está precedido de una exposición ósea. Cursa con fenómenos de celulitis y supuración, olor fétido, aparición de una fístula cutánea, dolor pulsátil, hueso expuesto y/o secuestro óseo, hemorragias y fracturas patológicas. La imagen radiológica no es definitoria si no se conocen los antecedentes previos de la radioterapia.
Influye el compromiso vascular de la zona, las tasas elevadas de radioterapia y campos o portales de irradiación elevados.
Otros
En niños y jóvenes que presentan piezas dentarias en desarrollo, la radioterapia puede dar origen a distintos tipos de lesiones como son la agenesia dental, la alteración del desarrollo de la corona y/o de la raíz dentaria o bien una simple hipoplasia o mancha en la corona.
Bibliografía
1. Edgar WM. Saliva and dental health. Brit Dent J 1990; 169: 96 -98.
2. McDonald E, Marino C. Dry mouth: diagnosing and treating its multiple causes. Geriatrics 1991; 46: 61 -63.
3. Fox PC, Atkinson JC, Macynski AA, et al. Pilocarpine treatment of salivary gland hypofunction And dry mouth (xerostomia). Arch Intern Med 1991; 151: 1149-1152.
4. Ferguson MM. Pilocarpine and other cholinergic drugs in the management of salivary gland dysfunction. Oral Surg 1993; 75: 186 – 191.
5. Foz PC, Van der Ven PF, Baum BJ, Mandel ID. Pilocarpine for the treatment of xerostomia associated with salivary gland dysfunction. Oral Surg 1986; 61: 243-248.
6. Greenspan D, Daniels T. The use of pilocarpine in postirradiation xerostomia. J Dent Res 1979; 58: 420-425.
7. Rioboo R. Cáncer Bucal: Su prevención En: Rioboo R. Ed. Higiene y prevención en Odontología Individual y Comunitaria. Madrid: Avances Médico Dentales 1994, pp 492 -497.
8. Caribe F, Chimenos E, L—pez J, Finestres F, Guix B. Manejo odontológico de las complicaciones de la radioterapia y quimioterapia en el cáncer oral. Med Oral 2003; 8: 178 -187.
9. Scully C, Cawson RA. Citotoxic chemotherapy and radiotherapy. En: Scully C, Cawson RA Eds. Medical problems in dentistry. 4ª Ed. Oxford: Butterworth – Heinemann; 1998. pp. 145-153.
10. Cacchillo D, Barker GJ, Barker BF. Late effects of head and neck radiation therapy and patientes/dentist compliance with recommended dental care. Spec Care Dent 1991; 13: 159 -162.
11. Cutando A, Silvestre FJ. Criterios terapéuticos ante las alteraciones orales en el paciente irradiado. Oris 1994; 3: 71 -74.
12. Ferrer E, Algarra M, Rubio A, Valls A. Complicaciones y secuelas de la radioterapia en el tratamiento de los tumores de la esfera orofaríngea, su profilaxis y tratamiento. Archivos de Odontoestomatología 1989; 5: 501-504.
13. L—pez P. Complicaciones orales de la radioterapia cervicofacial: manejo clínico. Oris. 1993; 2: 39 -41.





