Alberto Ferreiroa Navarro. Estudiante 5º Odontología UCM. / Alicia Celem’n Viñuela. Profesora contratada Departamento de Estomatología I. Universdiad Complutense de madrid. Madrid
Resumen
El ajuste pasivo puede definirse como la situación en la cual no existe interfase entre la superficie del pilar del implante y de la supraestructura, sin que se produzcan fuerzas desfavorables.
Artículo ganador del Segundo AccŽssit "Gaceta Dental" en la categoría Fin de Carrera
Se trata de uno de los objetivos principales que el clínico debe lograr para conseguir una prótesis sobre implantes, que no genere tensiones excesivas que tengan como desenlace el fracaso de la rehabilitación.
Discusión
A medida que se avanza en la fabricación de la prótesis, en cada una de las fases del proceso se producen distorsiones que pueden dar lugar a que no consigamos el éxito del tratamiento. Las distintas técnicas y sistemas hoy en día existentes, como son el sistema Cresco-Ti, la soldadura de estructuras mediante láser, la electroerosión, etc., intentan conseguir que la distorsión resultante de la prótesis fabricada sea tolerable, evitando complicaciones tales como el fallo de la osteintegración, la pérdida ósea o la fractura de algunos de los componentes de la prótesis, logrando así una prótesis duradera.
Conclusiones
Las técnicas y sistemas empleados, consiguen un ajuste con discrepancias tolerables por el sistema implante-prótesis, pero parece necesaria la realización de más estudios a largo plazo. Estas técnicas requieren un alto grado de capacitación por parte del clínico y del protésico dental, así como también suponen unos costes de equipamiento considerables para poder llevarlas a cabo.
Introducción
La implantoprótesis hoy en día es una rama de la Odontología que está en auge, su conocimiento es fundamental ya que es una alternativa de tratamiento para rehabilitar a los pacientes desdentados totales y desdentados parciales, evitando las molestias y el disconfort que en muchos de estos pacientes supone la utilización de prótesis completas o de prótesis parciales removibles convencionales.
Dentro del campo de la implantología, el éxito de la parte quirúrgica está muy conseguido debido a las cuidadosas técnicas que se realizan y a la utilización de adecuados materiales, que dan lugar a una correcta osteointegración.
Por otro lado tenemos la parte protésica, que requiere siempre de la realización de una buena planificación previa a la inserción de los implantes, la planificación de la prótesis sobre implantes no comienza una vez hemos colocado los implantes, requiere de un estudio minucioso del paciente, previo al comienzo del tratamiento.
Cuando llevamos a cabo un tratamiento de prótesis sobre implantes es necesario controlar múltiples factores que harán que logremos el éxito del tratamiento o por el contrario su fracaso. Entre esos factores se encuentran la utilización de materiales biocompatibles, el adecuado diseño macroscópico y microscópico del implante que se vaya a utilizar, la adecuada selección del paciente, la realización de un plan de tratamiento, la consecución de una técnica quirúrgica atraumática, el mantenimiento de la higiene oral, el diseño de la prótesis y por supuesto la consecución del ajuste pasivo.
Los errores que se pueden introducir en la prótesis a medida que se avanza en el proceso de construcción impide que se pueda lograr un ajuste que sea tolerable, pudiendo aparecer múltiples complicaciones, entre las cuales son destacables el fallo en la osteintegración del implante, la pérdida ósea o la posible fractura de la prótesis.
Últimamente han aparecido novedosas y múltiples técnicas que pretenden conseguir que la prótesis definitiva que obtengamos sea una prótesis carente de la mayor cantidad de distorsiones posibles, para lograr el objetivo primordial de conseguir un ajuste biológica y mecánicamente tolerables, que evite introducir cargas nocivas en el sistema implante-prótesis y que permita por lo tanto una larga longevidad del implante y de la propia prótesis, para de ese modo rehabilitar satisfactoriamente a nuestros pacientes.
Objetivos
• Definir el concepto de ajuste pasivo.
• Explicar el concepto de ecuación de distorsión.
• Explicar las distintas técnicas y procedimientos en el tratamiento de prótesis sobre implantes para poder conseguir un ajuste pasivo tolerable.
Discusión
(1) Se ha definido el ajuste pasivo de muchas maneras, como por ejemplo el contacto circunferencial y simultáneo de todos los pilares sobre sus respectivos cilindros y de todos los cilindros de oro de la prótesis sobre sus respectivos pilares. También se puede definir como la situación en la que los dos componentes de la junta atornillada son perfectamente homogéneos y están en contacto íntimo en toda su superficie. Una última definición sería la situación en la cual no existen espacios entre la superficie del pilar del implante y la supraestructura, sin que se produzcan fuerzas desfavorables.
Cuanto mejor es el ajuste logrado entre el implante y la prótesis, menor es la tensión introducida en el propio sistema implante-prótesis, con lo que se reduce de ese modo el estrés y la sobrecarga, dando como resultado una mayor longevidad de la interfase hueso/implante y por supuesto de la prótesis.
Las discrepancias tolerables entre el pilar del implante y la supraestructura protésica pueden ser variables. Un desajuste no superior a 30 µm puede ser tolerable, mientas que (2) Branemark y colaboradores afirman que la discrepancia existente no debe ser nunca superior a las 10 µm.
(3) En cada fase de la fabricación de la prótesis se contribuye a una serie de distorsiones, la suma de las distorsiones producidas en cada fase da lugar a una distorsión resultante o final que presentará la estructura, que de ser inadecuada hará que aparezcan las distintas complicaciones.
Las distorsiones se producen a lo largo de todo el procedimiento de construcción de la prótesis:
• Durante la toma de impresiones.
• La fabricación del modelo maestro.
• La fabricación del patrón de cera.
• La fabricación de la estructura.
• La fabricación de la prótesis definitiva.
La distorsión producida en cada una de las fases de construcción individualmente es muy poco significativa, pero en conjunto puede dar lugar a una distorsión final de importancia, que puede dar lugar a una excesiva tensión interna en el complejo implante-prótesis que como ya habíamos comentado de no ser no tolerada, tiene como consecuencia complicaciones tanto biológicas como mecánicas. La suma de todas esas distorsiones es lo que se conoce como la ecuación de distorsión.
La toma de impresiones en implantoprótesis es el primer paso en nuestro camino para poder lograr una estructura con un adecuado ajuste. Es fundamental tomar una buena impresión. (4) Heckmann y colaboradores afirman que alrededor del 50 por ciento del total de todas las distorsiones que tendrá la estructura al final de su construcción son debidas a la toma de impresión, el otro 50 por ciento restante se deberá a las demás fases de fabricación de la prótesis que se lleva a cabo en el laboratorio; por lo tanto el realizar una buena técnica de impresión es clave para el éxito de la rehabilitación. Si la impresión no cumple una serie de requisitos, ésta debe ser desechada y tendremos nuevamente que tomarla; entre esos requisitos podemos encontrar la reproducción exacta del pilar, el libre acceso a la cabeza del implante, etc.
A la hora de tomar la impresión deben ser tenidos en cuenta también otra serie de factores como son:
• La angulación de los pilares.
• La localización de los pilares.
• El número de implantes.
• La experiencia del profesional.
En la fabricación de la prótesis sobre implantes, tenemos que existen fases intermedias, aditamentos de diferentes tipos, que obligan al clínico a conocer las propiedades y el manejo de distintos materiales de impresión, así como también el conocimiento de distintas técnicas. Entre los materiales de impresión que se utilizan en prótesis sobre implantes tenemos hidrocoloides irreversibles utilizados en fases intermedias, así como también pastas cinquenólicas y elastómeros.
(5) Hoy en día tenemos tres tipos de técnicas de impresión que se realizan en prótesis sobre implantes
• Impresiones directas, o de arrastre.
• Impresiones indirectas, o de reproducción.
• Impresiones mediante técnicas especiales, entre las que tenemos la ferulización con Duralay® y férula rígida de impresión o también conocida como FRI.
La primera de estas técnicas comienza con la toma de una impresión preliminar que permite construir una cubeta individual que estará perforada en la zona donde se localizan los implantes. Al tomar la impresión colocaremos las cofias de impresión sobre los implantes, al retirar la impresión estas cofias quedarán dentro del material. Antes de realizar el vaciado de la impresión se conectarán los análogos de los implantes.
La impresión indirecta se diferencia básicamente de la técnica anterior que al retirar la cubeta las cofias quedan unidas a los implantes y posteriormente tendremos que reposicionarlas en la impresión, comprobando que no se desajustan.
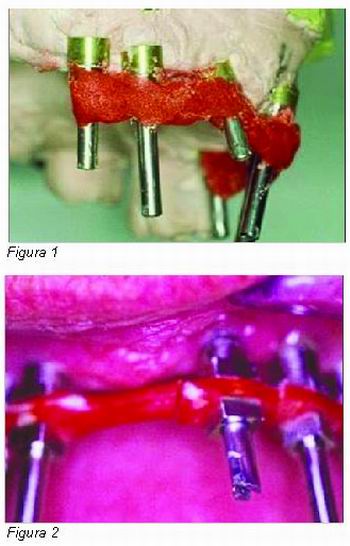 |
Dentro de las técnicas especiales en primer lugar tenemos la ferulización con resina Duralay®. La ferulización puede realizarse directamente sobre la boca del paciente (Figura 1) o bien de manera indirecta en el laboratorio mediante la utilización de un modelo previo (Figura 2), se utiliza hilo de seda o un alambre que enlace los tránsfer de impresión para seguidamente colocar la resina. Uno de los problemas que presenta esta técnica es la contracción que sufre la resina, es adecuado esperar el tiempo suficiente para que se produzca la contracción antes de llevar a cabo la impresión.
(6) Este tipo de férula puede servir también para comprobar la exactitud de un modelo maestro, fabricando sobre el modelo férula de Duralay®, una vez terminada transferirla a la boca del paciente para determinar la exactitud del modelo maestro obtenido, este tipo de procedimiento se llevará a cabo cuando puedan existir dudas acerca de la veracidad del modelo.
(7) Vigolo y colaboradores llevaron a cabo un estudio comparativo entre tres técnicas distintas de impresión. En la primera se realizó una impresión sin realizar ningún tipo de actuación sobre los aditamentos, mientras que en la segunda se ferulizan esas cofias mediante el uso de resina autopolimerizable, del tipo Duralay®. La tercera consiste en la preparación de la superficie de los aditamentos mediante un chorreado de partículas y la posterior aplicación sobre la superficie preparada, de adhesivos para el material de impresión, con el fin de lograr un menor movimiento de las cofias y reproducir de una manera más exacta la situación real de la boca del paciente. Los resultados obtenidos por estos autores, demuestran que la segunda y la tercera técnica tienen una menor discrepancia situada entre 31 µm y 34 µm, en comparación con la primera técnica que presenta una mayor discrepancia alrededor de 79 µm en el modelo maestro.
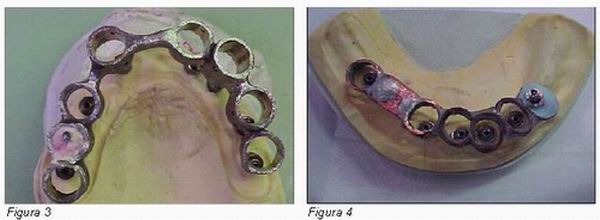
Otra de las técnicas que se engloba dentro del grupo de técnicas especiales es la férula rígida de impresión o FRI. Se comienza primero con una impresión previa con alginato que nos permita obtener un modelo previo en el que se realizará un encerado para elaborar una estructura metálica cilíndrica individual alrededor de cada implante, estando todos ellos unidos entre sí. Cada cofia de impresión debe quedar centrada con el cilindro correspondiente (Figura 3).
 |
 |
El laboratorio, una vez tiene la férula, fija una de las cofias de impresión con escayola de fraguado rápido (Figuras 4 y 5). Una vez preparado el FRI se lleva a la boca del paciente y se atornilla el tránsfer que previamente ha preparado del laboratorio; seguidamente se coloca un trozo de dique goma en cada uno de los implantes a modo de cierre de la estructura (Figuras 6 y 7).
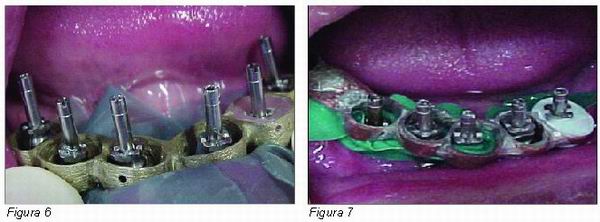 |
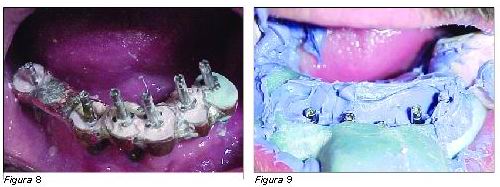
Una vez colocada esa estructura con una jeringa se introduce escayola de fraguado rápido en cada uno de los restantes cilindros de la estructura metálica (Figura 7), una vez ha endurecido la escayola se toma una impresión de arrastre (Figura 8), utilizando silicona y obteniendo un modelo fiable que reproduce la situación clínica que presenta el paciente en boca.
Una vez obtenida la impresión hay que realizar el vaciado, y la elección del material con el que vamos a realizarlo también es importante. Las escayolas tipo III y IV, según la ISO, son el material de elección, éstas se expanden permitiendo contrarrestar la contracción de algunos de los materiales de impresión que utilizamos en implantoprótesis, como son el caso de las siliconas de adición o los poliéteres, que presentan una contracción media entre el 0,1 por ciento y el 0,06 por ciento. Las resinas epóxicas son otro de los materiales que se utilizan para el vaciado de los modelos, pero están contraindicados en los casos de prótesis sobre implantes debido a que se contraen, aumentando de esa manera la distorsión.
El patrón de cera también tiene su importancia e influye en la ecuación de distorsión. Cada vez que se calienta y se enfría la cera utilizada en la confección del patrón se producen una serie de tensiones residuales en el interior que se mantienen y que pueden liberarse al colocar los bebederos, pudiendo alterar el patrón de cera, por eso es preferible encerar las estructuras por secciones, favoreciendo la disminución de la distorsión total.
La elección del material de revestimiento es también fundamental. (8) En un estudio realizado por Soo y colaboradores utilizando la aleación de titanio Ti6A14V, llegaron a la conclusión de que el revestimiento más idóneo para realizar el colado de este tipo de aleación de titanio, muy utilizada en la fabricación de las estructuras de prótesis sobre implantes, es el Rematitan® de la casa Dentaurum®. En el estudio se compararon un total de 7 revestimientos de distintas casas comerciales. El Rematitan® presentaba la adecuada expansión para utilizarse en el colado de la aleación de titanio que presenta una expansión de un 0,92 por ciento. El revestimiento debe tener una expansión igual o similar a la de la aleación o metal utilizado para la construcción de la estructura, para evitar que se produzcan cambios dimensionales
El colado del metal lleva consigo una distorsión inherente. Esa distorsión será mayor cuando el colado de la estructura se realice en una sola pieza al colar la estructura de prótesis en varias secciones podemos conseguir una menor distorsión del metal al disminuir la contracción que se produce.
Existen múltiples técnicas que hoy en día se utilizan para poder lograr una estructura protésica sobre implantes con un adecuado ajuste pasivo. Se han realizado estructuras colados en una única pieza que posteriormente se han colocado directamente sobre los implantes sin seccionarlas previamente. También se han realizado estructuras coladas que posteriormente se han seccionado para lograr un mayor ajuste y también tenemos aquellas estructuras que como ya hemos comentado se cuelan en secciones individuales y que posteriormente se unen mediante soldadura.
 |
(9) Watanabe y colaboradores llevaron a cabo un estudio para estudiar la magnitud de fuerzas generadas en distintas supraestructuras construidas con distintos métodos de fabricación, entre ellas una supraestructura fabricadas en una única pieza con aleación de oro tipo IV; en las otras dos supraestructuras se utilizaron soldaduras, aunque el método de construcción era diferente. En la segunda técnica de construcción se obtuvo en primer lugar una pieza única que posteriormente fue seccionada con discos de diamante de 250 µm de grosor y seguidamente soldados. En el tercer caso se fabricaron 3 piezas individualmente que seguidamente fueron soldadas. Los autores llegaron a la conclusión de que la última estructura tenía una menor magnitud de fuerzas, lo que en principio daría lugar a una mayor longevidad del implante y de la prótesis fabricada.
Dentro de las técnicas de construcción no sólo encontramos la soldadura como un medio para lograr un ajuste sino que existen otras alternativas como es la electroerosión para lograr el correcto ajuste de la prótesis. Todas estas técnicas serán comentadas a continuación.
(1, 10, 11, 12) Estructuras unidas mediante soldadura láser, es una de las técnicas más utilizadas para lograr una estructura con un correcto ajuste pasivo (Figuras 10 y 11).
 |
Dentro de los metales más utilizados en la fabricación de la estructura tenemos el titanio, ampliamente utilizado en la odontología tiene como características más importantes que es ligero, tiene ausencia de corrosión, es biocompatible, tiene escasa conductividad térmica, pasivación, por lo que no produce sabor metálico en la boca ni tampoco irritaciones y transparencia a los rayos-x.
El colado del titanio es uno de los grandes problemas de la utilización de este metal. En la técnica de colado se utilizan bebederos de 3 milímetros de diámetro, 4-5 milímetros de longitud, aplanados y en punta. La separación entre ellos debe ser de 5-6 milímetros, con una angulación de 45º.
El colado debe realizarse de manera rápida ya que el titanio fluye y se enfría con gran rapidez. Esto se solventa utilizando una máquina de colado automática de arco voltaico, al vacío y con una atmósfera inerte de Argón. Los revestimientos que se utilizan están compuestos de óxido de magnesio, óxido de aluminio y óxido de zirconio en los que no aparece una capa de óxido sobre el titanio, denominada alpha-clase.
Tras el colado se chorrea por zonas con óxido de aluminio de 150 micras oblicuamente y evitando el sobrecalentamiento. Se deben evitar al trabajar el titanio las altas temperaturas debido a su baja conductividad térmica, pueden generarse zonas de fragilidad. El recortado de los jitos se lleva a cabo con discos a 10.000-15.000 r.p.m. y por último se repasa con fresas para titanio de carburo de tungsteno y que están recubiertas de nitruro de titanio.
(1, 13, 14, 15) En la soldadura láser generalmente se utiliza el láser Nd-YAG de pulso normal.
Entre las ventajas que podemos encontrar pueden destacarse las siguientes:
• Técnica rápida que genera poco calor, evitando alterar el metal de la zona donde se realiza la soldadura.
• Permite realizar una soldadura precisa y bien definida.
• Es limpia, siempre y cuando se realice en presencia de argón que impide la oxidación.
• Versatilidad y flexibilidad permitiendo realizar modificaciones y reparaciones sobre la estructura.
Pero la utilización del láser también tiene una serie de problemas:
• Aplicación limitada.
• Gran inversión económica.
• Conocimientos técnicos suficientes para su uso.
Para conseguir una soldadura correcta y que sea resistente, de tal modo que impida la fractura de la estructura protésica, se deben tener en cuenta una serie de parámetros para que el láser esté adecuadamente calibrado:
• Pulso de energía.
• Longitud de onda.
• Duración del pulso.
• Energía de salida.
• Frecuencia.
• Pulso máximo de energía.
(16) Koke y colaboradores observaron que la discrepancia existente entre las estructuras de titanio y el pilar de los implantes, se situaban en torno a las 17 µm, que en comparación con otras estructuras que ellos estudiaron (en concreto aleaciones de cromo-cobalto que presentaban discrepancias entre las 8 µm y las 216 µm), daban un ajuste más perfecto sobre todo cuando la construcción se realizaba colando varias piezas distintas y posteriormente unidas mediante láser.
(1) Una vez obtenida la estructura es necesario comprobar su pasividad, puede realizarse en clínica mediante el test de Sheffield, en el que se comienza apretando los tornillos más distales, observando al mismo tiempo el ajuste en el resto de pilares. También se describe el método de la media vuelta de Jemt, en el que se van apretando los tornillos uno a uno, comenzando siempre desde la línea media. Cabe además la posibilidad de poder determinar el correcto ajuste de una estructura a través de series radiográficas, aunque muchos autores indican que estos métodos sólo son útiles para detectar importantes discrepancias.
Si no existe pasividad se ferulizarán los aditamentos de impresión nuevamente, se toma una impresión de arrastre de la nueva estructura y se vuelve de nuevo a comprobar la pasividad de la estructura conforme a la nueva impresión, para lograr de este modo llevar la misma situación clínica de la boca al modelo de trabajo sobre el que se realizará la estructura colada.
Una vez obtenida la estructura metálica se pule y se repasa y se realizan presoldaduras con láser de la estructura a los pilares de titanio prefabricados, dichas presoldaduras se realizan en coronal y apical en ambos casos sobre dos puntos, de ese modo si existe tensión o falta de pasividad puede ser soltada y nuevamente fijada en una posición que permita lograr una adecuada pasividad.
(16) Iglesia y colaboradores llevaron a cabo un estudio in vitro emulando unas condiciones similares a la de la cavidad oral sumergiendo una estructura de titanio soldada con láser Nd-YAG en una cuba estanca con saliva artificial y sometiendo a la estructura a fuerzas de valores medios variables en el tiempo.
Teniendo en cuenta que un individuo adulto mantiene un tiempo medio de 18 minutos de contactos oclusales a lo largo del día y una frecuencia media de 80 ciclos de masticación habiendo sido capaz de soportar la estructura 13 millones de ciclos en el segundo ensayo aplicando cargas que imitan el patrón aleatorio de masticación de un individuo, el resultado equivale a un periodo de 25 años de contactos oclusales de un individuo en condiciones normales.
El problema se debe a que es un estudio in vitro, por lo tanto es sólo aproximativo, ya que las condiciones individuales de cada paciente pueden hacer que esta cifra sea variable, pero aún con esto el estudio muestra que obteniendo una estructura de titanio con un correcto ajuste podemos obtener una prótesis sobre implantes con una larga longevidad.
La técnica HASP (Heat-activated solderless passivation) relatada por Swallow, es una técnica que consigue un ajuste pasivo sin realizar soldaduras en la supraestructura.
En esta técnica el corte y la posterior unión de la supraestructura que se realiza en otras técnicas, es sustituido por un procedimiento de laboratorio en el que calentando la zona de la estructura donde existe el desajuste, hasta que esta adquiere un color rojo cereza, permite corregir la zona de desajuste de la estructura. Previamente se debe montar la estructura en modelo maestro con los análogos de los implantes y atornillando esta los más fuerte posible para disminuir zonas en donde existe un menor contacto.
(17, 18) El mecanizado por descarga eléctrica es un sistema también denominado como electroerosión, en el que se emplea una descarga eléctrica sobre el metal (Figura 12).
La superficie metalizada es bombardeada por impulsos eléctricos de alta intensidad que produce una disolución progresiva del metal o la aleación utilizada para obtener la configuración deseada.
(19) Eisenmann y colaboradores realizaron un estudio comparando el ajuste obtenido en supraestructuras de aleaciones de oro y supraestructuras de titanio, antes y después de ser estas sometidas a la técnica de electroerosión. Dicho estudio se realizó utilizando sistemas de microscopia electrónica que tomaban imágenes a la vez que se realizaba el test de Sheffield.
Las imágenes demostraban cómo la separación con respecto a lo análogos de los implantes del modelo maestro era mayor en ambos tipos de supraestructuras antes de someterse a la técnica de electroerosión, siendo esa discrepancia en el caso del titanio de entre 18 µm y 50 µm, mientras que en las aleaciones de oro esas discrepancias se situaban entre las 10 µm y 20 µm, tras someterse a la técnica la discrepancia disminuyó notablemente en el caso del titanio, obteniendo una discrepancia de entre 4 µm y 10 µm, mientras que en las aleaciones de oro la discrepancia se situó entre 5 µm y 7 µm.
Este sistema permite lograr estructuras con ajuste pasivo independientemente de las propiedades físicas del metal o aleaciones utilizadas, incluso permitiría posteriores modificaciones de la estructura una vez la tuviéramos completamente terminada.
El principal problema que supone la utilización de esta técnica es el coste económico que obliga al paciente a invertir una importante cantidad de dinero para la construcción de estas estructuras, pero con ella se consigue estructuras muy fiables.
(13, 20, 21) El sistema Cresco es un novedoso sistema que permite obtener supraestructuras con ajuste, incluso en aquellos casos que sean complejos.
 |
Ofrece las siguientes ventajas:
Se puede utilizar y lograr una estructura con ajuste pasivo en los casos en donde existe un disparalelismo entre los implantes.
Aporta una tecnología que adaptándose a la técnica de colado convencional a la cera perdida, corrige los desajuste producidos durante el colado.
Se adapta a todos los sistemas de implantes existentes actualmente en el mercado.
Crea estructuras sin necesidad de utilizar pilares.
Para la fabricación de esta estructura, se puede realizar una técnica estándar de toma de impresiones y de construcción del modelo maestro, seguidamente se montan tubos de plástico calcinables sobre los análogos de los implantes en el modelo maestro, pudiendo angularse.
Se realiza un encerado convencional para a continuación llevar a cabo el colado de la estructura. Tras el colado se observará cómo la estructura presenta una falta de ajuste debido a la distorsión inherente que se produce durante el proceso de colado (Figura 13).
La estructura se une temporalmente mediante dos tornillos de retención sin apretar y se asegura en la posición adecuada haciendo uso de cera adhesiva (Figura 14).
El siguiente paso es el montaje del modelo maestro en un fijador (Figura 15), se trata de un aparato que tiene un aspecto similar a un articulador y que permite conservar la relación horizontal y vertical entre el modelo maestro y la estructura confeccionada. Se monta en primer lugar el modelo maestro con la estructura en el brazo superior del fijador, con el conjunto una vez montado, se desciende la pletina superior hasta un nivel determinado donde la estructura contactará con escayola situada en la parte inferior del fijador, una vez fraguada la escayola, la estructura queda fijada a la parte inferior y se retira la cera adhesiva que habíamos utilizado para fijar la estructura (Figura 16).
 |
Se colocan los cilindros de titanio prefabricados sobre los análogos de los implantes, para colocar a continuación las pletinas o discos del fijador en una máquina de tallado informatizado (Figura 17), cortándose los extremos de la estructura correspondiente y ensamblándose mediante soldadura láser obteniéndose una estructura con ajuste pasivo (Figura 18).
 |
Conclusiones
El ajuste pasivo es un parámetro que se debe obtener para el éxito del tratamiento rehabilitador mediante prótesis sobre implantes e impedir la aparición de complicaciones tanto de índole mecánico como biológico.
Lograrlo no solamente está en la mano del clínico, también debe intervenir un protésico dental con gran experiencia y habilidad y que tenga a su disposición el complejo equipamiento para poder llevar a cabo una correcta técnica.
El clínico tiene el deber de lograr una impresión fiel de la situación que tiene el paciente en boca, se sabe que la mayor parte de las distorsiones que presentará la prótesis al final de su construcción serán debidas a la toma de la impresión. El clínico debe decidir de manera adecuada el material y la técnica a realizar cuidadosamente, para lograr una impresión fiable.
El colado de la estructura siempre debería realizarse por secciones ya que ofrece una menor distorsión.
La electroerosión parece permitir lograr un ajuste más íntimo entre la supraestructura y el pilar, pero tiene un alto coste económico y necesitamos un protésico con los suficientes conocimientos y con la suficiente experiencia para emplear la técnica.
La técnica HASP parece ser una técnica que supone un menor coste económico debido a que parece requerir un menor equipamiento pero existe poca literatura que relate esta técnica.
El sistema Cresco parece muy prometedor, ya que parece que puede tener buenos resultados incluso en casos donde nos encontremos implantes con disparalelismo, pero los trabajos encontrados sólo hablan de supraestructuras de pequeño tamaño, por lo tanto no se conoce el posible resultado que pudiera tener este sistema en casos de restauraciones más amplias.
Todas estas técnicas permiten conseguir discrepancias tolerables por el sistema implante-prótesis, pero parece necesaria la realización de más estudios para determinar su fiabilidad a largo plazo.
Bibliografía
1. Iglesia MA, Moreno J. Obtención de ajuste clínico pasivo en prótesis sobre implantes. Rev Int Prot Estomatol, 2000; 2 (4): 290-297.
2. Hecker DM, Eckert SE. Cyclic loading of implant-supported protheses: Changes in component fit over time. J Prosthet Dent, 2003; 89 (4): 346-351.
3. Wee AG, Aquilino SA, Scheneider RL. Estrategias para conseguir el ajuste en las implantoprótesis: revisión de la literatura. Rev Int Pros Estomatol, 1999; 1 (4): 366-376.
4. Heckmann SM, Matthias K, Wichmann MG, Winter W, Graef F, Taylor TD. Cement fixation and screw retention: parameters of passive fit. Clin Oral Impl Res, 2004; 15 (4): 466-473.
5. Celem’n A, Encinas L, del Rio L, del Rio J. Impresiones en implantoprótesis. Rev Int Prot Estomatol, 2003; 5 (2): 104-117.
6. Swallow St. Technique for achieving a passive Framework fit: A clinical case report. J Oral Implantol, 2004, 30 (2): 83- 92.
7. Vigolo P, Majzoub Z, Cordioli G. Evaluation of the accuracy of three techniques used for a multiple implant abutment impressions. J Prosthet Dent, 2003; 89 (2): 186-192.
8. Soo S, Palmer R, Curtis RV. Measurement of the setting and thermal expansion of dental investments used for the superplastic forming of dental implant superestructures. Dent Mater, 2001; 17: 247-252.
9. Watanabe F, Uno I, Hata Y, Neuendorff G, Kirsch A. Analysis of stress distribution in a screw-retained implant-prothesis. Int J Oral Maxillofac Implants, 2000; 15: 209-218.
10. Matthias K, Winter W, Taylor TD, Heckmann SM. In vitro study on passive fit in implnat-supported 5-unit fixed partial dentures. Int J Oral Maxillofac Implants, 2004; 19 (1): 31-37.
11. C Knabe, B Hoffmeister. Implant-supported titanium prostheses following augmentation procedures: A clinical report, Aust Denl J, 2003; 48 (1): 55-60.
12. Moreno J, Iglesias MA. Técnica para la obtención de ajuste clínico pasivo en prótesis sobre implantes. Gaceta Dental, 2001; 115: 58-68.
13. Jackson BJ. The use of laser-welded titanium framework technology: A case report for the totally edentolous patient. J Oral Implantol, 2005; 31 (6): 294-300.
14. Uysal H, Kurtolglu C, Gurbuz R, Tutuncu N. Structure and mechanical propierties of Cresco-Ti laser-welded joints and stress analices using finite element models of fixed distal extensión snd fixed partial prosthetic designs. J Prosthet Dent, 2005; 25 (3): 235-243.
15. Longoni S, Sartori M, Davide R. A simplified method to reduce prosthetic misfit for a screw-retained, implant-supported complete denture using luting technique and laser welding. J Prosthet Dent, 2004; 91 (6): 595-599.
16. Koke A, Wolf P, Gilde LH. In vitro investigation of marginal accuracy of implant-supported screw-retained partial dentures. J Oral Rehabil, 2004; 31: 477-482.
17. Iglesia MA, Moreno J, Bea JA. Fatiga de las estructuras de titanio unidas mediante soldadura láser para prótesis sobre implantes. Estudio preliminar. Rev Int Prot Estomatol, 2002; 4 (1): 32-39.
18. Brudvik JS, Chigurupati K. The Milled Implant Bar: An Alternative to Spark Erosion, J Can Dent Assoc, 2002; 68 (8): 485-488.
19. Eisenmann E, Mokabberi A, Walter MH, Fressmeyer WB. Improving the fit of Implant-supported superesructures using the spark erosion technique. Int J Oral Maxillofac Implants, 2004; 19 (6): 810-818.
20. Hellden LB, Ericson G, Olsson CO. El puente Cresco y el concepto de implantes: Presentación de una tecnología para la fabricación de estructuras sin pilares y con ajuste pasivo. Rev Int Odontol Restaur Period, 2005; 9 (1): 91-96.
21. Hellden LB, Ericson G, Elliot A, Fornell J, Holmgren K, Nilner K, Olsson CO. Estudio prospectivo multicéntrico a 5 años del concepto de implantología Cresco. Rev Int Prot Estomatol, 2004; 6 (39): 198-206.
A. Pr—tesis dental sobre implantes. Carl Misch. Edit. Elsevier, 2006.
B. Rehabilitaci—n oral en pr—tesis sobre implantes. Vicente Jiménez López. Edit Quintessence, 1998.





