Introducción
Clásicamente se le ha dado capital importancia a los hábitos orales en el desarrollo de ciertas maloclusiones. La respiración bucal, deglución atípica, succión del pulgar, queilofagias y onicofagias, etc., han demostrado tener efectos adversos en el desarrollo dentoesqueletal y que dependen en gran medida de la intensidad y prolongación en el tiempo (1-12).La tendencia actual en el manejo de estos pacientes, además del tratamiento corrector ortopédico-ortodóncico en edades tempranas de la vida, pasa por adquirir una adecuada rehabilitación neuromuscular. La eliminación de dichos hábitos a través de ciertos ejercicios mioterápicos fácilmente realizables en el domicilio del niño puede ayudar a desarrollar este equilibrio muscular como se describe en la bibliografía (13-20).
En este artículo se analiza el tratamiento de una niña con maloclusión de clase III ósea enmascarada por una posterorrotación mandibular con mordida abierta anterior y hábito de deglución atípica y respiración bucal en un estadio 4 de crecimiento. El tratamiento precoz y el apoyo de un gabinete logopédico se han mostrado altamente eficaces en la resolución del problema.
Presentación del caso
Historia clínica
Niña de 9 años de edad que acude a consulta porque “no se le cierran los dientes”, según manifiesta la madre. Entre los antecedentes familiares destaca cierto prognatismo mandibular en el padre con tendencia a clase III ósea.
Los antecedentes personales reflejan que el embarazo fue a término, la lactancia artificial, no ha padecido enfermedades infecciosas ni metabólicas y no manifiesta ningún tipo de alergias ni intervenciones quirúrgicas. Todavía no ha tenido la menarquia y la respiración es bucal.
La actitud frente al tratamiento es colaboradora y se cepilla diariamente.
 |
Exploración facial
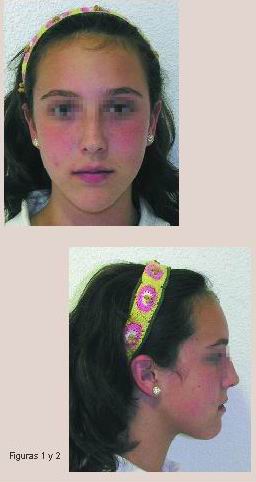
Revela un aspecto dolicofacial con tercios proporcionados y labios competentes de tonicidad normal. La línea 1/2 dentaria superior está desviada 1,5 mm a la izquierda con respecto a la facial. El perfil es recto y los ángulos de la convexidad (170º), naso-labial (110º), mento-labial (125º) y mento-cervical (100º) se hallan dentro de la norma. Normoquelia inferior (Figuras 1 y 2).
En el análisis funcional apreciamos una coincidencia entre relación céntrica y máxima intercuspidación, y al pedirle que trague saliva proyecta la lengua sin contraer los músculos maseteros ni la porción anterior de los temporales, signo que interpretamos como “deglución atípica”. También presenta respiración bucal con cierta dificultad cuando se le pide que respire por la nariz. La fonación no presenta anomalías apreciables.
La exploración intraoral revela unos índices de placa y gingivitis del 32% y 25% respectivamente con buena coloración de mucosas, no traumatismos dentarios ni recesiones gingivales y se halla en la segunda fase de dentición mixta. Las arcadas son parabólicas. Se aprecian diastemas en el sector anterosuperior y apiñamiento en el anteroinferior.
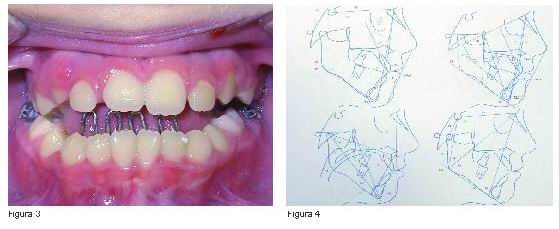
Al estudiar la oclusión se objetiva que la línea 1/2 dentaria superior está desviada 1,5 mm a izquierda con respecto a la inferior de causa dentaria, ligera clase III molar (tener en cuenta que aún conserva los segundos molares temporales inferiores y en el recambio se incrementará dicha relación) y clase canina no valorable. El resalte < 1 mm y mordida abierta de 2,5 mm entre los bordes incisales de 21 y 31 (Figura 3). La curva de Spee es < 1 mm. La discrepancia óseo-dentaria (DOD) superior es ligeramente positiva (+1,5 mm) y la inferior de -1,5 mm contando con el “espacio de deriva”. Debido a la escasa erupción de los caninos superiores no se ha podido determinar la discrepancia de Bolton. En el estudio radiográfico, la ortopantomografía no revela alteración en ATM, gérmenes de los cordales visibles, no reabsorciones anómalas ni caries interproximales. La teleradiografía lateral de cráneo, a simple vista objetiva una clase III ósea, un patrón dolicofacial, estrechamiento de vías aéreas superiores y perfil recto. La radiografía de muñeca revela la aparición incipiente del “sesamoideo” indicando que se encuentra en el estadio 4 de la curva de velocidad de crecimiento de Grabe y Brown. Los análisis cefalométricos realizados (Steiner, Ricketts, McNamara y Jarabak) revelan una clase I ósea con birretrusión que está enmascarando a la clase III por el patrón vertical dolicofacial tan acusado que presenta. Los incisivos superiores en linguoversión apical y los inferiores en norma. La vía aérea superior está disminuida y la posición del labio inferior en norma (Figura 4).
 |
Tratamiento realizado
Nuestra preocupación inicial se centró en eliminar el hábito de “deglución atípica” y “respiración bucal” para evitar el empeoramiento de la mordida abierta, así como conservar el espacio de deriva en la arcada inferior para no empeorar la clase III molar y la DOD negativa. A tal fin se aconsejó a la paciente que realizara una serie de ejercicios mioterápicos supervisados por un logopeda, antes, durante y después del tratamiento.
 |
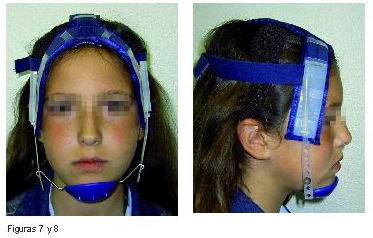 |
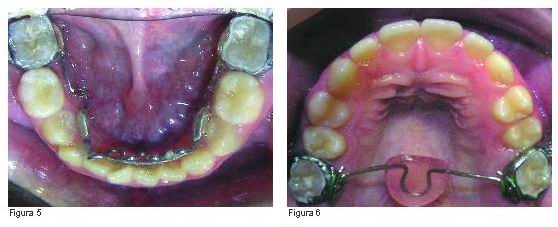
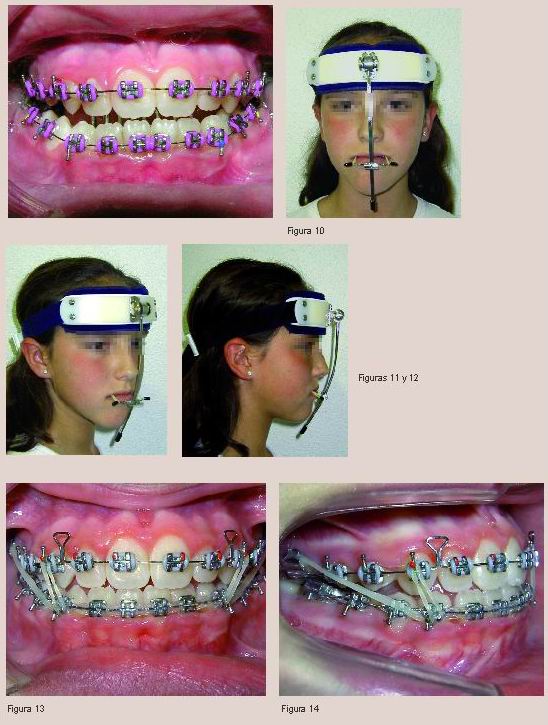
Las primeras medidas que se tomaron en la consulta de ortodoncia fueron la colocación de un arco lingual con rejilla en la arcada inferior y una BTP baja con botón de Nance y mentonera de tiro alto para control del crecimiento vertical (recordemos que la niña se encontraba en el inicio de la etapa puberal y por tanto del crecimiento). Esta última medida ayudaba además a mantener la boca cerrada durante la noche y forzar una respiración nasal (Figuras 5- 8).
Los ejercicios mioterápicos que recomendamos en este caso y que dieron excelentes resultados fueron los siguientes:
A) Para controlar el hábito de deglución atípica
a) Echar agua fría en la boca de la niña con una jeringa y siguiendo la secuencia, primero con la boca abierta y la punta de la lengua situada sobre los pliegues palatinos, hacer movimientos de delante atrás para tragar. Realizar después lo mismo pero con los dientes en oclusión y posteriormente además con la boca cerrada. Continuar el mismo ejercicio con yogures o alimentos pastosos.
b) Sujetar una gomilla o elástico de ortodoncia con la punta de la lengua apoyada sobre el paladar, y pedirle a la niña que trague saliva sin que se mueva la gomilla.
c) Sujetar una pastillita plana de caramelo sin azúcar con la punta de la lengua sobre los rugués palatinos hasta que se disuelva.
d) El mismo ejercicio anterior pero alternando las pastillitas afrutadas de distintos sabores y pidiendo a la niña que las identifique.
B) Para el entrenamiento de la respiración nasal
a) Se le coloca a la niña un espejo alargado y estrecho debajo de la nariz y tiene que empañarlo cuando con la boca cerrada se le insta que haga inspiraciones y espiraciones. Posteriormente se le pide que inspire por una narina y espire por la otra alternativamente y tapando la contraria.
b) Realizar inspiraciones por la nariz y espiraciones por la boca silbando.
c) Ejercicio con una botella llena de agua en la que tras la inspiración nasal debe realizar la espiración bucal lentamente para no desalojar el agua.
d) Ejercicio de la vela encendida, igual al anterior pero el niño tiene que hacer oscilar la llama sin apagarla, acercándola cada vez más.
e) Ejercicio del pompero. Inspiraciones y espiraciones nasales intentando producir pompas de jabón.
f) Con una galleta entre los labios mientras la niña lee o ve la televisión, aumentando progresivamente la duración.
Estos ejercicios los realizó al menos dos veces al día durante 15 o 20 minutos cada vez, asistiendo a la consulta del logopeda un día a la semana.
La etapa de alineación y nivelación se inició con la secuencia de arcos de Nitinol 0,014” y 0,016”. En este momento y tras observar el cierre paulatino de la mordida y la manifestación de la clase III dentaria, se decidió colocar una máscara facial Olmos para traccionar del maxilar hacia delante, siendo conscientes de que en este estadio de crecimiento obtendríamos fundamentalmente movimientos dentoalveolares. Este tipo de máscara tiene la ventaja de no tener apoyo mentoniano evitando así la posterorrotación mandibular que causaría dicho elemento como refiere “Olmos”21. La tracción de los elásticos se realizó sobre las asas de un arco “bull” de acero de 0,016 x 0,016” (Figuras 9-12).
 |
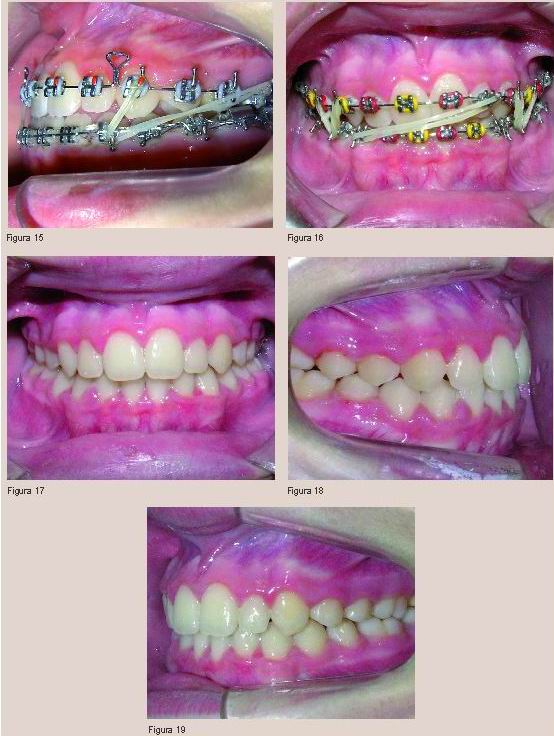
La etapa de la corrección de la clase molar y canina iniciada con la colocación de la máscara se culminó con arcos cuadrados de acero 0,016 x 0,016” y elásticos de clase III con componente de cierre de mordida y posteriormente con elásticos de corrección de línea media como se aprecia en las Figuras 13 a 16.
La etapa de acabado y detallado se realizó inicialmente con un arco rectangular de acero de 0,016 x 0,022” para conseguir la torsión de los dientes, sustituyéndose posteriormente por un arco redondo de 0,016” y elásticos de asentamiento.
La contención se llevó a cabo con una placa circunferencial superior y un retenedor lingual inferior de canino a canino. Este tipo de contención favorece el asentamiento de los dientes antagonistas y al no tener interferencias por los alambres de la placa facilita una estrecha intercuspidación y por consiguiente una mayor retención.
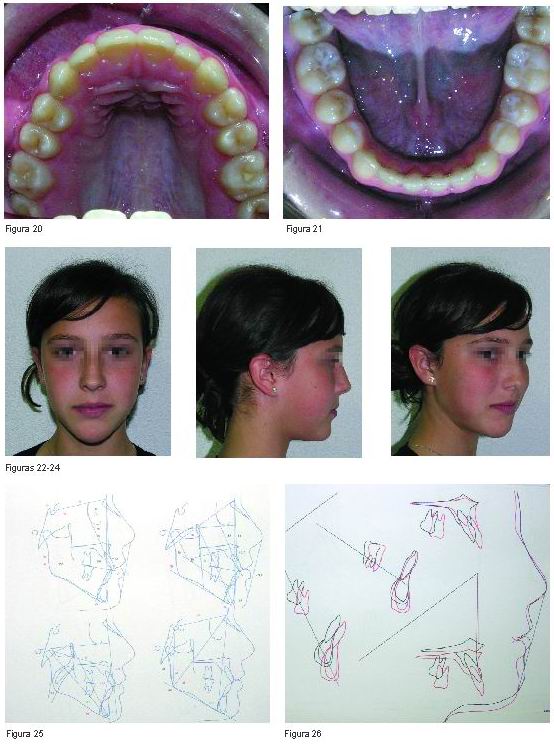
El caso acabado tras 30 meses de iniciar el tratamiento se expone en las Figuras 17 a la 24.
 |
Los cambios óseos y dentarios acontecidos desde el inicio hasta la terminación del tratamiento los observamos en el análisis cefalométrico final y en el trazado de las superposiciones (Figuras 25 y 26). Se aprecia un crecimiento mandibular de 11 mm sin apertura del eje facial. El punto A del maxilar avanza 1,5 mm y desciende 6 mm. El molar superior desciende 3 mm y prácticamente el inferior se mantienen en la misma posición, los incisivos superiores se lingualizan 7º y extruyen 4,5 mm y los inferiores sufren una vestibuloversión coronal de 2º.
 |
Discusión
Nos hallamos ante una niña en el inicio de la etapa puberal donde comienza a incrementarse de manera importante la velocidad del crecimiento, teniendo en cuenta además el patrón dolicofacial desfavorable y los hábitos de respiración bucal y deglución atípica persistentes hasta este momento. Otro componente de especial relevancia es la tendencia familiar a la clase III ósea, y que en la niña también está presente aunque enmascarada por la posterorrotación mandibular. Ante este panorama de difícil resolución la decisión de actuar en diferentes frentes a la vez (dentario, óseo y miofuncional) fue la más acertada para solucionar el problema.
Los cambios en el crecimiento óseo, dentoalveolar y tejidos blandos, como se ha mencionado anteriormente, son más acusados en esta etapa de la vida y con la aparatología utilizada perseguíamos estimular el crecimiento maxilar y reconducir el mandibular en una dirección más favorable. En este sentido las superposiciones cefalométricas del inicio y final del tratamiento revelan unos resultados alentadores. Pensamos que el control vertical del crecimiento utilizando la BTP con botón y la mentonera de tiro alto ha sido efectivo al limitar el desarrollo dentoalveolar del molar superior a tan sólo 3 mm y en evitar la apertura del eje facial a pesar del patrón. Además y como se muestra en la Figura 25 se ha logrado reducir en 3º el ángulo goniaco, como también se refleja en la literatura cuando se adoptan medidas similares (22-24). En sentido sagital, la máscara facial de Olmos ha facilitado cierto avance maxilar (1,5 mm) aunque sabemos que deberíamos haber comenzado más tempranamente, antes del cierre de las suturas circunmaxilares, para que todo el movimiento hubiese sido ortopédico. El tratamiento ortodóncico y sobre todo el uso de elásticos intermaxilares de clase III con componente de cierre de mordida ha facilitado la extrusión de los incisivos superiores en 4,5 mm, consiguiendo obtener al final del tratamiento un resalte y una sobremordida de + 2 mm. Además el arco lingual con rejilla, al evitar físicamente la proyección lingual, contribuyó a este fin.
La colaboración fue excelente en la realización de los ejercicios mioterápicos. La corrección del hábito de deglución atípica y el control de la respiración bucal han sido piezas clave en la corrección de la mordida abierta, evitando además la apertura del eje facial propia de este tipo de patrones.
Conclusiones
1. El apoyo de los logopedas en el control y desarrollo de los ejercicios mioterápicos antes, durante y después del tratamiento ortodóncico se ha mostrado altamente eficaz en la corrección de los hábitos responsable de la maloclusión en esta paciente.
2. La aparatología ortopédica utilizada precozmente puede ayudar a reconducir el crecimiento óseo, estimulando en este caso el avance maxilar y controlando la rotación mandibular y el crecimiento vertical.
3. Los elásticos intermaxilares utilizados durante las últimas etapas del tratamiento han sido decisorios en la coordinación de las arcadas, centrado de líneas 1/2 y cierre de la mordida abierta.
Bibliografía
1. Góis EG, Ribeiro-Junior HC, Vale MP, et al. Influence of nonnutritive sucking habits, breathing pattern and adenoid size on the development of malocclusion. Angle Orthod. 2008 Jul; 78(4): 647-54.
2. Warren JJ, Slayton RL, Bishara SE, et al. Effects of nonnutritive sucking habits on occlusal characteristics in the mixed dentition. Pediatr Dent. 2005; 27(6): 445-50.
3. Nowak AJ,Warren JJ. Salud bucal y hábitos bucales del lactante.Clínicas Pediátricas de Norteamérica. 2000. Vol. 5.1083-1105.
4. Tourne LP. The long face syndrome and impairment of the nasopharyngeal airway. The Angle Orthodontist 199; 60(3): 167-176.
5. Principato JJ. Upper airway obstruction and craniofacial morphology. Otolaryngol. Head Neck Surg. 1991; 104: 881-890.
6. Adamidis IP et cols. The effect of lympadenoid hypertrophy on the position of the tongue, the mandible and the hyoid bone. Eur J.Orthod.1983; 5: 287-294.
7. Gross AM, et al. Rhinometry and open mouth posture in young children. Am.J. Orthod Dentofacial Orthop. 1993; 103: 526-529.
8. Gross AM, Kellum GD, Michas C. Open-mouth posture and maxillary arch width in young children: A three-year evaluation. Am. J.Orthod Dentofacial Orthop. 1994; 106: 635-640.
9. Pascual A. Análisis funcional de la respiración. Revista Española de Ortodoncia. 1978. Vol. VIII,123-146.
10. Principato J.J. Upper airway obstruction and craniofacial morphology. Otolaryngol.Head Neck Surg. 1991, 104, 881-890.
11. Torre H,Menchaca P y cols. Obstrucción de vias aéreas y crecimiento cráneo-facial. Ciencia UANL. 2002.Vol.3.328-335.
12. Aznar T, Galán AF, Marín I, Domínguez A. Dental arch diameters and relationships to oral habits. Angle Orthod. 2006; 76(3): 441-5.
13. Mayoral G. Hábitos-mioterapia en: Ficción y realidad en ortodoncia. Actualidades Medico Odontológicas Latinoamérica,C.A. 1997.147-161.
14. Paiva Lino A. Hábitos y sus influencias en la oclusión. En: Actualización en Ortodoncia y Ortopedia Funcional de los Maxilares. Ed. Artes Médicas 2002; cap 4: 69-79.
15. Morales LF, Luque F, Cañizares P. Hábitos relacionados con maloclusiones dentarias. Aportación de los logopedas en la corrección de los mismos. Gaceta Dental. 2002, 131: 64-70.
16. Zambrana N, Dalva L. Logopedia y ortopedia maxilar en la rehabilitación orofacial. Ed. Masson, 1998.
17. Moyers R. Técnicas ortodóncicas, materiales e instrumentos. En: Manual de Ortodoncia. Ed. Interamericana. 1958; cap IX: 354-492.
18. Agustoni CH. Deglución atípica. Guia práctica de ejercitación para su reeducación. Ed. PUMA, 1983.
19. Morales LF, Pastor F, Jurado R. Influencia de la respiración bucal en las maloclusiones dentarias. Tratamiento integral (parte I). Maxillaris 2003; 56: 52-57.
20. Rivero JC. Diagnóstico y tratamiento precoz: actuación a tiempo. Ortodoncia Clínica 2004; 7(2): 90-96.
21. Olmos V, Olmos J, Cobo J, Olmos Balaguer V. Máscara facial Olmos para la corrección de la clase III con patrón dolicofacial. Gaceta Dental. 2006; 170: 78-92.
22. Isçan HN, Dinçer M, Gültan A, Meral O, Taner-Sarisoy L. Effects of vertical chincap therapy on the mandibular morphology in open-bite patients. Am.J.Orthod Dentofacial Orthop. 2002; 122(5): 506-11.
23. Baccetti T, Franchi L, Schulz S, McNamara Jr JA. Treatment timing for an orthopaedic approach to patients with increased vertical dimension. Am.J.Orthod Dentofacial Orthop. 2008; 133(1)
24. Yoshida I, Shoji T, Mizoguchi I. Effects of treatment with a combined maxillary protraction and chincap appliance in skeletal class III patients with different vertical skeletal morphologies. Eur. J.Orthod. 2007; 29(2): 126: 33.





