David Baladé Martínez. Estudiante de 5.º de Odontología de la UCM / Dra. Isabel Moreno Hay. Profesora Colaboradora Honorífica del Departamento de Estomatología I de la UCM /
Dra. Teresa Sánchez Sánchez. Profesora Titular del Departamento de Estomatología I de la UCM. Madrid
Los trastornos temporomandibulares constituyen un grupo complejo de patologías caracterizado por su origen potencialmente multifactorial, lo que genera un gran reto para el profesional a la hora de realizar su diagnóstico y manejo.
Resumen
Su rica etiopatogenia exige un enfoque amplio e integrador, a la par que en muchas ocasiones multidisciplinar, con el fin de ofrecer al paciente la mejor atención posible. En el presente estudio, se realiza una revisión bibliográfica de los años 2003 al 2008 de los factores psicosociales implicados en los trastornos temporomandibulares, enfatizando la importancia de la consideración de estos factores, al ser capaces no sólo de desencadenar, exacerbar o predisponer a la disfunción, sino también de interferir con los resultados terapéuticos.
Palabras clave
Trastornos temporomandibulares, disfunción temporomandibular, factores psicológicos, estrés, depresión.
Abstract
Temporomandibular disorders are a complex group of pathologies characterized by a multifactorial aetiology, which supposes an important diagnostic and therapy challenge for the clinician. Its rich etiopathogeny requires a wide and integrated approach, often multidisciplinary, in order to offer our patients the best care. This article is a current review from years 2003 to 2008 about one of the most popular etiological factors in temporomandibular disorders: the psychosocial factors; underlining their potentional to set off, exacerbate or predispose to dysfunction, as well as interfering treatments goals.
Key words
Temporomandibular disorders, temporomandibular joint dysfunction, psychological factors, stress, depression.
Introducción
La primera ocasión en que la Odontología prestó atención a los trastornos temporomandibulares (TTM) fue en 1934 a partir de un artículo publicado por el Doctor James Costen, otorrinolaringólogo, quien sugirió que las alteraciones del estado dentario eran responsables de diversos síntomas del oído. La consecuencia de este trabajo fue la aparición del término de “Síndrome de Costen” para referirse a las alteraciones funcionales del aparato estomatognático. A pesar de que la mayoría de las propuestas de Costen demostraron ser erróneas, su trabajo abrió un nuevo campo de investigación en la Odontología, cada vez más prolífico, donde se han ido sucediendo los hallazgos, teorías y líneas de investigación, hasta llegar a nuestros días, donde se estudia el potencial multifactorial de este problema desde un enfoque cada vez más multidisciplinar y desde el término más amplio y aceptable de “trastorno temporomandibular”, propuesto por Bell y adaptado por la ADA, en un intento de coordinar esfuerzos y evitar la confusión terminológica que dificulta el entendimiento entre la comunidad científica, en un área ya de por sí controvertida, ante la ausencia aún de un conocimiento preciso del funcionamiento del aparato estomatognático (1).
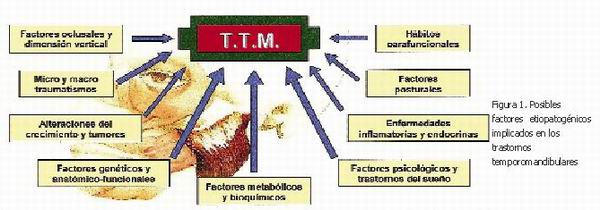
En relación al diagnóstico y tratamiento, el tema es complejo y exige un conocimiento muy profundo e integrador dado su carácter altamente multifactorial (Figura 1). Los distintos factores etiológicos pueden ser tanto predisponentes, como desencadenantes, como perpetuantes, y no hay ninguno que prevalezca sobre otro. Esto nos hace pensar en la importancia de estudiar los trastornos temporomandibulares desde una perspectiva amplia y no aferrarnos desde el principio a una etiología concreta por haber encontrado en el paciente una serie de signos y/o síntomas que puedan derivarse de ella. Hay que valorar más posibilidades, ya que un factor puede dar origen a una rica semiología, pero a la inversa, un determinado signo o síntoma puede ser generado por múltiples factores, muchos de los cuales pueden estar participando en la patología que presenta el paciente.
El estudio de la patología de la articulación temporomandibular (A.T.M.) comenzó considerando como único factor etiológico los problemas dentales, pero el avance imparable de la ciencia ha ido demostrando la existencia de nuevos factores implicados (2), muchos de los cuales fueron considerados controvertidos en sus inicios como los factores psicosociales, o lo siguen siendo como los factores posturales. Los factores psicosociales, en el campo de la ATM, fueron propuestos inicialmente por Schwartz y Moulton en 1959, desarrollándose más profundamente esta teoría durante los años 60, 70 y 80 gracias a autores diversos como Laskin, Greene y otros, quienes consiguieron enterrar toda controversia y resistencia inicial a considerar algunos factores como el estrés o la depresión asociados al dolor orofacial (3, 4). Por ello ocupan hoy un lugar destacado entre la amplia etiopatogenia de los TTM.
Debemos comprender que el cuerpo humano funciona como un todo, y el origen de una patología puede estar perfectamente en un lugar alejado de donde el paciente indica que le duele. En el momento actual, no se concibe el estudio del dolor musculoesquelético sin una referencia explícita al componente estructural y psicológico, tan peculiares del ser humano, y al mismo tiempo, tan desconocidos.
 |
Objetivo
El objetivo del estudio es actualizar los conocimientos que se tienen sobre los factores psicosociales implicados en los TTM, en base a los artículos publicados entre los años 2003 y 2008.
Material y métodos
El trabajo consiste en una búsqueda bibliográfica, siguiendo la metodología de una revisión sistemática, de artículos relacionados con los factores psicosociales en los trastornos temporomandibulares.
La búsqueda bibliográfica se realizó a través de las siguientes bases de datos: Pubmed, Ovid Medline, Compludoc, a través de la web oficial de SEDCYDO (Sociedad Española de Dolor Craneomandibular y Dolor Orofacial) la cual contiene los vínculos de las páginas web de revistas especializadas en los TTM, y de otras disciplinas también interesadas en el dolor orofacial, lo cual permite realizar una búsqueda multidisciplinar de los artículos.
La búsqueda se limitó a artículos publicados tanto en habla inglesa como española, utilizando como palabras clave: trastornos temporomandibulares, disfunción temporomandibular, factores psicológicos, estrés, depresión.
Como criterios de inclusión se consideraron:
a) Haber sido publicado entre los años 2003 y 2008.
b) El artículo debe hacer referencia a un estudio epidemiológico, un ensayo clínico o en su defecto una revisión bibliográfica.
c) El tema debe hacer referencia a la relación de los factores psicosociales con los TTM o el aparato estomatognático.
El consenso para la inclusión, o no, de un artículo, atendió a criterios de relevancia de los resultados de cada artículo. Entre el material bibliográfico se ha estimado necesario el uso de publicaciones de rigor científico, que pudieran ser útiles a la hora de aclarar y completar aspectos epidemiológicos y de los resultados de los estudios.
Resultados:
La búsqueda bibliográfica produjo 57 artículos relevantes publicados entre los años 2003 y 2008, de los cuales sólo 30 cumplieron con los criterios de selección. De éstos, 21 tratan específicamente sobre la relación entre los factores psicosociales y los TTM, tres son estudios epidemiológicos de los TTM, y otros seis, son estudios centrados en diversos aspectos de los TTM (factores de riesgo, semiología, etiopatogenia, competencias del odontólogo, etc.). A su vez, se consideraron otros 5 artículos publicados en años anteriores al 2003 (Greene y cols., 2000; Mishra y cols., 2000; Gardea y cols., 2001; Cruz Rodríguez y cols., 2002; Huang y cols, 2002), los cuales complementan los resultados y las afirmaciones de los estudios incluidos en la revisión.
Entre las obras publicadas que hemos estimado necesarias para completar y esclarecer aspectos del presente artículo de revisión, se encuentran:
— Carlos García-Fajardo Palacios. Dolor odonto estomatológico. (2007).
— Jeffrey P. Okeson. Tratamiento de oclusión y afecciones temporomandibulares. (2003).
Discusión
Los trastornos temporomandibulares son un grupo complejo y heterogéneo de condiciones que engloba una serie de problemas clínicos que afectan a la musculatura masticatoria, las articulaciones temporomandibulares y las estructuras asociadas que pueden causar dolor orofacial. La etiopatogenia de los TTM es multifactorial. Los factores predisponentes alteran el sistema estomatognático aumentando el riesgo de desarrollar patología, incluyendo factores sistémicos (por ejemplo patología reumática), psicológicos (depresión, ansiedad, estrés) y estructurales (maloclusión, laxitud articular). Los factores desencadenantes (traumatismos, hábitos parafuncionales, sobrecarga, estrés mecánico) precipitan la aparición de los signos y síntomas. Mientras que los factores perpetuantes mantienen la alteración, complicando la evolución y el tratamiento. No obstante, muchos de los factores implicados en los TTM pueden tener un comportamiento variable, es decir, según el caso pueden comportarse como factores predisponentes, desencadenantes o perpetuantes (5, 6). Por otro lado, los desórdenes temporomandibulares están considerados como la mayor causa de dolor en la región orofacial de causa no dental. Los síntomas más frecuentes son el dolor en la musculatura masticatoria, dolor en el área preauricular y/o en la ATM (7). De hecho, el principal motivo de consulta de la mayoría de los pacientes que acuden en busca de tratamiento es el dolor, comprobándose que los síntomas no dolorosos no motivan al paciente a buscar atención especializada (1, 8, 9).
La prevalencia general de los trastornos temporomandibulares varía de un estudio a otro debido a las distintas poblaciones estudiadas y a la metodología empleada, de tal manera que podemos encontrar frecuencias del 10%-88% (5, 10, 11). No obstante, Okeson considera que una estimación conservadora del número de individuos de la población general con algún tipo de TTM es del 40%-60%, de los cuales sólo un 5-10% presentarán una sintomatología grave que necesite tratamiento (1). En cuanto al intervalo de edad con mayor riesgo de desarrollar TTM es entre los 26-64 años (10), concentrándose la mayor parte de los síntomas entre los 20 y los 40 años (1). Los resultados de distintos estudios epidemiológicos ha permitido establecer el perfil del paciente con TTM: con frecuencia nos encontramos con mujeres jóvenes, en torno a los 30-40 años de edad, que presentan síntomas de predominio unilateral y asociados en la mayoría de las ocasiones a factores psicológicos del tipo ansiedad, depresión y/o estrés (10, 12). Por otro lado, en los Estados Unidos. se estima que los TTM elevan los gastos sanitarios a 2 billones de dólares anuales (13).
Tras esta visión general y conceptual de los TTM, estamos ya en condiciones de abordar el tema que centra nuestro trabajo, los factores psicosociales.
Factores psicosociales
Como afirma Okeson, una revisión de la literatura científica revela que existen cinco factores esenciales asociados a los TTM (1):
1. Condiciones oclusales.
2. Traumatismos.
3. Estrés emocional.
4. Dolor profundo.
5. Actividades parafuncionales.
Una alta proporción de los pacientes que padecen TTM tienen trastornos psíquicos, habiéndose identificado diversos tipos, pero los más frecuentes son el estrés, la ansiedad y la depresión (5, 9, 14-16). Los factores psicosociales son considerados factores etiopatogénicos con la capacidad añadida de exacerbar el proceso o perpetuarlo. También se ha descrito su influencia sobre los resultados terapéuticos (14, 15). Sin embargo, la relación entre los factores psicológicos y los TTM es compleja. Se observa que la regulación neuromuscular del aparato estomatognático, especialmente de la ATM y de los músculos masticatorios, puede estar alterada en los pacientes con patología psiquiátrica incrementando la posibilidad de desarrollo de TTM (5). Esta teoría se corrobora en estudios como el de Tapies Ledesma y cols. (2007) quienes encuentran en los pacientes con trastornos psicológicos tres veces más riesgo de padecer TTM. También estos autores encuentran que los pacientes con ansiedad y depresión presentan un mayor riesgo de desarrollar un TTM, especialmente las mujeres (10). En cuanto a la prevalencia de los factores psicosociales implicados en los TTM, existe una gran variabilidad: Yap y cols. (2003) encuentran en un estudio sobre pacientes asiáticos con TTM que el 39% sufrían una depresión moderada o intensa, el 14% una depresión profunda, y el 24% un trastorno de somatización siendo valores similares a los encontrados en los pacientes norteamericanos y suecos. Sin embargo, estos autores observaron que sólo un 4% manifestaban una disfunción psicosocial por dolor, siendo un porcentaje mucho menor que el encontrado en pacientes suecos y norteamericanos (13-20%) (15). En un estudio posterior, también sobre población asiática, Lee y cols. (2007) encuentran que el 42,5% de los pacientes con TTM presentaban una depresión moderada/severa, un 59,7% trastornos de somatización moderados/severos y un 15% una disfunción psicosocial por dolor, siendo valores más similares a los encontrados en población occidental (9). En otro estudio, Gatchel y cols. (1996) estiman que más del 50% de los pacientes con TTM crónicos pueden ser diagnosticados de un trastorno de somatización y el 33% presenta un trastorno afectivo (13). En relación con la patología puramente psiquiátrica y los TTM, Cruz Rodríguez y cols. (2002) estudian a 201 pacientes psiquiátricos crónicos hospitalizados, encontrando que el 39,3% presentaban signos de TTM, en donde la mayor prevalencia la presentaban los pacientes con psicosis afectivas (100% de los casos) y que están tratados con antidepresivos. Esta relación está confirmada por otros autores como Gatchel y cols. (1996), Sipilä y cols. (2001). Los pacientes con esquizofrenia eran los más numerosos de los ingresados, pero sólo se detectaron TTM en el 42,9% de ellos (5).
Johansson y cols. (2004) en un estudio epidemiológico estudiaron la relación entre factores sociales y de salud general con los TTM y el bruxismo, utilizando para ello un cuestionario que enviaron a 8.888 individuos de 50 años en Suecia, de los cuales contestaron el 71%. En el estudio encontraron:
— Las mujeres con mayor frecuencia refieren dolor de ATM, sonidos articulares, bruxismo, sensibilidad dental y síndrome de boca ardiente.
— Se comprobó que las variables de salud general están más fuertemente asociadas a los TTM que las variables puramente sociales como el estado civil, tipo de residencia, horas laborales, etc. El factor educación sólo cobraba importancia en relación al estado de salud dental, no en relación a los TTM.
— Los pacientes descontentos con su salud dental presentaban un mayor riesgo de desarrollar TTM.
— Se comprobó una conjugación de factores: los sujetos fumadores, solteros, y con formación superior, presentaban un riesgo elevado de desarrollar TTM. Johansson y cols. consideran que es debido a que en este grupo poblacional predomina un estilo de vida asociado a un nivel elevado de estrés y problemas psicológicos (2).
En un estudio retrospectivo, MacFarlane y cols. (2004) encuentran una serie de variables que predicen la evolución del dolor orofacial agudo a la cronicidad: sexo femenino, edad avanzada, distrés psicológico, dolor corporal generalizado y la toma de medicación para el dolor orofacial (17).
Los resultados de la mayoría de los estudios permiten observar una evidente relación entre los factores psicosociales y los TTM. Sin embargo, desde el punto de vista psicopatogénico, aún no existe ninguna teoría clara que pueda demostrar tal relación, encontrándonos con la formulación de múltiples hipótesis. Debido a esto, hay muchos terapeutas que consideran que el plano psicológico es independiente del somático, sin embargo, ¿es cierta esta afirmación? La respuesta nos la da una hipótesis cada vez más demostrada que establece que la conexión entre la psique y el soma se produce a través del eje hipotalámico-hipofisario (EHH). En el dolor orofacial crónico, factores como el estrés, la depresión y la ansiedad, producen cambios cualitativos en el funcionamiento del EHH, manifestados como alteraciones en el nivel de esteroides, fundamentalmente, los cuales serían la base del desencadenamiento del dolor (18-20). En consecuencia, se habla de un grupo de “síndromes de dolor funcional”, cuya base es la anteriormente indicada, y que nacen de alteraciones psicológicas, donde las más frecuentes son el estrés crónico, el estrés postraumático, la depresión y la ansiedad crónica. Dentro de este grupo de condiciones se incluyen: la fibromialgia, el síndrome de fatiga crónica, dolor miofascial, TTM, el desorden de estrés postraumático, la estomatodinia, etc. (16, 19).
Otro enfoque interesante es la somatización. Los “trastornos de somatización” reflejan una preocupación inadaptativa con síntomas físicos de larga duración y que no se asocian claramente a una anomalía física identificable (13, 15). Cuando la preocupación por los síntomas se limita exclusivamente al dolor, recibe el nombre de “trastorno doloroso somatiforme” (15). Dadas estas premisas, la sintomatología de los TTM pueden considerarse la consecuencia de un conflicto psicológico inconsciente que se transforma en un síntoma físico, es decir, se somatiza (5). Suvinen y cols. (2004) en un estudio longitudinal de 8 años sobre estudiantes finlandeses, encontraron una asociación significativa entre los síntomas psicosomáticos y los síntomas de dolor temporomandibular (21).
No obstante, dentro de los factores psicosociales, hay dos cuya relación con los TTM ha sido muy estudiada: son el estrés y la depresión.
Como describe Okeson, el estrés tiene un efecto directo sobre los centros emocionales del cerebro, esto es, el hipotálamo, el sistema reticular y el sistema límbico. El estrés produce la activación de estos centros, los cuales transmiten este estado excitado a los músculos a través de las vías gammaeferentes. El efecto global es un incremento de la tonicidad muscular (hipertonicidad), que puede llevar a parafunciones como el bruxismo o el apretamiento dentario. También puede conducir a un mioespasmo cuyas consecuencias serían: microtraumas musculares y articulares, disarmonía oclusal, artritis degenerativa, aumento de los mediadores inflamatorios en la ATM así como aumento de la sensibilización de las vías dolorosas (1, 4). De hecho, se considera el incremento de la tensión muscular cefálica como un predictor fiable del dolor orofacial (22). Otros efectos del estrés son los encontrados en un estudio de Suvinen y cols. (2004): pérdida de concentración, cansancio, fatiga, debilidad física, disminución del rendimiento laboral, pérdida de autoestima, alteraciones del sueño y problemas específicos psicosomáticos (23).
En cuanto a la depresión y los TTM, ha sido muy estudiada la relación existente entre el dolor miofascial y este factor, encontrándonos con una divergencia de resultados. Así, Bertoli y cols. (2007) encuentran que los pacientes con dolor miofascial tienen asociados más trastornos psicológicos que los casos de dolor de ATM, y así mismo son sujetos que están expuestos a más situaciones estresantes en la vida diaria que los pacientes con problemas articulares (18). Huang y cols. (2002) y Manfedini y cols. (2004) encuentran resultados similares (16, 24). El contrapunto, no obstante, lo ponen también Manfredini y cols. en un estudio realizado en 2004 unos meses más tarde, quienes, efectivamente, encuentran una mayor prevalencia de síntomas psicológicos en los pacientes con TTM dolorosos, sin embargo, es independiente de la localización del dolor (no encuentran una diferencia estadísticamente significativa entre el grupo de dolor miofascial y el grupo de dolor de ATM) (25). Ferrando y cols. (2004) encuentran que la depresión parece tener una mayor relevancia en los pacientes con problemas musculares, pero no encuentran una mayor frecuencia de problemas psicológicos en un grupo que en otro. Lo que sí observan estos últimos autores son unos determinados perfiles de personalidad asociados a cada grupo: neuróticos y depresivos en el grupo muscular, metódicos y disciplinados en el grupo articular (26). Reibman y cols. (2008) no encuentran que la localización del dolor sea un factor determinante en la predicción de los perfiles psicológicos (27).
Donde sí coinciden gran cantidad de estudios, es en la fuerte relación existente entre el dolor crónico y la depresión (5, 14, 15, 22, 25, 28). Mientras que el dolor agudo suele asociarse a situaciones de estrés o ansiedad, el dolor crónico es más propio de estados depresivos (5). Esta asociación está descrita por más autores como Kinney y cols. (1993), Dwork y cols (1994), Gatchel y cols. (1996), Manfredini y cols. (2004), Wright y cols. (2004).
Un tema también muy estudiado es la relación existente entre los TTM, los trastornos del sueño y la afectación psicológica. Los trastornos del sueño están presentes en el 50% de la población adulta y más del 90% de las personas ha sufrido alteraciones del sueño alguna vez en su vida. Se ha comprobado que los pacientes con dolor crónico con frecuencia se quejan de una pobre calidad del sueño. Esta alteración del sueño puede ser una respuesta al dolor, pero también, puede ser un factor contribuyente o perpetuante. Por tanto, la relación alteración del sueño-dolor crónico es bidireccional. Así, se ha relacionado estas alteraciones del sueño con fenómenos de hipersensibilidad al dolor, lo que contribuye a desarrollar patologías musculoesqueléticas como la fibromialgia o el dolor miofascial. En el plano psicológico, se ha comprobado que tanto las alteraciones del sueño como el dolor crónico tienen consecuencias similares: irritabilidad, cambios en el estado de ánimo, trastornos de ansiedad, limitación de las competencias del individuo y pérdida de autoestima, que favorecen la depresión; de hecho, los trastornos psiquiátricos y del sueño están estrechamente relacionados (29). Distintos estudios corroboran lo mencionado: Selaimen y cols. (2006), realizando un test neurofisiológico, encuentran un incremento del riesgo de sufrir disfunción craneomandibular en pacientes con alteraciones del sueño y depresión (30). En la relación inversa, Bertoli y cols. (2007) encontraron que los pacientes con TTM con síntomas de trastorno de estrés post-traumático (TSPT) presentaban alteraciones del sueño marcadas, siendo más frecuentes en el grupo de pacientes con dolor miofascial crónico. Los autores señalan que probablemente se deba a una disfunción del eje hipotalámico-hipofisario, lo cual está frecuentemente asociado a los dolores miofasciales (18).
Siguiendo con los problemas del sueño, Takemura y cols. (2006) utilizaron la prueba de Imágenes y Frustración de Rosenzweig, para estudiar la relación existente entre el bruxismo nocturno y la personalidad y los hábitos conductuales. El estudio encontró diferencias estadísticamente significativas. Se comprobó que estos pacientes no sólo son intraagresivos, es decir, descargan su agresividad/tensión en su propio cuerpo, sino que también son incapaces de descargar su agresividad y aplicar castigos externamente. En consecuencia son incapaces de demostrar una adecuada asertividad y habilidad en el manejo de las situaciones estresantes (31).
Por otro lado, en un estudio longitudinal de 13 semanas sobre un caso de una mujer diagnosticada de dolor miofascial y con depresión moderada (Van Selms y cols., 2004), se observó, en contra de lo que afirman otros autores como Dao y cols. (1994) o Lavigne y cols. (1999), que el bruxismo nocturno no es responsable del dolor matutino que experimentan estos pacientes, sino que dicho dolor es consecuencia del estrés diario que da origen a una actividad parafuncional de apretamiento diurno que al final del día provoca dolor en la musculatura masticatoria, siendo el dolor matutino un dolor residual de aquel que se produjo el día anterior, y por tanto, su origen primario es el estrés (32). El hallazgo de Van Selms está corroborado por los estudios de otros autores como Pierce y cols. (1995), Watanabe y cols. (2003) y Kato y cols. (2003), quienes no encuentran una relación estadísticamente significativa entre el estrés y el bruxismo nocturno (2, 32). Estos resultados están en línea con las últimas teorías que consideran que el bruxismo nocturno, más que ser una consecuencia de factores oclusales, psicológicos, genéticos o fruto del estrés, en realidad se trata en sí mismo de un trastorno del sueño y de tipo locomotor (2, 29, 33). En un estudio posterior del año 2008, Van Selms concluye que el estrés, y no las actividades parafuncionales, parece estar más relacionado con el dolor muscular crónico (34).
Una investigación curiosa, es la realizada por Ibrahim y cols. (2005), quienes estudian la relación entre los TTM y los cambios estacionales. Los trastornos afectivos estacionales (SAD, del inglés: Seasonal affective disorders) se caracterizan por cambios en el estado psicológico del individuo asociados a los cambios estacionales (horas de luz solar, intensidad de luz, temperatura, etc. Pero especialmente la luz solar). Así, se ha comprobado que la oscuridad favorece los trastornos depresivos, la indisposición y los cambios en los hábitos alimenticios. El primero en encontrar una asociación significativa entre los TTM y los cambios estacionales fue Pölmann en 1981, quien encontró una mayor frecuencia de pacientes con TTM en el invierno. Ibrahim y cols. encontraron en su estudio los mismos resultados, con un pico de pacientes en el mes de octubre, lo cual se debe a que en Centro Europa este mes es el que presenta una mayor reducción de luz solar, y constituye el comienzo del invierno, siendo un mes de mucha inestabilidad metereológica. Estos trastornos afectivos estacionales son en realidad más propios de zonas de latitudes altas como Escandinavia, Alaska y Canadá, donde se cifra una prevalencia del 1,7%-5,5% en niños y del 0%-9,7% en adultos. El mecanismo neurobiológico no se conoce aún con exactitud, pero se postula que la falta de luz da lugar a alteraciones en los neurotransmisores tipo melatonina, serotonina y dopamina. Estos autores sugieren que en países de latitudes altas puede ser útil combinar en el tratamiento de los TTM la luminoterapia si está diagnosticado un SAD (35). Sin embargo, es necesaria aún más investigación para establecer la correcta relación entre los SAD y los TTM, pero lo que sí parece quedar claro es que una conexión psicológica subyace.
Considerando aspectos del diagnóstico, los resultados de un trabajo de Alberg y cols. (2004) confirman una asociación significativa entre los TTM y la alexitimia (dificultad para expresar las emociones mediante palabras), señalando la importancia de tener en cuenta este trastorno a la hora de realizar el diagnóstico de los TTM pues dificultará la obtención de información en la anamnesis (36). Bonjardim y cols. (2005) encuentran que la sensibilidad muscular en las pruebas de dolor a la palpación es mayor en los pacientes con elevada ansiedad (37). Por otro lado, el número de alteraciones dolorosas inespecíficas referidas (lumbalgia, cefaleas, dolor torácico, etc.) puede ser utilizado en el diagnóstico como un factor predictivo de disfunción psicosocial, depresión y somatización en los pacientes con TTM (15).
En cuanto a la metodología diagnóstica, Dworkin y LeResche propusieron en 1992 un método diagnóstico de los TTM, el RCD/TMD, el cual se basa en dos principales ejes: Eje I, relacionado con los signos y síntomas somáticos, y Eje II, relacionado con factores psicológicos; cada eje sigue un modelo de diagnóstico y tratamiento independiente. No obstante, si bien el modelo RCD/TMD ha supuesto un avance en el diagnóstico y tratamiento de estos problemas, su visión dicotómica puede ser un riesgo en el manejo de estos pacientes. Lo mismo que la mente no puede ser separada del cuerpo, la evaluación y manejo de estos problemas debe ser integradora (19). El modelo RCD/TMD es muy válido para la investigación al dar uniformidad a la metodología diagnóstica y terapéutica y permitir que los resultados sean contrastables a nivel mundial (9, 16). Sin embargo, a nivel clínico, este modelo es solamente válido en aquellos centros especializados en los TTM, donde comparten experiencias y pacientes los especialistas de diferentes ramas, los cuales pueden llevar a cabo una intercomunicación y por tanto un seguimiento multidisciplinar del paciente. Si no disponemos de un centro especializado, un odontólogo general que aplica este modelo, sólo puede ejecutar el Eje I, ya que el Eje II es competencia del psicólogo; entonces, o ambos entran en contacto y hacen un seguimiento conjunto del paciente, o probablemente el paciente al final sólo recibirá tratamiento para sus problemas físicos, quedando desatendida la parte psicológica (19). Por tanto, el manejo de estos pacientes debe tender a ser multidisciplinar. Como afirman Laskin y Greene, un paciente con TTM debe ser preferentemente tratado desde un enfoque no sólo físico, sino también psicosocial (3, 9, 26, 27). Así, la investigación reciente ha demostrado que un tratamiento que combine relajación muscular, biofeedback, tratamiento cognitivo para mejorar la asertividad, autoestima y estado psicológico, logra resultados muy eficaces y estables (14, 27, 38, 39). En este sentido, Gatchel y cols. (2006) llevan a cabo un estudio para evaluar el efecto de la terapia biopsicosocial sobre el dolor y la depresión en los TTM agudos. El estudio se realizó sobre 2 grupos de pacientes con TTM agudos: un grupo con depresión (n=32) y otro sin ella (n=31). Los resultados demostraron que ambos grupos se beneficiaron de la terapia biopsicosocial. La aplicación temprana de esta terapia logra un gran éxito en los TTM agudos, independientemente de la presencia de depresión o no, ya que el tratamiento no solo consigue mejorar los problemas físicos, sino que responde también a las necesidades psicosociales de cada paciente (14).
A lo largo de 35 años de investigación, se han ido descubriendo nuevos factores implicados en los TTM que han ido exigiendo su estudio desde distintas disciplinas con el fin de comprender más profundamente la complejidad de estos procesos. En consecuencia, actualmente podemos hablar de los TTM desde términos ortopédicos, de neurofisiología y farmacología del dolor, factores posturales, patología molecular de las articulaciones y músculos, factores psicosociales y aspectos conductuales en el dolor crónico, etc. En conclusión, actualmente diagnosticamos, clasificamos y tratamos a los pacientes con TTM dentro de un marco biopsicosocial. Por ello el odontólogo tiene que ser consciente del carácter multifactorial de estos procesos, debiendo por tanto seguir un sistema reglado de diagnóstico que le permita considerar la gran mayoría de los factores implicados. El diagnóstico de un paciente con una alteración psicológica es, en muchas ocasiones, de una gran complejidad ya que el paciente puede incluso desconocer su existencia. Por ello el clínico debe disponer de una serie de instrumentos diagnósticos que valoren la posibilidad de la existencia de un trastorno emocional o psicológico, como el test de ansiedad de Goldberg o la escala de Hamilton para la depresión, para que posteriormente, el psicólogo o el psiquiatra establezcan el diagnóstico de certeza y su tratamiento correspondiente. Vemos entonces otra particularidad más de los TTM y es la colaboración con otros especialistas. Muchas de estas patologías tienen una rica etiopatogenia cuyo correcto manejo sólo será posible desde un enfoque multidisciplinar.
Por tanto, el odontólogo general debe tener una formación básica e integradora en los TTM, para que, desde el enfoque multifactorial, ser capaz de identificar la mayoría de los TTM y establecer el tratamiento oportuno en colaboración con otros profesionales si es necesario, o derivar el caso a un especialista cuando la patología supere los conocimientos y competencias del odontólogo. De esta manera, ofreceremos al paciente la mejor atención posible. Como señala Laskin, el éxito terapéutico en estos pacientes no depende tanto de lo que hacemos, sino de cómo lo hacemos.
Estas competencias del odontólogo general de cara a los trastornos temporomandibulares, son las últimas reflejadas por la ADEE (Association for Dental Education in Europe) en el documento que define el perfil y competencias del Dentista Europeo, aprobado en 2004, y que volverá a ser revisado en el año 2009 (40, 41).
Conclusiones
Desde el punto de vista puramente investigador, los resultados de los distintos estudios revelan una clara interrelación entre los factores psicosociales y los trastornos temporomandibulares. Por otro lado, aunque aún no existe una teoría globalmente aceptada que lo demuestre, la complejidad que caracteriza a estos procesos, da muestras de que probablemente sean varios los mecanismos implicados en tal relación, como el eje hipotalámico-hipofisario. Se ha comprobado que factores como la depresión, la ansiedad y el estrés son los más asociados a estos trastornos; de hecho, la depresión triplica las posibilidades de sufrir un TTM y está fuertemente asociada al dolor crónico, y según los datos epidemiológicos, la mujer de 30-40 años es el grupo poblacional con mayor predisposición a los TTM y a los trastornos psíquicos de tipo depresión y ansiedad. Pero el campo psicosocial es tan rico y amplio, que es necesario investigar más la asociación existente entre los TTM y otros tipos de trastornos psicológicos, psiquiátricos y variables sociales. No obstante, antes de todo, es necesario mejorar la calidad metodológica de los estudios, pues es pobre en muchos de ellos, lo que obliga a interpretar los resultados con cautela. Son por ello necesarios más estudios aleatorizados, controlados y a doble-ciego, así como estudios longitudinales y prospectivos, un buen control de las variables y sesgos, etc. Sólo así, mejorando la calidad metodológica de los estudios, podrán obtenerse conclusiones fiables y contrastables en la etiopatogenia de los trastornos temporomandibulares, con las cuales poder desarrollar terapias más eficientes y ofrecer un mejor servicio a los pacientes aquejados de estos problemas.
A nivel clínico, consideramos que el diagnóstico básico de los pacientes con TTM exige combinar con la historia y la exploración una valoración psicológica y emocional, así como aplicar a la hora del tratamiento una terapia biopsicosocial, la cual ha demostrado ser uno de los tratamientos más completos y eficientes en el manejo de los TTM.
Bibliografía
1. Okeson JP. Etiología de los trastornos funcionales del sistema masticatorio. En: Okeson JP, editor. Tratamiento de oclusión y afecciones temporomandibulares. 5.ª ed. Madrid, Elsevier S.A 2003, pp. 149-89.
2. Johannson A, Unell L, Carlsson G, Söderfelt B, Halling A, Widar F. Associations between social and general health factors and symptoms related to temporomandibular disorders and bruxism in a population of 50-year-old subjetcs. Acta Odontol Scand. 2004; 62: 231-7.
3. Greene CS, Laskin DM. Temporomandibular disorders: Moving from a dentally based to a medically based model. J Dent Res. 2000; 79 (10): 1736-9.
4. Poveda Roda R, Bagán JV, Díaz Fernández JM, Hernández Bazán S, Jiménez Soriano Y. Revisión sobre la patología de la articulación temporomandibular. Parte I: Clasificación, epidemiología y factores de riesgo. Med Oral Patol Oral Cir Bucal. 2007; 12: 235-41.
5. Cruz Rodríguez D, Velasco Ortega E, Torres Núñez R, Medel Soteras R, Velasco Ponderrada C. Los trastornos temporomandibulares en relación con la patología psiquiátrica. Av Odontoestomatol. 2002; 18 (6): 333-43.
6. García-Fajardo Palacios C. Etiología y fisiopatología en la disfunción craneomandibular. En: García-Fajardo Palacios C, editor. Dolor odonto estomatológico. 1.ª ed. Madrid, Ripano S.A., 2007, pp.113-5.
7. Casares G. Clasificación de los desórdenes temporomandibulares. En: García-Fajardo Palacios C, editor. Dolor odonto estomatológico. 1.ª ed. Madrid, Ripano, S.A., 2007, 107-11.
8. Cooper BC, Kleinberg I. Examination of a large patient population for the presence of symptoms and signs of temporomandibular disorders. J Craniomandibular Pract. 2007; 25 (2): 114-26.
9. Lee LTK, Yeung RWK, Wong MCM, McMillian AS. Diagnostic sub-types, psychological distress and psychosocial dysfunction in southern Chinese people with temporomandibular disorders. J Orofac Pain. 2008; 35: 184-90.
10. Tapias Ledesma MA, Martínez Domínguez C, Muñoz García JC, Hernández V. Prevalencia de disfunción craneomandibular en una población de un centro de salud. Arch Odonto Estomatol. 2007; 23 (1): 37-44.
11. Gesch D, Bernhardt O, Alte D, Schwahn C, Kocher T, John U et al. Prevalence of signs and symptoms of temporomandibular disorders in an urban and rural german population: Results of a population-based Study of Health in Pomerania. Quintessence Int. 2004; 35 (2): 143-50.
12. Lobbezoo F, Drangsholt M, Peck C, Sato H, Kopp S, Svensson P. Topical review: new insights into the pathology and diagnosis of disorders of the temporomandibular joint. J Orofac Pain. 2004; 18 (3): 181-91.
13. Sherman JJ, LeResche L, Huggins KH, Mancl LlA, Sage JC, Dworkin SF. The relationship of somatization and depression to experimental pain response in women with temporomandibular disorders. Psychosom Med. 2004; 66: 852-60.
14. Gatchel RJ, Stowell AW, Buschang P. The relationship among depression, pain, and masticatory functioning in temporomandibular disorder patients. J Orofac Pain. 2006; 20 (4): 288-97.
15. Yap AUJ., Chua EK, Dworkin SF, Tan KBC. Dolores múltiples y alteraciones psicológicas/psicosociales funcionales en pacientes con TTM. Rev Int de Prot Estomatol. 2003; 5 (2): 166-71.
16. Manfredini D, Bandettini di Poggio A, Cantina E, Dell´Osso L, Bosco M. Mood and anxiety psychopathology and temporomandibular disorder: a spectrum approach. J Oral Rehabil. 2004; 31: 933-40.
17. Macfarlane TV, Blinkhorn AS, Davies RM, Kincey J, Worthington HV. Predictors of outcome for orofacial pain in the general population: a four-year follow-up study. J Dent Res. 2004; 83 (9): 712-7.
18. Bertoli E, de Leeuw R, Schmidt JE, Okeson JP, Carlson CR. Prevalence and impact of post-traumatic stress disorder symptoms in patients with masticatory muscle or temporomandibular joint pain: differences and similarities. J Orofac Pain. 2007; 21 (2): 106-19.
19. Woda A. Psychologic versus somatic? Is it a pertinent alternative? J Orofac Pain. 2007; 21 (2): 85-6.
20. Fries E, Hesse J, Hellhammer J, Hellhammer DH. A new view on hipocortisolism. Psychoneuroendocrinology. 2005 Nov; 30 (10): 1010-6.
21. Suvinen T, Nyström M, Evälahti M, Kleemola-Kujala E, Waltimo A, Könönen M. An 8-year follow-up study of temporomandibular disorder and psychosomatic symptoms from adolescence to young adulthood. J Orofac Pain. 2004; 18 (2): 126-30.
22. Glaros AG, Williams K, Lausten L. The role of parafunctions, emotions and stress in predicting facial pain. J Am Dent Assoc. 2005; 136: 451-8.
23. Suvinen TI, Alhberg J, Rantala M, Nissinen M, Lindholm H, Könönen M et al. Perceived stress, pain and work performance among non-patient working personnel with clinical signs of temporomandibular or neck pain. J Oral Rehabil. 2004; 31: 733-7.
24. Huang GH, LeResche L, Critchlow CW, Martin MD, Drangsholt MT. Risk factors for diagnostic subgroups of Painful Temporomandibular Disorders. J Dent Res. 2002; 81 (4): 284-8.
25. Manfredini D, Bandettini di Poggio A, Romagnoli M, Dell´Osso L. Mood spectrum in patients with different painful temporomandibular disorders. J Craniomandibular Pract. 2004; 22 (3): 234-40.
26. Ferrando M, Andreu Y, Galdón MJ, Durá E, Poveda R, Bagán JV. Psychological variables and temporomandibular disorders: Distress, coping, and personality. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2004; 98: 153-60.
27. Reibmann DR, John MT, Wassell RW, Hinz A. Psychosocial profiles of diagnostic subgroups of temporomandibular disorder patients. Eur J Oral Sci. 2008; 116: 237-244.
28. García-Fajardo Palacios C. Clasificación del dolor orofacial. En: García-Fajardo Palacios C, editor. Dolor odonto estomatológico. 1.ª ed. Madrid, Ripano, S.A., 2007, 5-9.
29. Hidalgo Tellón J, Plaza C, García-Fajardo Palacios C. Trastornos del sueño. En: García-Fajardo Palacios C, editor. Dolor odonto estomatológico. 1.ª ed. Madrid, Ripano, S.A.,2007, pp.177-82.
30. Selaimen CM, Jeronymo JC, Brilhante DP, Grossi ML. Sleep and depression as risk indicators for temporomandibular disorders in a cross-cultural perspective: a case-control study. Int J Prosthodont. 2006 Mar-Apr; 19 (2): 154-61.
31. Takemura T, Takahashi T, Fukuda M, Ohnuki T, Asunuma T, Masuda Y. A psychological study on patients with masticatory muscle disorder and sleep bruxism. J Craniomandibular Pract. 2006; 24 (3): 191-5.
32. Van Selms MKA, Lobbezoo F, Wicks DJ, Hamburger HL. Craniomandibular pain, oral parafunctions, and psychological stress in a longitudinal case study. J Oral Rehabil. 2004; 31: 738-45.
33. Plaza C, García-Fajardo Palacios C. Bruxismo y disfunción craneomandibular. En García-Fajardo Palacios C., editor. Dolor odonto estomatológico. 1.ª ed. Madrid, Ripano, S.A., 2007, pp. 129-37.
34. Van Selms MKA, Lobbezoo F, Visscher CM, Naeije M. Myofascial temporomandibular disorder pain, parafunctions and psychological stress. J Oral Rehabil. 2008; 35: 45-52.
35. Ibrahim ZG, Strempel J, Tschernitschek H. The effects of seasonal changes on temporomandibular disorders. J Craniomandibular Pract. 2005; 23 (1): 67-73.
36. Ahlberg J, Nikkila H, Kononen M, Partinen M, Lindholm H, Sarna S et al. Associations of perceived pain and painless TMD-related symptoms with alexithymia and depressive mood in media personnel with or without irregular shift work. Acta Odontol Scand. 2004 Jun; 62 (3): 119-23.
37. Bonjardim LR, Gaviao MD, Pereira LJ, Castelo PM. Anxiety and depression in adolescents and their relationship with signs and symptoms of temporomandibular disorders. Int J Prosthodont. 2005 Jul-Aug; 18 (4): 347-52.
38. Mishra KD, Gatchel RJ, Gardea MA. The relative efficacy of three cognitive-behavioral treatment approaches to temporomandibular disorders. J Behav Med. 2000, 23: 293-309.
39. Gardea MA, Gatchel RJ, Mishra KD. Long-term efficacy of biobehavioral treatment of temporomandibular disorders. J Behav Med. 2001; 24: 341-59.
40. Steenks MH. The gap between dental education and clinical treatment in temporomandibular disorders and orofacial pain. J Oral Rehabil. 2007; 34: 475-7.
41. Plasschaert AJM, Holbrook WP, Delap E, Martínez C, Walmsley AD. Profile and competences for the European dentist. Eur J Dent Educ. 2005; 9: 98-107.




