La elección de un tratamiento ferulizado con prótesis fija, depende de varios factores como el estado periodontal de los pilares, el tipo de tratamiento restaurador (prótesis mixta, puentes en extensión…), localización y morfología de la brecha, etc.
Prof. Jaime del Río Highsmith** * Master Prótesis Bucofacial UCM. ** Catedrático del Departamento Prótesis Bucofacial UCM Madrid
Abstract
The election a splint treatment with a fixed partial denture depends on several factors: Periodontal satatus of the abutments, restorative treatment, morfology and location of the edentolous space.
The main goal of this study, based on the clinical experience and bibliography research, is to facilitate a performance protocol that could be used to establish some standard steps to make a fixed partial denture.
Palabras clave
Prótesis fija, ferulización, soporte periodontal reducido, prótesis telescópica, atache intracoronal-extracoronal.
 |
Key words
Fixed partial denture, Reduced periodontal support, Telescopic prostheses, Intracoronal-Extracoronal attachment
Introducción
Este trabajo tiene como principal objetivo, basándose en la experiencia clínica y en la revisión bibliográfica realizada, aportar unas pautas de actuación protocolizada, de manera que puedan ser de utilidad en la toma de decisiones en prótesis fija.
Hoy día, cuando hablamos de ferulización es frecuente que lo relacionemos con un paciente periodontal, pero no todos los pacientes periodontales son susceptibles de ferulización. Existen situaciones clínicas donde la ferulización es una cuestión a considerar a la hora de planificar el tratamiento:
— Enfermedad periodontal.
— Prótesis mixta.
— Arcada dental corta (puentes en extensión).
— Brechas edéntulas largas.
— Tramos curvos de una brecha.
— Pilares cortos y con poca retención.
En 1926, Ante (1) afirmó que era imprudente realizar una prótesis parcial fija cuando el área de la superficie radicular de los pilares fuese menor que el área de la superficie radicular de los dientes que van a ser reemplazados. Esto fue adoptado y reforzado por otros como “Ley de Ante”.
Tradicionalmente, la Ley de Ante había sido una guía clínica para determinar el número de pilares que introducimos en la construcción de un tratamiento con prótesis fija convencional. La Ley de Ante se considera una referencia, pero no es último criterio para determinar el número de pilares.
En 1957, Ewing (2) añadió a lo descrito por Ante en 1926, unos requerimientos clínicos necesarios para todas las restauraciones:
• Soporte periodontal sano.
• Morfología radicular satisfactoria (anclaje).
• Relación favorable entre arcadas (carga vertical).
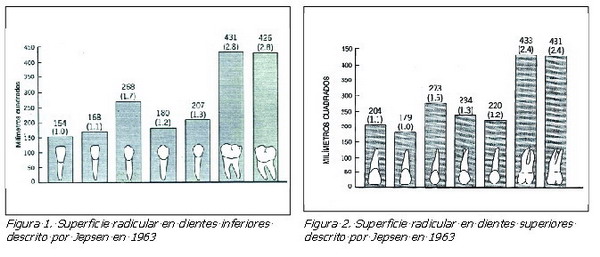
En 1963, Jepsen (3) registró las áreas radiculares de todos los dientes (Figuras 1 y 2). Estos valores nos pueden guiar para seleccionar el número de pilares necesarios para la realización de una prótesis parcial fija, teniendo en cuenta que el valor de la suma de los pilares debe ser igual o mayor al de los pónticos.
Pero se ha visto que no es tan sencillo determinar la superficie periodontal de los potenciales pilares cuando tenemos una pérdida del soporte periodontal. El clínico, además de las radiografías convencionales, el sondaje periodontal y el grado de movilidad, deberá de ayudarse de los métodos descritos por Jepsen (3) en 1963 y Bjorn (4) en 1969 para poder determinar numéricamente la superficie periodontal de los pilares.
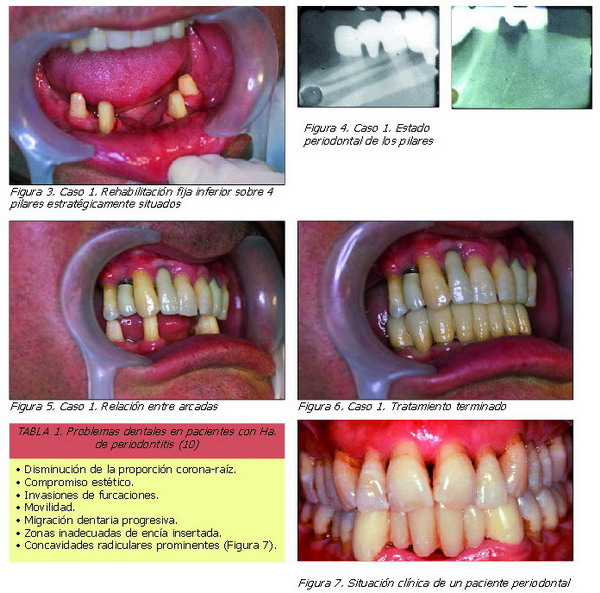 |
En contra de la Ley de Ante, Nyman et al. (5-9), en varios estudios longitudinales publicados entre 1977 y 1982, demostraron que dientes con un soporte periodontal menor del que generalmente es aceptado como adecuado, pueden ser usados como pilares de PPF. En estos estudios sólo el 8 por ciento cumplían la Ley de Ante. En el 57 por ciento de los puentes, el área de ligamento periodontal de los pilares era menor del 50 por ciento de la superficie del ligamento del diente a remplazar. Nyman et al. no encontraron fracasos en un periodo de 11 años y esto lo consiguieron manteniendo la salud periodontal, un buen diseño de la prótesis y la eliminación del exceso de cargas oclusales (Figuras 3-6).
En el pasado, se había sistematizado la ferulización de rehabilitaciones protésicas, porque se pensaba que podría prevenir la fractura de dientes sanos y la detención de la pérdida ósea de los dientes comprometidos. Pero se ha visto que resulta ser un tratamiento complicado, costoso, difícil de limpiar para el paciente y el fracaso de unos de los retenedores podría comprometer la totalidad de la prótesis. Por lo tanto, debido a las numerosas desventajas, cuando no esté absolutamente seguro, no ferulice. La hipermovilidad no necesariamente es una indicación para la ferulización, ya que la movilidad en ocasiones se reduce con un tratamiento periodontal y/o un ajuste oclusal. La ferulización no evitará o prevendrá la periodontitis, al contrario, puede aumentar la posibilidad de una enfermedad inflamatoria. Un diente cuestionable nunca deberá ser ferulizado a un diente sano, intentando reforzar el diente debilitado. Con frecuencia, el resultado es un deterioro periodontal acelerado en ambos dientes.
Situaciones clínicas susceptibles de ferulización
Dientes con un soporte periodontal reducido
Durante la planificación de la colocación de un puente fijo convencional donde los pilares tienen un soporte periodontal reducido deberemos valorar el número de pilares necesarios.
Para la selección de pilares, ya comentamos anteriormente que la Ley de Ante sólo nos servía como una guía; y por ello, necesitamos la ayuda de otras pruebas complementarias (radiografías, sondaje…). En los casos con un soporte periodontal reducido, se hace un poco más complicado (Tabla 1).
Previamente a un tratamiento con prótesis fija deberemos estabilizar la enfermedad periodontal y, en muchas ocasiones, realizar un ajuste oclusal para conseguir eliminar algún trauma oclusal que acentúe la pérdida ósea puntual, y como consecuencia, la movilidad de la pieza (10-16).
Lindhe describió cinco situaciones clínicas de pacientes periodontales:
— Situación I: incremento de la movilidad de un diente sin aumento de la anchura del ligamento periodontal y con una altura normal del hueso alveolar.
— Situación II: incremento de la movilidad de un diente con aumento de la anchura del ligamento periodontal y una altura reducida del hueso alveolar.
— Situación III: incremento de la movilidad de un diente sin aumento de la anchura normal del ligamento periodontal y una altura reducida del hueso alveolar.
— Situación IV: movilidad progresiva (en aumento) de un diente (o dientes) como resultado de un incremento de la anchura del ligamento periodontal y una reducción de la altura del hueso alveolar.
— Situación V: movilidad aumentada del puente a pesar de la ferulización.
Los criterios de Lindhe para la ferulización son las situaciones IV y V, sin embargo lo contraindica en Gingivitis, Periodontitis temprana o moderada (Situación I y II) y Periodontitis avanzada (Situación III).
En estos casos, la ferulización busca controlar la movilidad irreversible a través de la estabilización mecánica. La extensión de la ferulización se debe determinar durante la fase de provisionales, antes de la preparación definitiva. Durante la reevaluación, de la ferulización provisional, si observamos pérdida de la estabilidad, incorporaremos un pilar más y comprobaremos la oclusión para eliminar cualquier trauma. En ausencia de signos de inestabilidad, segmentaremos la ferulización provisional y observaremos cada segmento de forma individual. Deberemos de incorporar en cada tramo el menor número de pilares posible para evitar complicaciones derivadas de la ferulización. Una vez determinado el número de pilares que incorporaremos en cada tramo, deberemos seleccionar el tipo de preparación.
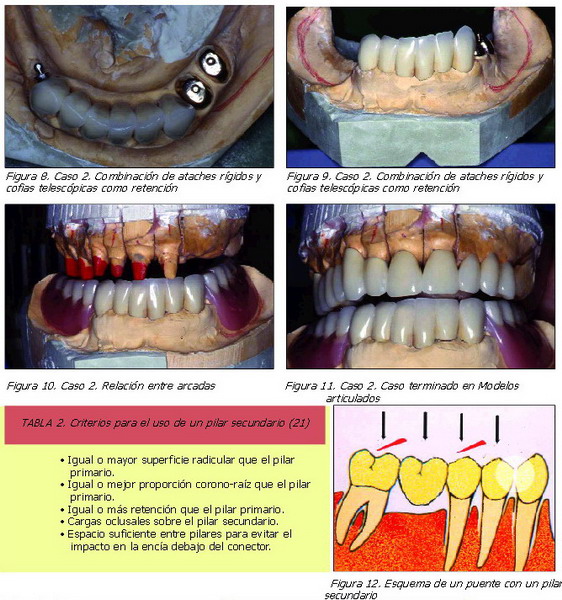
Algunos clínicos (17-20), en los casos con un soporte periodontal reducido prefieren el uso de coronas telescópicas. Este tipo de restauración consiste en una cofia primaria, cementada permanentemente al diente, y una corona secundaria, telescópica incluida en la prótesis (Figuras 8-11). Las coronas telescópicas, han sido utilizadas principalmente en prótesis removible para unir una prótesis a la dentición remanente. La prótesis telescópica funcionalmente actúa igual que una prótesis parcial fija convencional y se considera más efectiva por la posibilidad para reemplazar un diente y la gran facilidad de adaptación para el paciente, siendo la parte removible la que actúa de férula.
Este tipo de prótesis sólo se indica en los casos de soporte periodontal reducido donde tengamos múltiples pilares distribuidos bilateralmente en una posición estratégica formando un polígono de sustentación.
Dientes con un soporte periodontal normal
Brechas largas
Los pónticos más largos (reposición de dos piezas) van a producir una mayor fuerza de torque sobre la prótesis parcial fija. Para disminuir el grado de flexión producido por los pónticos largos y/o delgados, deberemos de seleccionar diseños de pónticos que cuenten con una mayor dimensión oclusogingival y aleaciones del tipo Cr-Ni o Co-Cr que cuentan con una mayor resistencia a la flexión (21-23). En estos casos también podremos emplear pilares dobles para disminuir el grado de flexión (Tabla 2) y (Figura 12).
Tramos curvos
La curvatura del arco tiene un efecto de torque sobre las fuerzas que se producen en una prótesis parcial fija. Cuando los pónticos quedan por fuera de la línea del eje entre pilares, estos actúan como un brazo de palanca (21). Es un problema habitual al sustituir los cuatro incisivos superiores y para contrarrestar este brazo de palanca con mayor efectividad, aumentaremos la retención, empleando pilares dobles, en la dirección opuesta al brazo de palanca (Tabla 2).
 |
Prótesis mixta
La prótesis mixta es un campo complejo y extenso, en este trabajo nos centraremos exclusivamente en determinar en qué casos deberemos de ferulizar la parte fija, como lo haremos y el tipo de atache que usaremos en cada caso.
La biomecánica va a ser un factor muy importante a tener en cuenta en cualquier tratamiento con prótesis mixta (24-31). Existen varios factores biomecánicos a considerar en este tipo de tratamientos:
A) Atache rígido o resilentes.
B) Número de pilares ferulizados.
C) Otros factores.
A) Ataches rígidos o resilentes:
En 1975, Cecconi et al. (25), llevaron a cabo un ensayo de dos tipos de ataches extracoronarios en su versión activada (resilente) y desactivada (rígido); se concluyó que la rigidez era una propiedad deseable en cualquier prótesis parcial removible.
En 1978, White et al. (26) estudiaron un sistema de ataches extracoronario en sus versiones activado, semiactivado y desactivado, y observaron que los ataches activados (rígido) minimizaban las fuerzas de torque sobre los dientes pilares.
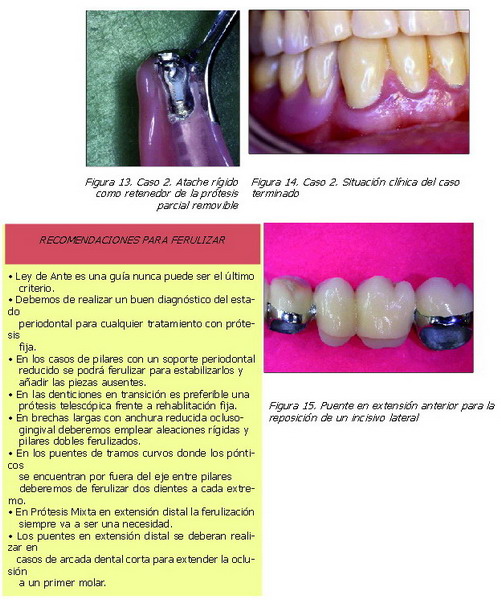
“De aquí se deduce que al ferulizar pilares para un tratamiento con prótesis mixta es aconsejable el uso de ataches rígidos” (Figura 13).
B) Número de pilares ferulizados:
En 1978, White et al. (26) estudiaron la distribución de las tensiones sobre un pilar distal cuando este era único y cuando se ferulizaba; y observaron que los mayores niveles de tensión en el pilar distal se producían cuando se ferulizaba el diente mesial (dos dientes).
En 1981, Kratochvil et al. (27) utilizaron tres tipos de ataches (extracoronario resilente, intracoronario resilente e intracoronario rígido) para el estudio de la distribución de las tensiones en el diente pilar cuando este era único y al ferulizarse a uno mesial. Los resultados mostraron, contrariamente a los datos de White, que siempre que se ferulizaban dos pilares, el estrés se distribuía más uniformemente entre ellos y sobre la región edéntula posterior.
En 1990, Altay et al. (28) usaron la quinesiografía para valorar los movimientos del diente pilar (cuando este era único o cuando se ferulizaba a un pilar mesial) al aplicar cargas unilaterales o bilaterales sobre la región edéntula posterior. Se observó que la ferulización de dos pilares implicaba una disminución en los movimientos mesiodistales y vestibulolinguales.
En 1993, Berg y Caputo (30, 31) afirmaron que los anclajes extracoronarios rígidos en los que se ferulizaron al menos dos pilares se consigue una disminución en los niveles de tensión.
En 1996, Charkawi et al. (29) realizaron un estudio in vitro, con el que pretendían determinar el número de dientes que se debe ferulizar cuando se usa un anclaje extracoronario rígido en una extensión distal. Se observó una disminución significativa de las tensiones cuando se ferulizaban dos pilares respecto al uso de un único diente pilar. Con el incremento de un tercer pilar en la ferulización no se observó una reducción significativa de los niveles de tensión.
“De aquí se deduce que la ferulización de dos dientes es suficiente cuando realizamos un tratamiento con prótesis mixta. Si el pilar secundario cumple los criterios clínicos necesarios.”
C) Otros factores
McGivney y Castleberry consideran que otro factor a tener en cuenta debe ser, si se trata de un caso superior o inferior, debido al soporte adicional que ofrece el conector mayor sobre el paladar en los casos superiores.
El objetivo es siempre aportar el máximo soporte osteo-mucoso.
 |
Puentes fijos en extensión
Los puentes en extensión son una alternativa terapéutica a los implantes y a las prótesis parciales removibles (32-45).
A lo largo de los años, esta alternativa terapéutica ha sido contemplada, pero hoy día, muchos clínicos no la recomiendan como opción terapéutica teniendo otras más predecibles como los implantes.
Haciendo una revisión bibliográfica de los estudios más significativos publicados en los últimos 20 años sobre los puentes en extensión, hemos obtenido las siguientes conclusiones:
— Entre 1984-86, Laurell y Lundgren (32-38) publican varios estudios donde demuestran que una alternativa terapéutica en casos con un soporte reducido y desdentados uni o bilateral donde hay que reponer uno o dos pilares posteriores, puede ser la ferulización de toda la arcada.
— En 1991, Wylie y Caputo (39); en 1992, Awadalla (40); en 1996, Yang et al. (41) y en 2004, Romeed et al. (42), defendían la ferulización de sólo dos pilares periodontalmente sanos para realizar un puente en extensión.
La literatura no identifica claramente las soluciones para mejorar el pronóstico de los puentes en extensión, pero hace hincapié en la necesidad de analizar la biología individual y las condiciones biomecánicas de cada paciente. El pronóstico mejoraría si:
1. Los dientes pilar poseen raíces largas y un soporte óseo aceptable.
2. Las preparaciones dentarias de los pilares tienen una longitud adecuada y paredes paralelas.
3. Utilizamos dientes vitales como pilares.
4. El número de pilares es mayor al de los pónticos.
5. Los retenedores son bilaterales y los pónticos unilaterales.
6. Conseguimos una oclusión equilibrada.
7. Realizamos coronas completas.
8. El conector del pilar distal al póntico es más fuerte.
9. El paciente tiene buena higiene.
10. Las aleaciones empleadas son rígidas.
11. El cemento tiene una alta resistencia a la tensión.
Indicaciones
• En el sector anterior donde las cargas sobre los pónticos serán menores (Figura 15).
• En el sector posterior, evitarlos ya que podrían sobrecargar los dientes pilares. Cuando fuera imprescindible su utilización se recomienda el uso de dos pilares y una oclusión leve en el póntico.
Hoy día, esta alternativa terapéutica, en un sector posterior, sólo se consideraría en los pacientes que presenten una arcada dental corta y que los implantes y prótesis removible, estén contraindicados; para extender hasta un primer molar ferulizando premolares.
Bibliografía
1. Ante I. H. The fundamental principles of abutments. Mich. State Soc. Bull. 1926; 8: 14-23.
2. Ewing J. E. Reevaluation of the cantilever principle. J. Prosthet. Dent. 1957; 7: 78-92.
3. Jepsen A. Root surface measurement and a method for x-ray determination of root surface area. Acta Odont Scand. 1963; 21: 35-46.
4. Bjorn H., Halling A., Thyberg H. Radiographic assessment of marginal bone loss. Odontol. Revy. 1969; 20: 165-79.
5. Nyman S., Lindhe J., Lundgren D. The role of occlusion for the stability of fixed bridges in patients with reduced periodontal tissue support. J. Clin. Periodontol. 1975; 2: 53-66.
6. Nyman S., Lindhe J. Prosthetic rehabilitation of patients with advanced periodontal disease. J. Clin. Periodontol. 1976; 3: 135-47.
7. Lindhe J., Nyman S. The role of occlusion in periodontal disease and the biologic rational for splinting in treatment of periodontitis. Oral. Sci. Rev. 1977; 10: 11-43.
8. Nyman S., Lindhe J. A longitudinal study of combined peridontal and prosthetic treatment of patients with advanced periodontal disease. J. Periodontol. 1979; 50: 163-9.
9. Nyman S., Ericsson I. The capability of reduced periodontal tissues to supported fixed bridgework. J. Clin. Periodontol. 1982; 9: 409-14.
10. Newell D. H., Morgano S. T., Baima R. F. Prostodoncia fija en denticiones comprometidas periodontalmente. Tylman´s teoría y práctica en prostodoncia fija. Cap. 4, pp. 71- ?
11. Hochman N., Yaffe A., Ehrlich J. Splinting. Aretrospective 17-year follow-up study.. J. Prosthet Dent. 1992; 67: 600-602.
12. Palmqvist S., Söderfeldt B., Dr Med Sc. Multivariate analyses of factors influencing the longevity of fixed partial dentures, retainers and abutments.. J. Prosthet Dent. 1994; 71: 245-250.
13. Sarment D. P. El protocolo de las prótesis periodontales cumple las demandas estéticas y funcionales: un caso clínico. Quintessence (ed. esp. ) 2003; 16: 423-429.
14. Sewón LA, Ampula L., Vallittu PK. Rehabilitation of periodontal patient with rapidly progressing marginal alveolar bone loss: 1-year follow-up. J. Clin. Periodontol. 2000; 27: 615-619.
15. Yuodelis R. A., R. Faucher. Long-term Stabilization. Cap. 30 pp. 666-705.
16. Lundgren D. Prosthetic reconstruction of dentitions seriously compromised by periodonta disease. J. Clin Periodontl. 1991; 18: 390-395.
17. Langer Y., Langer A. Tooth-supported telescopic prostheses in compromised dentitions: A clinical report. J. Prosthet Dent 2000; 84: 129-132.
18. Langer A. Telescope retainers for removible partial dentares. J. Prosthet. Dent. 1981; 45: 37-43.
19. Langer A. Telescope retainers and their clinical application. J. Prosthet. Dent. 1980; 44: 516-22.
20. Hou G. L., Tsai C. C., Weisgold A. S. Periodontal and prosthetic therapy in severely advanced periodontitis by use of the crown sleeve coping telescope denture. A longitudinal case report. Aust. Dent. J. 1997; 42: 169-74.
21. Shillimburg H. T., Hobo S. Diagnostico y Plan de Tratamiento. Fundamentos de Prostodoncia Fija. Cap. 1, pp. 13-45.
22. Lee H. E., Wang C. H., Chang G. L., Chen T. Y. Stress analysis of four-unit fixed bridges on abutment teeth with reduced periodontal support. J. Oral Rehabilitation 1995; 22: 705-710.
23. Yang H. S., Lang L. A., Felton D. A. Finite element stress analysis on the effect of splinting in fixed partial dentures. J. Prosthet Dent. 1999; 721-727.
24. Cañedo P. Revisión de los estudios biomecánicos in vitro y longitudinales, aplicados a la utilización de elementos de unión en prótesis combinada a un extremo libre distal. Quintessence (ed. esp. ) 2004; 17: 216-224.
25. Cecconi B. T., Kaiser G., Rahe A. Stressbreakers and the removable partial denture. J. Prosthet. Dent. 1975; 34: 145-51.
26. White J. T. Visualization of stress and strain related to removable partial denture abutments. J. Prosthet. Dent. 1978; 40: 143-51.
27. Kratochvil F. J., Thompson W. D., Caputo A. A. Photoelastic analysis of stress patterns on teeth and bone with attachment retainers for removable partial dentures. J. Prosthet. Dent. 1981; 46: 21-8.
28. Altay O. T., Tsolka P., Preiskel H. W. Abutment teeth with extracoronal attachments: the effects of splinting on abutment tooth movement. Int J. Prosthodont. 1990; 3: 441-8.
29. Charkawi H. G., Wakad M. T. Effect of splinting on load distribution of extracoronal attachment with distal extension prosthesis in vitro. J. Prosthet. Dent. 1996; 76: 315-20.
30. Berg T., Caputo A. A.. Maxillary distal-extension removable partial denture abutments with reduced periodontal support. J. Prosthet Dent. 1993; 70: 245-250.
31. Berg T., CaputoA. A. Load transfer by a maxillary distal-extension removable partial denture with cap and ring extracoronal attachments. J. Prosthet Dent. 1992; 68: 784-789.
32. Laurell L., Lundgren D. Periodontal ligament areas and occlusal forces in dentitions restored with cross-arch unilateral posterior two-unit cantilever bridges. J. Clin Periodontal 1986; 13: 33-38.
33. Laurell L., Lundgren D. A standardized programme for studying the occlusal force pattern during chewing and biting in prosthetically restored dentitions. J. Oral Rehabilitation. 1984; 11: 39-44.
34. Laurell L., Lundgren D. Periodontal ligament areas and occlusal forces in dentitions restored with cross-arch bilateral end abutment bridges. J. Clin. Periodontol in press 1985.
35. Lundgren D., Laurell L. Occlusal forces in prosthetically restored dentitions: a methodological study. J. Oral Rehabilitation. 1984; 11: 29-37.
36. Lundgren D., Laurell L. Occlusal force pattern during chewing and biting in dentitions restored with fixed bridges of cross-arch extension. I. Bilateral and abutments. J. Oral Rehabilitation. 1986; 13: 57-71.
37. Lundgren D., Laurell L. Occlusal force pattern during chewing and biting in dentitions restored with fixed bridges of cross-arch extension. II. Unilateral posterior two-unit cantilevers. J. Oral Rehabilitation 1986; 13: 191-203.
38. Laurell L., Lundgren D., Falk H., Hugoson A. Long-term prognosis of extensive polyunit cantilevered fixed partial dentures. J. Prosthet Dent. 1991; 66: 545-52.
39. Wylie R. S., Caputo A. A. Fixed cantilever splints on teeth with normal and reduced periodontal support. J. Prosthet Dent. 1991; 66: 737-42.
40. Awadalla H. A., Azarbal M., Ismail Y. H., El-Ibiari W. Three-dimensional finite element stress analysis of a cantilever fixed partial denture. J. Prosthet. Dent. 1992; 68: 243-248.
41. Yang H. S., Chung H. J., Park Y. J. Stress analysis of a cantilever fixed partial denture with normal and reduced bone support. J. Prosthet Dent 1996, 76: 424-430.
42. Romeed S. A., Fok S. L., Wilson N. H. F.. The Mechanical Behaviour of Cantilever Fixed Partial Dentures in Shortened Dental Arch Therapy: A 2-D Fnite Element Analysis. Eur. J. Prosthodont. Rest. Dent. 2004; 22: 21-27.
43. Dalen A., Feilzer A. J., Kleverlaan C. J. Revisión bibliográfica de dos piezas en extensión. Rev. Int. Protes. Estom. 2005; 7: 28-31.
44. Lewinstein I., Ganor Y., Pilo R. Abutment positioning in a cantilevered shortened dental arch: A clinical report and static analysis. J. Prosthet Dent. 2003; 89: 227-231.
45. Wang C. H., Lee H. E., Wang C. C., Chang H. P. Methods to improve a periodontally involved terminal abutment of a cantilever fixed partial denture – a finite element stress analysis. J. Oral Rehabilt. 1998, 25: 253-257.