Dr. Alfonso García Pérez
Licenciado en Odontología (Facultad de Odontologia de la Universidad Europea de Madrid UEM-CEES).
- Master en Implantología y Rehabilitación Oral (European School of Oral Rehabilitation Implantology and Biomaterials Madrid-París).
- Director Clínica Noxadent.
Centro i2 Implantología
Madrid
Dr. Luis Cuadrado de Vicente
Médico Estomatólogo
Cirujano Plástico
Centro i2 Implantología
Madrid
Aunque la apariencia clínica de los tejidos blandos periimplantarios es similar a los periodontales a nivel histológico existen algunas diferencias claves. Debido a estas diferencias la tendencia actual es la de considerar “mucosa periimplantaria” a la encía que rodea a los implantes dentales aun siendo queratinizada.
La mucosa periimplantaria forma alrededor del implante el surco periimplantario.
La cara interna del surco periimplantario está revestido por el denominado epitelio del surco que se continúa apicalmente con el epitelio de unión. Por debajo de las células del epitelio de unión se encuentra tejido conectivo y por último el hueso periimplantario. La vertiente externa del surco periimplantario está formado por mucosa oral que puede ser queratinizada (lo más deseable desde nuestra opinión) o no.
 |
| Figura1. Esquema diagramático de los tejidos periimplantarios. |
Epitelio del surco: es un tejido no queratinizado que recubre el interior del surco periimplantario, a igual que en los dientes se produce un fluido crevicular con proteínas del complemento, enzimas e inmunoglobulinas.
Epitelio de unión: se une al implante mediante hemidesmosomas. Se cree que la glucoproteína del hemidesmosoma se une químicamente a la capa de óxido del implante.(peñarr).
Mucosa oral: puede ser queratinizada (rica en fibras colágenas) o no queratinizada (menor proporción de fibras). Este es el objetivo a desarrollar en esta ficha técnica.
Tejido conectivo: es donde más diferencias respecto a los dientes naturales existe. Mientras en un diente natural existen fibras de Sharpey (haces de fibras perpendiculares al diente ancladas al cemento), en implantología dichos haces de fibras conectivas discurren paralelas a la superficie del implante y se insertan en el hueso periimplantario formando una especie de manguito fibroso periimplantario que le confiere consistencia y tonicidad al tejido blando. Algunos estudios recientes han mostrado que los implantes que están rodeados de una dimensión volumétrica adecuada de mucosa queratinizada (m.q.) y variando mecánicamente la superficie del implante (microcanales en el cuello del implante) muestran, sin embargo, fibras de tejido conectivo que se orientan perpendicularmente al implante. Además tiene una proporción mayor de fibras colágenas que su homólogo en el periodonto (diente) y menor presencia de fibroblastos y de vasos sanguíneos. La unión entre la capa de óxido de titanio del implante y el tejido conectivo se mantiene por la actividad celular fibroblástica y, si resulta dañada, se repara por el mismo mecanismo.
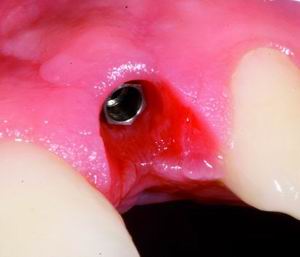 |
| Figura 2. Aspecto clínico de unos correctos tejidos periimplantarios en presencia de mucosa queratinizada (m.q.). |
Hueso periimplantario: en un principio Schroeder y colaboradores en 1976 definieron la unión del hueso al implante como una anquilosis funcional. Luego llegará Branemark con el concepto de osteointegración aún vigente definiéndolo como una conexión estructural y funcional entre el hueso vivo y la superficie del implante que soporta una carga.
Las consecuencias clínicas de dichas diferencias histológicas entre la encía dental y la mucosa periimplantaria son las siguientes:
1. La mucosa periimplantaria forma un sellado mecánicamente menos sólido que en el diente al tener sólo fibras paralelas.
2. Al sondar en el surco periimplantario, la sonda deseplaza lateralmente al epitelio de unión y penetra en el conectivo quedando el extremo de la sonda más próxima a la cresta ósea indicando valores superiores que al sondar un diente.
3. El sangrado gingival al sondar en un diente indica que se ha llegado con la sonda al conjuntivo debido a la inflamación, sin embargo en un implante en condiciones siempre llegará la sonda al conectivo debido a la configuración de sus fibras siendo posible el sangrado en ausencia de patología inflamatoria.
Respecto a la presencia o ausencia de una banda de encía insertada (mucosa oral periimplantaria queratinizada) alrededor de los implantes hay muchos estudios contradictorios.
Los que su ausencia no la consideran una amenaza defienden que manteniendo una correcta higiene no tiene por qué ser un factor negativo.
Otra mayoría, en la que nos identificamos, defienden la presencia de encía insertada con los siguientes argumentos:
— Impide movimientos de los tejidos blandos a nivel del surco periimplantario que facilitarían su invasión bacteriana.
— En presencia de placa bacteriana responde con menor inflamación que la mucosa oral periimplantaria no queratinizada.
— Previene la aparición de recesiones gingivales.
— Permite una correcta higiene ya que resistirá mejor el trauma producido por el cepillado.
— Su ausencia puede producir disconfor al paciente al ser más sensible la mucosa no queratinizada por tener más terminaciones nerviosas respecto a la queratinizada.
— Es necesaria para poder conseguir una estética gingival adecuada.
Una vez discutida la importancia de tener una correcta mucosa queratinizada o no, veremos en esta ficha técnica distintas situaciones clínicas en las que está implicada.
Implantes de dos fases o sumergidos
1ª Fase, de Colocación o 1ª Cirugía
En esta fase quirúrgica al aspecto que debemos prestar mayor atención es a la colocación tridimensional del implante con el fin de facilitarnos en un futuro, durante la 2.ª fase, la obtención de una estética correcta y poder obtener una correcta banda de mucosa queratinizada (m.q.). Algunos de estos aspectos a tener en cuenta son:
— Si decidimos realizar una técnica sumergida es importante que el implante quede junto a su tornillo de cierre a ras del hueso alveolar con el fin de que no sobresalga y posteriormente se exponga de una manera prematura por una zona inadecuada. Para minimizar este riesgo deberemos intentar suturar sin tensión y con puntos largos, es decir, no pasando la aguja muy cerca de los bordes de los colgajos sino alejándolos. Si esto ocurriese corremos el riesgo de que emerja por mucosa oral no queratinizada y si quisiéramos conseguir una correcta banda de m.q. alrededor deberíamos recurrir más tarde a técnicas mucogingivales más complejas como injertos libres del paladar.
— En caso de ser el paciente portador de prótesis provisionales prestar mucha atención a que no se ejerzan puntos de presión sobre la zona quirúrgica. Debemos aliviar correctamente las prótesis y rebasar las zonas oportunas con rebases blandos o con acondicionadores de tejidos. Si no fuera así, además de perforar el implante la mucosa por un sitio no elegido por nosotros, pondríamos en peligro la supervivencia del implante. Respecto a la incisión a realizar en esta 1.ª fase, el realizarla sobre m.q. tiene algunas ventajas a nuestra opinión.
— Al ser un tejido más fibroso le confiere una mayor resistencia al suturarla evitando dehiscencias. En este paso es importante percatarnos que la aguja pase por todo el grosor del colgajo incluyendo el periostio de ambos colgajos, es habitual el introducir la aguja por el grosor del conectivo sin coger el periostio obteniendo una sutura con mayor probabilidad de dehiscencia.- La m.q. tiene menor número de terminaciones nerviosa que la mucosa oral no queratinizada por lo cuál será menos molesta al paciente la sutura cuando se realice sobre m.q.
 |
 |
 |
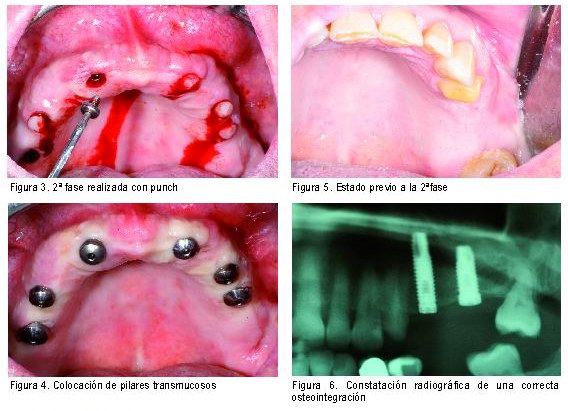
2ªFase, Fase de conexion de pilares o 2ªcirugía.
Los objetivos a conseguir en esta fase son los siguientes:
1. Evaluar la osteointegración del implante.
2. Eliminar el posible crecimiento de hueso y tejidos blandos sobre el tornillo de cierre y sobre la plataforma coronal del implante.
3. Conseguir un asentamiento y sellado perfecto del pilar transepitelial sobre el implante.
4. Realizar, en el caso de que fuera necesario, un remodelado de la cresta ósea.
5. Conseguir mucosa queratinizada alrededor de los pilares.
6. Controlar el tamaño y forma del futuro surco periimplantario.
7. Favorecer la creación de una mucosa queratinizada alrededor de las futuras restauraciones que simulen el festoneado gingival natural y las papilas interdentarias.
8. Crear un entorno que facilite las maniobras higiénicas por parte del paciente, facilitando el mantenimiento en salud a largo plazo.
Durante la 2.ª cirugía es el mejor momento para conseguir una correcta m.q., cuando mayor flexibilidad quirúrgica tenemos.
Prestaremos especial interés a que debemos intentar incluir un 20% más de tejidos necesarios debido a una posterior pérdida de volumen al cicatrizar.
La 2.ª cirugía se puede llevar a cabo mediante dos técnicas quirúrgicas distintas, técnica escisional, en la cuál retiramos tejido, y técnica incisional, en la que consevamos tejidos. Debemos estudiar previamente el caso para decidir una u otra y si haremos alguna otra modificación, es decir, básicamente valorar dos parámetros:
1. Disponibilidad de m.q. en la zona en cuestión.
2. Volumen del que disponemos y del que queremos obtener.
Una vez estudiado el caso pasaremos a realizar la técnica elegida:
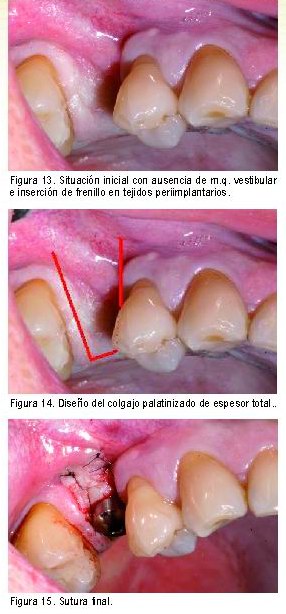 |
a) Modo escisional
Es la técnica de elección cuando tenemos una e.i. abundante, es decir, alrededor de 8 mm o más en inferiores o cuando hay 2 mm de e.i por vestibular en superiores y con un volumen adecuado.
Cuando está indicado este modo obtenemos las siguientes ventajas:
• Rapidez a la hora de realizarla.
• Mínimo trauma quirúrgico para el paciente y por lo tanto comodidad.
• Curación mucho más temprana de los tejidos para poder continuar con impresiones.
El modo escisional lo realizamos de dos maneras distintas:
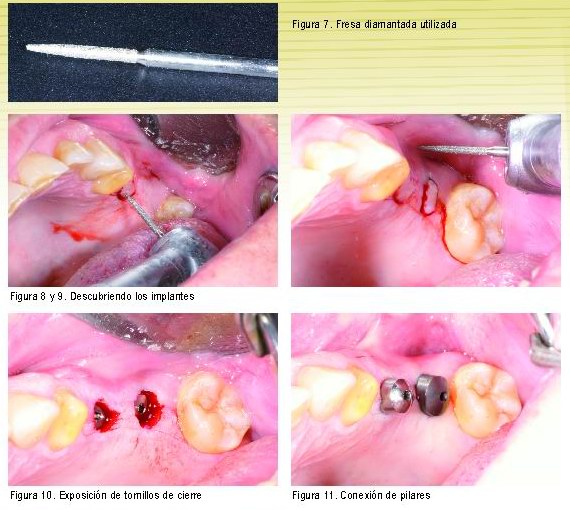
— Con punch, está indicado en los siguientes casos:
• El tornillo de cierre está subgingival.
• No es necesario realizar ostectomía para eliminar
tejido óseo que cubra al implante.
• Sabemos perfectamente la localización del implante.
— Con fresa diamantada en turbina:
• Cuando además de estar subgingival hay que quitar
hueso (ostectomía) porque cubra parcialmente el
tornillo de cierre o para posicionar correctamente
el pilar transepitelial.
• También es necesario tener perfectamente localizado el implante.
b) Modo incisional o a colgajo
Está indicada cuando tenemos poca disponibilidad de m.q. (menos de 8 mm de e.i. en inferiores o cuando al quitar la encía que cubre el tornillo de cierre de una forma excisional quedaran menos de 2 mm de m.q. en superiores). También está indicada cuando el volumen de la encía vestibular es deficiente y si necesitamos realizar cirugía ósea o preprotésica (modificación de inserciones de frenillos o profundización de vestíbulo).
La técnica consiste en realizar una incisión, despegar cuidadosamente el colgajo, quitar hueso si es necesario, cambiar tornillo de cierre por tornillo de cicatrización, y sutura.
La incisión se realizará más lingualizada cuanto más volumen queramos por vestibular. Si aún así no consiguiéramos el volumen deseado podremos realizar en la misma intervención un injerto de conectivo utilizando la técnica que más acostumbrados estemos a hacer (subepitelial del paladar, con técnica de enrollamiento, etc.). En caso de que el defecto fuera mayor además podríamos colocar un biomaterial y membrana reabsorvible suturándolo siempre sin tensión (corte en periostio o aumentar extensión del colgajo). En el caso de necesitar mayor cantidad de m.q., nos gusta realizar un injerto epitelial con un faldón de conectivo (técnica de Langer).
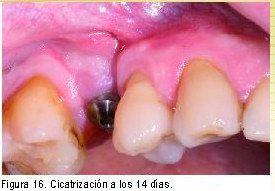 |
Implantes de 1.ª fase o no sumergidos
Al utilizar esta técnica todos los objetivos se deben conseguir en el mismo y único acto quirúrgico. Para lo cual será necesario un estudio muy minucioso de cuáles van a ser nuestras necesidades en cuanto a cantidad y volumen de m.q. que vamos a requerir.
Una vez estudiadas las demandas gingivales del caso, el acto quirúrgico será similar a una 2ª fase anteriormente descrita añadiendo la colocación del implante.
Realizaremos una incisión lingualizada dejando al menos 2 mm de e.i. a ambos lados del implante si el volumen es deficiente, seguiremos las mismas pautas que antes hemos descrito (injertos de conectivo + biomaterial + membrana), teniendo en cuenta las mermas que se producirán. En el caso opuesto, es decir, cuando tenemos un exceso de tejidos blandos, podremos realizar gingivectomías para compensarlo, si fuera este el caso, recomendamos hacerlas festoneadas con el fin de conseguir una mayor adaptación al implante y una anatomía gingival más estética.
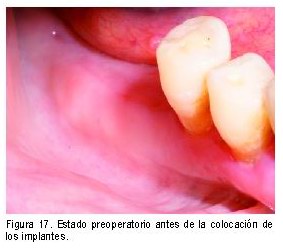 |
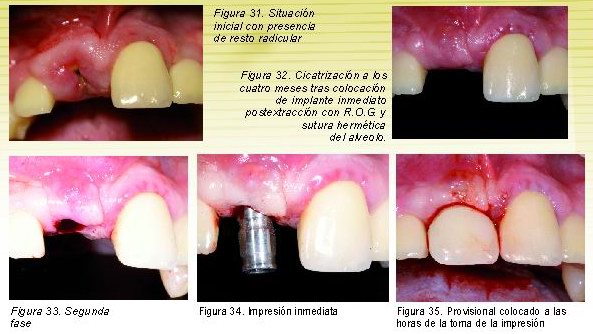
Implantes inmediatos postextracción
En estos casos hemos observado una gran estabilidad de la m.q. en todos los sentidos siendo una de las grandes ventajas de utilizar esta técnica. La inserción inmediata postextracción frena la resorción ósea, permitiendo, además de un grosor, longitud y dirección del implante más óptimos, un mejor soporte de los tejidos blandos periimplantarios.
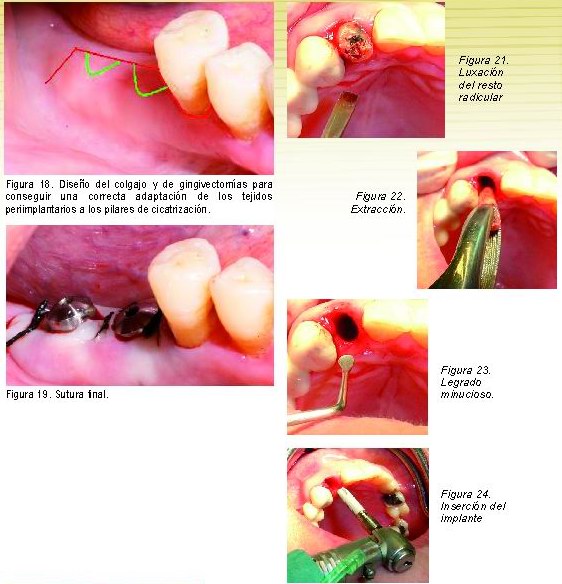
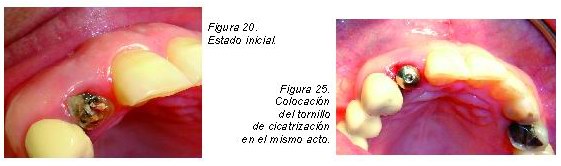
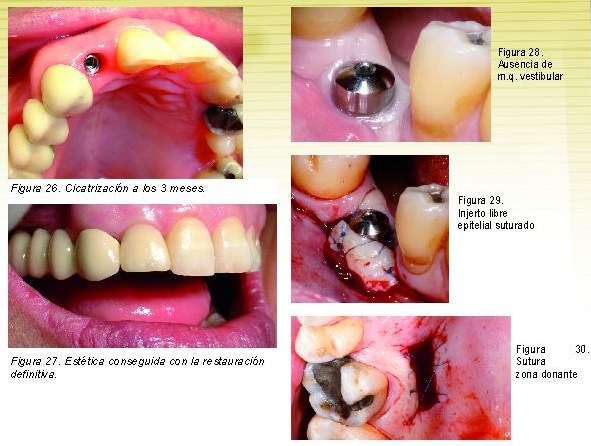
Cirugías de creación de E.I. en implantes debido
a su ausencia
Aunque un implante sin m.q. se puede conservar manteniendo una correcta higiene y así lo demuestran numerosos estudios, la lógica, la experiencia y observación clínica nos indican que la presencia de una correcta banda de m.q. ofrece un mayor resistencia a las injurias y traumatismos que pueden llevar a la pérdida del sellado alrededor de los implantes provocando una vía de invasión y colonización bacteriana del surco periimplantario. Este fenómeno en un primer instante produciría una inflamación periimplantaria, es decir, mucositis, con una posterior pérdida de hueso periimplantario, es decir, periimplantitis, hasta llegar a una pérdida de inserción del implante, es decir, fracaso implantológico.
Así pues, cuando no existe m.q. alrededor del implante deberá ser el clínico quien tome la decisión de si mantener un seguimiento exhaustivo del caso reforzando las técnicas de higiene del paciente y si da problemas (mucositis) realizar un injerto o realizarlo desde un primer momento y evitar posibles futuros problemas.
Las técnicas a realizar para la creación de m.q. serán, según el caso, injertos epiteliales libres o en casos más excepcionales y favorables mediante colgajos desplazados. Habrá de tener en cuenta que la mucosa periimplantaria tiene, respecto al periodonto, una menor vascularización, por lo tanto habrá que tomar más medidas de precaución.
 |
 |
 |
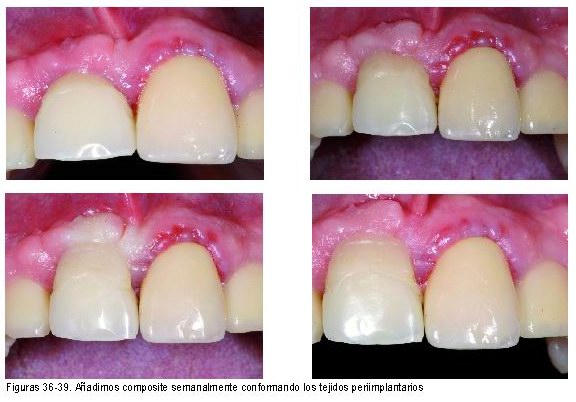
Utilización de provisionales/temporales para obtener la estética final de la M.Q.
Una vez que hemos conseguido una m.q. suficiente podremos perfeccionar su forma modelándola mediante la modificación de los provisionales hasta conseguir la forma deseada.
Esta técnica se realiza utilizando prótesis provisionales acrílicas, siempre con formas ovoides, a los cuales vamos rebajando o añadiendo composite fluido para conseguir la arquitectura gingival deseada. Al aumentar su convexidad se producirá una presión sobre los tejidos blandos dando como resultado una retracción y viceversa.
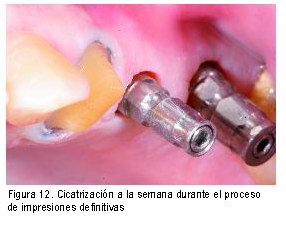
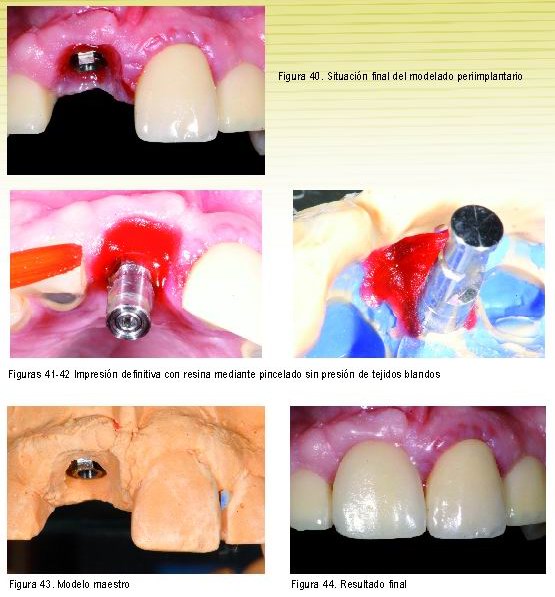
En estos casos en los que la estética es importante la prótesis provisional, mejor dicho temporal, deberá mantenerse durante los primeros 6 meses. Una vez pasado este periodo la mucosa será estable y ya podremos confeccionar la prótesis definitiva. En estas ocasiones la impresión definitiva la obtendremos aplicando una resina auto en el coping de impresión para obtener una reproducción más fiel y sin presión de la mucosa periimplantaria.
En cualquier caso, sin una correcta m.q. no se podrían llevar a cabo estas técnicas ni conseguir los mismos resultados.
 |
 |
Consideraciones sobre la mucosa periimplantaria
en cirugía guiada por ordenadoor
Actualmente se está desarrollando numerosos sistemas de cirugía guiada debido a unas ventajas respecto a las cirugías convencionales de mucho peso como son: una cirugía mínimamente traumática y la posibilidad de confeccionar previamente al acto quirúrgico una prótesis inmediata. Sin embargo si entre nuestros objetivos terapéuticos tuviéramos el obtener m.q. alrededor de todos nuestros implantes deberemos ser mucho más rigurosos a la hora de seleccionar el caso y estudiar también la disponibilidad y volumen de la encía insertada intraoralmente, ya que en cirugía guiada al planificar el caso sobre un T.A.C. dental no se puede estudiar ni tener en cuenta los tejidos blandos. Por otro lado, durante el acto quirúrgico tampoco podremos aplicar las técnicas mucogingivales ni de promoción ósea previamente vistas para optimizar el resultado a nivel gingival.
 |
Conclusiones
Si queremos conseguir un tratamiento implantológico impecable, este deberá tener entre sus objetivos el conseguir una óptima mucosa periimplantaria queratinizada alrededor de las fijaciones.
Las nuevas técnicas y tecnologías implantológicas deberán perfeccionarse para optimizar el resultado a nivel de tejidos blandos periimplantarios.
BIBLIOGRAFÍA CONSULTADA
• Lindhe; Karting; Lang. Periodontología Clínica e Implantología Odontológica. Ed. Panamericana; 2005.
• Peñarrocha Diago M. Implantología Oral.Ed. Ars Medica. 2001.
• SEPA. Manual SEPA de Periodoncia y Terapeútica de Implantes; Ed.Panamericana; 2005.
• Fombellida Cortázar F., Martos Molino F. Cirugía Mucogingival;Ed. Team Work Media España; 2004.
• Machín Muñiz J.A. Machín Cavallé S. Implantes Inmediatos Postextracción;; 2002.
• M. Basallote González; J. L. Gutiérrez Pérez. Segunda cirugía implantológica; Revista SECIB On Line 2006; 2:21-27.
• David P. Mathews. Soft Tissue Management Around Implants in th Esthetic Zone; Internacional Jourrnal of Periodontics and Restorative Dentistry; 20, 2, 2000.
• Fouad Khoury. Soft tissue management in oral implantology: A rewiev of surgical techniques for shaping functional peri-implant soft tissue structure; 31, 7, 2000.
• Artzi Z; Tal H, Moses O, Kozlovsky A. Mucosal considerations for osseointegrated implants; J. Prosthet. Dent. 70, 5, 1993.
• Zigdon H; Machtei EE. The dimensions of queratinized mucosa around implants affect clinical and immunological parameters.; Clin. Oral implants Res. 19, 4, 2008.
• Chung DM, Oh TJ, Shotwell JL, Misch CE. Significance of keratinized mucosa in maintenance of dental implant with different surfaces. J Periodontol. 77, 8, 2006.
• Scou S, Holmstrup P, Lang NP. Plaque-induced marginal tissue reactions of osseaintegrated oral implants: a review of the literature; Clin. Oral Implants Res.; 3, 4, 1992.
• Speelman JA, collaret B. The periodontium as peri-implant tissue; a review; Ned Tijdschr Tandheelkd. 97, 8, 1990.
• Cochran DL, Hermann JS. Biologic width around titanium implants. A histometric analysis of the implanto-gingival junction around unloaded and loaded nonsubmerger implants in the canine mandible. J. Periodontol. 68, 2, 1997.
• Warrer K, Buser D, Lang NP. Plaque-induced periimplantitis in the presence or absence of queratinized mucosa. An experimental study in monkeys. Clin. Oral Implants Res. 6, 3, 1995.
• Weber HP, Cochran DL. The soft tissue response to osseointegrated dental implants. J Prosth. Dent. 79, 1, 1998.
• Myshin HL, Wiens JP. Factors affecting soft tissue around dental implants: a review of the literature. J. Prosth. Dent. 94, 5, 2005.
• Hermann F, Lerner H, Palti A. Factors influencing the preservation of the periimplant marginal bone. Implant Dent. 16, 2, 2007.
• Bengazi F, Wennstrom JL, Lekholm U. Recession of the soft tissue margin at oral implants. A 2-year longitudinal prospective study. Clin Oral Implants Res. 7, 4, 1996.
• Wennstrom JL, Bengazi F, Lekholm U. The influence of the masticatory mucosa on the periimplant soft tissue condition. Clin. Oral Implants Res. 5, 4.1994.
• Abrahamson I, Zitzmann NU, Lindhe J. The mucosal attachment to titanium implants with differents surface characteristics: an experimental study in dogs. J Clin. Periodontol. 29, 5, 2002.
• Schupbach P; Glauser R. The defense arquitecture of the human periimplant mucosa: a histological study. J. Prosth. Dent. 99, 3, 2008.
• Silverstein LH, Lefkove MD, Garnick JJ. The use of free gingival soft tissue to improve the implant/soft-tissue interface. J.Oral Implantol. 20, 1, 1994.
• Yeung SC. Biological basis for tissue management in implant dentistry. Aus. Dent. J. 53, 1, 2008.
• Donado Azcaraten A, Peris García-Patrón RM, López-Quiles Martínez J, Sada garcía-Lomas JM. Influencia de los tejidos blandos periimplantarios sobre la función de anclaje de la fijación. Avances de Periodoncia Implantol. 13, 2 2001.
• Anil Bouri, Jr, Nabil Bissada. Width of queratinized gingival and the health status of supporting tissues around dental implants. JOMI 23. 2008.
• Roberto Uribe, Miguel Peñarrocha, JM Sanchos, Oscar García. Periimplantitis marginal por sobrecarga oclusal. A propósito de un caso. Med. Oral patol. Oral cir. Bucal 9, 2 2004.
• Franch F, Luengo F, Bascones A. Evidencia microbiana de la periimplantitis, factores de riesgo coadyuvantes, diagnóstico según los protocolos científicos. Avances de Periodoncia. 16, 3, 2004.
• Myron Nevins, Marc L. Nevins, Marcelo Camelo, Janie Lee Boyesen, David M. Kim. Human histologic evidence of a connective tissue attachment to a dental implant. Rev. Od. Rest. y Period. 28, 2, 2008.
Patrocinado por:
Centro i2 Implantología
C/ Diego de León, 11. Madrid
www.i2-implantologia.com





