Resumen
El maltrato infantil es uno de los problemas más serios y complejos de nuestra sociedad.
Las lesiones producidas en el niño por el maltrato pueden ser tanto físicas como mentales y repercutirán en el futuro no sólo de él sino en toda la sociedad.
Por ello y por la mayor concienciación que existe actualmente del problema es necesario tomar una postura activa en la detección y notificación de este tipo de actos.
Los clínicos deben estar constantemente alerta sobre esta posibilidad. El conocimiento de determinados signos físicos, las lesiones repetidas, al igual que el comportamiento del niño consigo mismo y con los demás, son claves para establecer un diagnóstico correcto de maltrato infantil.
Los estudios demuestran que más de la mitad de los casos de maltrato físico se produce en cabeza y cuello. También puede haber ataque sexual, con presencia de signos en la región bucofacial. Debido a esto, los odontólogos tienen una posición muy favorable para diagnosticar, intervenir y denunciar el maltrato infantil y, por ello, es necesaria una mayor sensibilización y formación por nuestra parte en este tema.
Introducción
Definición e incidencia
Una de las definiciones de maltrato infantil, entre las muchas que se encuentran en la literatura, es la promulgada por el Servicio de Prevención y Protección de la Salud, de la Conserjería de Sanidad y Servicios Sociales de la Comunidad de Madrid, en colaboración con el Instituto Madrileño de Atención a la Infancia (IMAIN), del año 1996, que dice lo siguiente: “Acción, omisión o trato negligente, no accidental, que prive al niño de sus derechos y su bienestar que amenacen y/o interfieran su ordenado desarrollo físico, psíquico y/o social, cuyos autores pueden ser personas, instituciones, o la propia sociedad”.
Aunque la incidencia de este problema en España parece ser menor respecto a otros países del entorno, el maltrato infantil constituye la segunda causa de muerte en los primeros cinco años de vida y el traumatismo craneoencefálico el principal motivo (1).
Datos estadísticos de diversos estudios indican que aproximadamente:
• Un millón de niños son sometidos a malos tratos o abandonados anualmente en los Estados Unidos; de éstos cerca de mil mueren (2) y, al parecer, la tendencia no va a bajar.
• De las notificaciones de abuso infantil, el 70 por ciento de los casos comprenden abuso físico; el 20 por ciento, abuso sexual; y el 5 por ciento, falta de crecimiento por desnutrición. La distribución de edades puede subclasificarse en “tercios”: el primer 33 por ciento acaece antes de los seis meses de vida; el siguiente 33 por ciento entre los seis meses y los seis años de edad, y el 33 por ciento restante, después de los tres años de vida. Los prematuros están expuestos a un riesgo triple de abuso (3).
• Se estima que en Estados Unidos ocurren anualmente un millón quinientos mil casos, de los cuales son hospitalizados sesenta mil niños, muriendo cerca de dos mil (4).
• En España no existen datos fidedignos por carecer de un registro de los casos denunciados, pudiendo estimarse en 40.000 los casos anuales con lesiones graves, muriendo 90 de ellos (4).
• En Madrid, en el Hospital del Niño Jesús, se realizó un estudio retrospectivo desde 1973-1980 detectándose 253 casos de sospecha de maltrato con lo que la cifra media oscila alrededor de uno por cada mil niños asistidos (4).
• Un estudio realizado por la Generalidad de Cataluña en 1991 señala que en Cataluña cuatro de cada mil niños entre 0 y 16 años son maltratados (5).
Se viene aceptando que por cada caso de malos tratos detectados en la infancia, existen al menos otros siete que pasan desapercibidos (6).
Varios artículos exponen las razones por las cuales no se notifica el abuso con la frecuencia real. Hay múltiples razones para explicarlo, entre las que se incluyen:
1. Falta de conocimientos para identificar los signos físicos propios del abuso.
2. Múltiples profesionales no conocen el mecanismo de notificación en el sitio en el que trabajan.
3. Muchos sitios sienten temor por verse involucrados en procedimientos legales extensos.
4. Algunos aceptan el criterio de que lo que ocurre dentro del hogar es un asunto privado (3, 7 y 8).
Importancia del odontólogo en la detección del maltrato
Todos los profesionales que laboran en la asistencia médica y sanitaria primaria deben tener los conocimientos y preparación necesarios para reconocer y explorar los casos posibles de abuso de niños, porque desempeñan una tarea de máxima importancia para evitar la repetición de la violencia, y quizá la muerte (3). Si no se avisa del maltrato, en más del 50 por ciento de los casos el abuso continuará, y a menudo con mucha gravedad (9).
La importancia del odontoestomatólogo en la detección de casos de malos tratos radica en el hecho de que, aproximadamente, entre el 50-65 por ciento de los casos presentan lesiones en la región orofacial (7). Los signos por traumatismo en dicha región están presentes en un 60-65 por ciento de los casos de maltrato infantil. De ahí se desprende la enorme importancia del odontólogo para ayudar a erradicar esta plaga social (2).
Estos pacientes pueden acudir a las consultas dentales en busca de tratamiento para estas lesiones o bien por otras razones (4). Además, otra ventaja que tiene el odontólogo para diagnosticar el maltrato es que los padres que maltratan a sus hijos llevan raramente al niño al mismo médico, sin embargo, no son cautos o precavidos acerca de los dentistas (7).
A pesar de todo esto, se ha comprobado que los odontólogos dejan de cumplir con demasiada frecuencia con su deber profesional y que son, en realidad, unos “pésimos denunciantes”.
• En un estudio realizado sobre 246 odontólogos infantiles americanos, se comprobó que tan sólo el 9 por ciento había realizado alguna vez alguna denuncia de malos tratos.
• Otro estudio reveló que de 1.332 profesionales de la odontología de un estado americano, menos de 45 sabían que como odontólogos tenían responsabilidades penales (2).
• En 1999, Jenny C., Hymel K.P. y sus colaboradores informaron de que aproximadamente 1 de cada 3 niños con traumatismo de cráneo causado por abandono físico había sido evaluado por profesionales médicos y no había recibido el diagnóstico de maltrato. El mencionado grupo afirmó que 4 de cada 5 muertes ocurridas en este grupo de niños podrían haberse evitado por medio de la detección precoz del abuso (10).
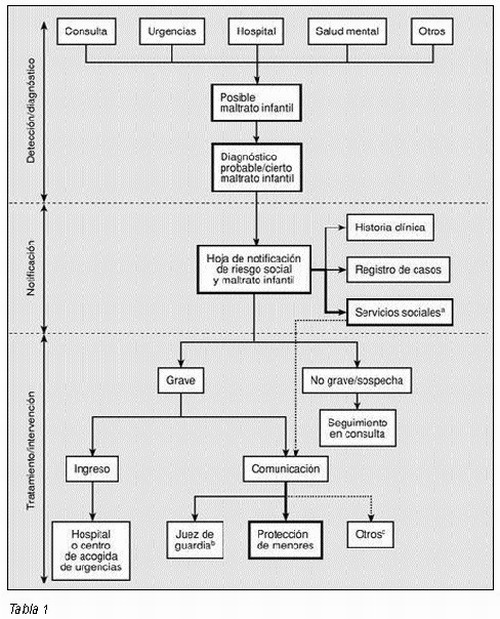
Diagnóstico (Tabla 1)
El diagnóstico del odontólogo, como en cualquier otro caso, se realiza por medio de:
• Historia clínica.
• Exploración extraoral.
• Exploración intraoral.
• Pruebas complementarias.
El examen de los niños maltratados comienza cuando el niño entra en el consultorio obteniendo una impresión del mismo (2 y 11).
Es de suma importancia el interrogatorio completo, porque es de máxima utilidad con fines diagnósticos y medicolegales (3). El odontólogo se tendrá que fijar no sólo en la región orofacial que le corresponde, sino también en otras partes del cuerpo que le sean visibles porque podrán ayudarle en el diagnóstico del maltrato (11). Esto es debido a que existen una serie de factores que suelen aparecer asociados en los casos en donde se desarrollan malos tratos infantiles, los cuales, generalmente, interactúan entre sí configurando un modelo multicausal.
El proceso que orienta hacia el diagnóstico de malos tratos comprende el análisis de diversos aspectos del pacientes odontopediátrico, que se pueden dividir en tres grandes apartados (5).
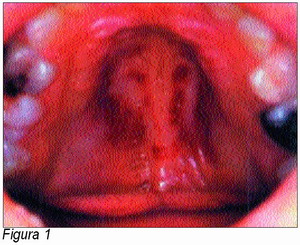 A. Diagnóstico físico general (5) (Figura 1)
A. Diagnóstico físico general (5) (Figura 1)
• Lesiones cutáneo-mucosas: contusiones, hematomas y equimosis en distintos estadios de curación o en zonas no prominentes; alopecia traumática; quemaduras cuyo origen difícilmente puede haber sido accidental; laceraciones, abrasiones, coágulos, heridas; marcas de manos u objetos; y marcas de mordedura humana.
• Lesiones óseo-articulares: fracturas múltiples en distintos estadios de evolución, hemorragia subperióstica y secuelas que se manifiestan a modo de deformaciones o desviaciones.
• Lesiones víscero-abdominales: roturas, desgarros y contusiones viscerales, hemiperitoneo y neumotórax.
• Retraso del crecimiento no orgánico de origen psicosocial por falta de atención a las necesidades nutricionales, psicológicas y emocionales para el correcto desarrollo del niño; talla y peso por debajo del tercer percentil, habiéndose descartado causas orgánicas y vestimenta e higiene descuidadas.
• Intoxicación química intencionada, y síndrome de Munchausen por poderes. Este último signo está causado por un trastorno psíquico de los padres, los cuales inventan o provocan en sus hijos la aparición repetida de los signos y síntomas característicos de alguna enfermedad. La alteración que inventan les es conocida, bien porque la han sufrido ellos mismos o algún familiar o bien porque trabajan en el ámbito sanitario. Estas manifestaciones ficticias que presenta el niño llevan a someterlo a pruebas diagnósticas innecesarias, a determinar diagnósticos falsos, y a establecer tratamientos no indicados.
• Abuso sexual: síntomas genitourinarios, infecciones de transmisión sexual, y lesiones traumáticas en los órganos genitales y lesiones bucofaciales (figura 1).
• Negligencia en el cuidado de la salud y la seguridad del niño.
B. Diagnóstico psicológico (5):
• Alteraciones de comportamiento: indiferente, triste, apático, sumiso, temeroso y parece mayor para su edad.
• Retraso del desarrollo psicomotor.
 C. Diagnóstico orofacial (5)
C. Diagnóstico orofacial (5)
• Lesiones de tejidos blandos: contusiones y equimosis orofaciales y peribucales, quemaduras, laceraciones y abrasiones, marcas de mordedura humana, rotura del frenillo labial superior y anormalidad en apariencia y movilidad lingual.
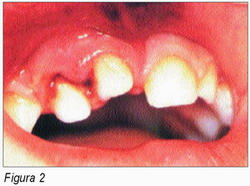
• Lesiones dentales: pérdida de dientes por avulsión traumática, fractura y luxación dentaria, lesión pulpar y/o periodontal y actitud negligente en el cuidado dental (numerosas caries profundas, infecciones repetidas, granulomas y abscesos, dolor dental crónico, o falta de continuidad en el cuidado dental cuando ha sido identificada una de estas patologías).
Según Welbury, es menos común el traumatismo dental de los dientes deciduos o permanentes que las lesiones de tejidos blandos, y por lo regular es causado por un golpe en la boca que luxa o desprende las piezas dentales (12) (figura 5).
Tras la exploración intraoral de tejidos blandos, debe realizarse el examen dental, que debe alertarnos si en él se encuentran (2) (Figuras 2-4):
1. Dientes temporales ausentes antes de su época normal de exfoliación, y más si el alvéolo óseo está intacto o si el diente contralateral está presente sin signos de exfoliación. En caso de dientes permanentes habrá que investigar claramente la causa de su ausencia. El doctor Carrotte describe un caso insólito de maltrato infantil en el que tres niños de una familia de seis hermanos tenían varios incisivos permanentes ausentes. Con el tiempo se averiguó que sus padres les extraían los dientes como castigo.
2. Dientes fracturados, desviados o desvitalizados (su coloración puede variar desde el negro-violaceo por penetración de hemoglobina pulpar en los túbulos dentinarios hasta el gris-negruzco por necrosis de restos pulpares y su impregnación dentaria) (figura 2).
3. Múltiples restos radiculares con un historial poco claro (por ejemplo por una dentición relativamente libre de caries dental).
4. Alteraciones en las oclusiones estéticas (desviación de la línea media y del mentón) y dinámica (limitaciones en los movimientos de la mandíbula) que nos hagan sospechar de fracturas óseas de maxilar y mandíbulas mal consolidadas.
La exploración radiográfica también nos puede ser de mucha utilidad para la sospecha de maltrato físico, pues, como hemos dicho anteriormente, prácticamente el 50 por ciento de los niños suelen ser maltratados repetidamente. Así, en la exploración radiológica podemos encontrar evidencia de lesiones anteriores, como fracturas radiculares, rarefacciones periapicales, obliteraciones pulpares (con su correspondiente cambio de color en la corona clínica) y alteraciones en los gérmenes permanentes (4).
 |
 |
Diagnóstico diferencial
A. Lesiones accidentales y no accidentales
Innumerables causas contribuyen a los traumatismos de los dientes y otras lesiones del área orofacial destacando entre ellas caídas y choques, actividades deportivas, violencia doméstica, accidentes automovilísticos, etc. Pero el odontólogo tiene que tener en cuenta que hay lesiones en el niño que pueden ser accidentales y otras que no lo son. Algunos artículos sobre el maltrato nos hablan de características especiales de las lesiones para poder identificar si éstas son accidentales o no ya que los tipos de traumatismos por abuso son en muchas ocasiones semejantes a las observadas con las lesiones involuntarias (12). Algunas de las características de las lesiones son:
• Las quemaduras de cigarrillo generan lesiones uniformes y circulares “en socavado” en manos y pies. Las quemaduras accidentales se diferencian porque a menudo están en las palmas de las manos y surgen cuando el niño trata de tomar con ellas un objeto caliente; también sus contornos a menudo no son precisos y su intensidad va del primero al tercer grado, a diferencia de las quemaduras “deliberadas” cuya intensidad e imagen suelen ser uniformes (3).
• Los moratones (equimosis): la configuración de los “moratones” o cardenales a menudo asemeja a la del instrumento utilizado. En las extremidades superiores o el tronco se advierten rasguños y cardenales en la punta de los dedos cuando hay sujeción a la fuerza mientras se golpea al niño.
• La alopecia traumática se advierte cuando se han arrancado mechones de pelo.
• En forma típica, los cardenales o equimosis pasan por diversas fases de su evolución (diversos colores) y también muestran fases distintas de su evolución y curación (3).
• Las mordeduras producidas por una persona tienen generalmente un patrón elíptico u ovoide en la piel (a diferencia de otras mordeduras de animales, que dejan un patrón de arcada más triangular). Cuando el odontólogo se ve limitado en la documentación y estudio del caso, debería remitir al paciente a un odontólogo forense. Se han publicado multitud de trabajos al respecto. Entre ellos se encuentran:
— En el trabajo de Corbett se describe cómo, para la acusación en un juicio por homicidio de una niña de 2 años y medio, se utilizó como prueba una pastilla de jabón con marcas dentales (2).
— En el trabajo de Rawson et al. sobre la incidencia de las marcas de mordida en una selección de población infantil, se pone de manifiesto el aumento de la frecuencia de mordeduras producidas violentamente, sobre todo en niñas a las edades preadolescentes y adolescentes. Al comparar esta incidencia con la de otras enfermedades transmisibles (incidencia similar a la gonorrea), llegamos a la conclusión de que estas acciones son verdaderamente epidémicas en la sociedad (2).
— El trabajo de Jesse trata sobre cómo reconocer, documentar y denunciar, las marcas dentales para ayudar a la comunidad forense a resolver los casos de malos tratos infantiles (2).
• Las magulladuras en los oídos (usualmente presentado en el lóbulo de las orejas) son raramente accidentales.
• Algunos autores consideran que la presencia de coágulos de sangre en labio o una desviación de la nariz pueden ser importantes hallazgos.
• En una encuesta en el hospital, Odeneil y al. encontraron que las laceraciones del labio fueron las más comunes heridas de la cavidad oral, magulladuras en el cuello, equimosis, etc. Estas heridas deben observarse siempre con sospecha.
• El cuello es difícil de dañar, por tanto, estas heridas suelen salir en situaciones en las que la vida ha sido amenazada con maltrato (7).
Se han realizado estudios que comparan los casos que se presentan de lesiones accidentales y las que presentan lesiones no accidentales. Entre éstos está el estudio realizado en Estados Unidos, de 1988 a 1997, evaluando 19.000 casos de lesiones graves en la infancia. En este estudio, la comparación de niños abusados con quienes sufrieron lesiones no accidentales indicó que (10):
• Los niños maltratados presentaron tasas de muerte más elevadas y resultaron más procesos a padecer secuelas a largo plazo en comparación con otros niños lesionados.
• Los niños abusados eran de menor edad (promedio de 8 meses) que los niños con lesiones no intencionales (promedio 28 meses). Casi dos de cada tres de los niños abusados eran menores de un año.
• Los niños abusados son muchos más dañados que los niños con lesiones no intencionales y presentan evoluciones de mayor gravedad.
• La muerte fue más frecuente en las víctimas de maltrato: 12,7 por ciento de los niños abusados fallecieron en el hospital en comparación con el 2,6 por ciento de los niños con lesiones accidentales.
• Las limitaciones funcionales, uno de los marcadores de daño neurológico, fueron tres veces más elevadas en los niños abusados que en los demás.
• Con respecto a la localización cefálica, las lesiones intracraneanas y las hemorragias retinianas resultaron particularmente comunes en el grupo de niños abusados.
• La hemorragia retiniana fue virtualmente patognomónica de abuso, ya que se verificó solamente en 3 de 16.000 niños lesionados de manera no intencional.
Otros diagnósticos diferenciales
Hay que tener en cuenta en el diagnóstico diferencial también:
• Síndrome de Munchausen (comentado ya anteriormente).
• Pueden aparecer niños con signos psicológicos iguales que los que se presentan en niños maltratados sin ser ellos directamente las víctimas del maltrato como pueda ser, por ejemplo, la madre del niño. La mayoría de las investigaciones sobre hijos de mujeres golpeadas informaron serios problemas en la infancia. De todos modos estos casos se suelen dar pocas veces. En los hogares en los que existe violencia conyugal también es mayor la prevalencia de maltrato infantil y negligencia. Ambos problemas coexisten en un 77 por ciento de los casos (13).
Preguntas a realizar para la ayuda en el diagnóstico
En el reconocimiento de casos de malos tratos en pacientes pediátricos el odontoestomatólogo juega un papel importante, siendo, básicamente, las cuestiones que tiene que analizar las siguientes (5):
1. ¿Existe concordancia entre la lesión y la historia relatada por los padres, y/o es inusual para el grupo específico de edad?
2. ¿Existe historia o signos de traumatismos previos o repetidos?
3. ¿Existen manifestaciones cutáneas fuertemente sugestivas de malos tratos, como contusiones en distintos estadios de curación?
4. ¿Existe un comportamiento en padres o hijos que pueda identificar malos tratos?
5. ¿Se ha buscado asistencia sanitaria con retraso teniendo en cuenta el tipo y la magnitud de los problemas?
El explorador debe corroborar las palabras exactas que el niño usa para describir los hechos de culminación de su lesión, y también prestar atención minuciosa a las interacciones entre los progenitores y el niño. Debe dejar por escrito (3):
1. El estado emocional del pequeño.
2. La forma, el momento y el sitio en que se produjo la lesión.
3. El tiempo transcurrido entre la lesión y la exploración.
4. El tamaño y el color de la lesión.
Así, el odontólogo debe sospechar que la etiología deriva de maltrato, y debe realizar una investigación profunda del problema, cuando se den además algunas circunstancias que, entre otras, son:
• Discrepancia entre la información de los padres o tutores y el tipo de lesión. Debemos escuchar por separado lo que nos cuentan el niño y los padres para comprobar si ambos informes son congruentes. También debemos aumentar la sospecha cuando uno de los padres no es capaz de explicar o dice no haber advertido una herida evidente. La mayor parte de los padres que no maltratan a sus hijos saben con precisión cómo y cuándo se produjo la lesión. Cuando el autor de los malos tratos se ve forzado por alguna causa específica, se tornoaansioso o sugiere causas poco plausibles (2).
• Demora por parte de éstos en la búsqueda de atención médica. En muchas ocasiones la demora en la atención médica es debida a que se espera que los signos y síntomas regresen y así sean detectados lo menos posible por el facultativo (2).
• La propia apariencia del niño y su comportamiento con los demás.
• La ansiedad o la falta de ella cuando se le separa de los padres.
• Baja autoestima y desarrollo mental inapropiado.
• El cuidado que en apariencia trae el niño: si viene limpio o sucio, por ejemplo.
Manifestaciones, detalles y trucos que hay que tener en cuenta para el diagnóstico
Existen además otros signos que pueden ayudar al diagnóstico de presunción de maltrato. Para ello, habrá áreas que deberemos examinar con gran cuidado por ser las zonas donde más frecuentemente recaen los golpes y otras características de maltrato.
A. Signos generales
• El informe de heridas autoinflinjidas por un niño que todavía no camina es altamente sospechoso. Los niños de esa edad son incapaces de herirse a sí mismos. Además, todas las fracturas de estos niños pequeños deben ser consideradas como no accidentales hasta que se demuestre lo contrario (2) (Figura 5).
• Un examen completo y minucioso del área craneo-facial es esencial, porque estas áreas expuestas están frecuentemente afectadas cuando hay maltrato físico (Figuras 6-8).
• El examen cuidadoso del cráneo y cuero cabelludo puede revelar golpes, pérdida localizada de cabello (por tirones) que suelen ir ocultos por trenzas, etc. Será útil pasar la mano por el cuero cabelludo metiendo los dedos entre el cabello como acariciando al niño para poder detectar algo que no sea normal (7) (Figura 9).
• Pérdida generalizada (que puede indicar malnutrición).
• Las anormalidades en las orejas (como la “oreja de coliflor” por reiterados retorcijones de las mismas), las equimosis periorbitarias, las hemorragias de la esclerótica, ptosis, pupilas desiguales, coágulos sanguíneos en la nariz o el septo nasal desviado son esenciales en su reconocimiento.
• Las quemaduras periorales pueden ser consecuencia de una alimentación forzada muy caliente o con objetos calientes.
• Es muy importante examinar las manos, porque los niños muchas veces las usan para protegerse de otras partes del cuerpo en el abuso (7).
• Otras quemaduras pueden indicar que el niño ha sido amordazado con cuerdas o alambres.
• También es esencial ser capaz de calcular cuándo se produjo una contusión por su color: inflamado a blanco —cero a dos días—, verde —cinco a siete días—, amarillo —siete a diez días— y marrón claro —dos a cuatro semanas— (14).
• Mordedura: la bibliografía contiene numerosos informes de casos y artículos (comentados anteriormente). El odontólogo tiene un papel importante en el manejo de la información y debe ser capaz de reconocer una mordedura humana y saber cómo documentarla.
• Abrasiones y arañazos.
 |
 |
B. Signos intrabucales
Dentro de las lesiones intrabucales, con mucha frecuencia el mecanismo patogénico consiste en la introducción forzada por parte de los padres o educadores, y de forma muy violenta, de objetos como chupetes, tenedores y cucharas cuando el niño está llorando y se le está dando de comer; siendo típica la lesión consistente en laceraciones en la mucosa interna del labio superior con rotura de frenillo y luxaciones intrusivas; y lesiones en el labio inferior (13) (figuras 3 y 4). Puede provocarse también el desgarro del frenillo lingual causado fundamentalmente por el sexo oral o una alimentación forzada (2).
Es frecuente encontrar también quemaduras en encías y lengua provocadas por cigarrillos, otros objetos calientes o ingestión de bebidas alcohólicas en alta graduación (2).
Las infecciones orales deben ser examinadas y analizadas para ver si tienen un origen sexual, como la gonorrea, el condiloma acuminado (verrugas venéreas), sífilis, herpes, paladar petequial, etc .(2). Las enfermedades de transmisión sexual en niños son signos patognomónicos de abuso sexual.
Ante estas lesiones, son los dentistas los profesionales idóneos para realizar el diagnóstico y determinar la causa de las mismas.
C. Otros signos
Con todos estos datos se puede diagnosticar de una forma más o menos aproximada si existe o no maltrato físico, pero hay otros tipos de maltrato que son más difíciles de diagnosticar. El maltrato emocional o la negligencia es el tipo de maltrato infantil más frecuente y más difícil de detectar porque sus síntomas no son tan obvios como en los maltratos físicos (2).
El análisis y la valoración de los factores etiológicos relativos a los padres y sus trastornos, al niño y a las circunstancias psicosociales del entorno, es lo que ha inspirado a muchos autores a considerar el tema como una “enfermedad social pediátrica” y considerar que lo importante es acudir a las raíces del problema para establecer medidas preventivas (4).
Dentro de la patogenia hay que destacar tres elementos importantes, el sujeto agresor y su entorno socio-familiar interrelacionados entre sí y que son los que influyen directamente en el niño víctima (4).
Múltiples estudios han analizado el proceso multicausal del maltrato, desde los factores estrechamente ligados a la salud física y mental de los padres hasta los aspectos socioeconómicos. En cambio, pocos estudios han contemplado la influencia de diversos factores correspondientes a los diferentes niveles ecológicos conceptualizados. Destaca el trabajo realizado por Whipple y colaboradores en 1991, en el que se analizan factores parentales junto al contexto socioeconómico que influye en la relación parental. Los resultados indican que el riesgo de maltrato infantil es más elevado en las familias monoparentales, cuando la madre es adolescente o muy joven, cuando existe un número elevado de hijos y cuando el nivel de instrucción de la madre es bajo entre otras características familiares que se han expuesto anteriormente (8). Debido a esto es necesario analizar las características familiares, del niño y de los padres que suelen ser comunes en los casos de maltrato.
Referente a los niños maltratados frecuentemente tienen un pobre concepto de sí mismos, juegan con sus iguales con menos frecuencia y son menos ambiciosos. Su imagen negativa de sí mismos resulta de un rechazo crónico y de la negligencia, del asalto sexual o físico o del empequeñecimiento personal o la humillación y son reforzados con cada incidente adicional de maltrato. Estos chicos tienen sentimientos difíciles de placer o de alegría y tienen negativas perspectivas para su futuro, frecuentemente se ven a sí mismos como inútiles o malos y creen que merecen el castigo o rechazo que recibieron.
Un estudio por Ney y cols., en el cual los autores examinan el abuso desde la perspectiva de cómo lo percibe el niño, tuvo las siguientes conclusiones (15):
• Los niños con maltrato físico se culparon a sí mismos del abuso.
• En la frecuencia y la severidad del abuso sexual, los niños siempre se culpaban a sí mismos.
El abuso verbal y emocional fue encontrado que tenía el más profundo efecto en la visión de los chicos sobre sí mismos y el mundo.
Notificación o informe (Tablas 1 y 2)
La notificación es una condición necesaria para posibilitar la intervención en casos de maltrato infantil y una obligación legal y profesional, no sólo de los casos graves y evidentes, también de los aparentemente leves (sospecha) y las situaciones de riesgo (16).
La notificación por parte de los profesionales sanitarios precisa un procedimiento automático, desburocratizado, que permita una conexión casi anónima de los casos de riesgo, al objeto de disminuir la inhibición que produce el miedo de estar implicados en procedimientos judiciales; obviamente, cuando existen lesiones físicas es obligado realizar un parte de lesiones al juez. Desde el 1 de enero de 1999 en la Comunidad de Madrid se ha establecido un proceso de notificación de casos, detallada más adelante, que cumple estos requisitos (16).
En el caso de que sea necesario remitir un paciente infantil desde una clínica odontoestomatológica a otro profesional de la salud, con el objeto de obtener la colaboración necesaria para una correcta asistencia, siempre que se tenga la sospecha de que dicho niño ha sido víctima de malos tratos, se debe hacer llegar un informe confidencial explicando cuáles son las lesiones y las sospechas.
El informe presentado por el odontoestomatólogo debe señalar los siguientes datos (5):
• Fecha de nacimiento.
• Datos referentes al profesional: nombre, dirección y ámbito en el asistente (público o privado).
• Motivo de conducta del paciente.
• Datos referentes al paciente: nombre, dirección, teléfono, sexo, fecha de nacimiento, actitud y explicación dada como origen de las lesiones.
• Datos referentes a los padres y tutores: nombres, dirección, teléfono, ocupación, actitud y explicación dada como origen de las lesiones.
• Datos referentes al maltrato: posible/s persona/s que maltrata/n, posibles causas, tipo de malos tratos sospechosos o verificados, y grado de sospecha o certeza.
• Descripción detallada de las lesiones observadas.
• Documentación: fotografías (en color en caso de maltrato físico) y radiografías.
• Información y observaciones adicionales.
Aspectos legales (Tabla 1)
Aunque fuera del ámbito de la Pediatría se han venido legislando y desarrollando servicios asistenciales sobre aspectos concernientes al bienestar familiar y social de la infancia, este nuevo marco social y legal está, de forma paradójica, no totalmente integrado en el que hacer de la práctica profesional del pediatra y sólo aparecen en situaciones extremas de crisis (6).
El maltrato y el abandono de niños adolescentes es un problema social en aumento que no se limita a las profesiones médica, legal o de servicios sociales. El odontólogo que trata a niños y adolescentes debe ser capaz, y además está obligado por la ley, a detectar, documentar, informar y, con frecuencia, ayudar a tratar a estos pacientes y a sus familias (2).
La prueba bien documentada que presenta un dentista puede tener más importancia en la acusación u otra resolución satisfactoria del caso. No comunicar un caso que de manera razonable deba informarse conlleva sanciones.
Son casos judiciales aquellos en los que se aprecia un posible delito. De éstos debe remitirse un parte de lesiones al juez de guardia, con objeto de iniciar un proceso legal. En estos casos debe considerarse la lentitud del proceso administrativo de la justicia y en cualquier caso notificarlo también a los servicios sociales (16).
La ley protege de persecución al odontólogo que comunica de buena fe la sospecha de maltrato infantil, y en la mayor parte de los casos garantiza inmunidad contra la responsabilidad civil. Hasta el mayor grado posible, todas las jurisdicciones protegen la identidad del individuo que notifica el caso (9).
De la modificación del Código Penal, cabe destacar el artículo 576 que se refiere a la obligación legal de los odontoestomatólogos a la hora de informar sobre pacientes pediátricos que han sido supuestamente víctimas de maltratos. Dicho artículo señala literalmente lo siguiente: “Los facultativos que, apareciendo señales de envenenamiento o de otro delito en una persona a la que asistieron o en un cadáver, no dieran parte inmediatamente a la autoridad, serán castigados con las penas de 5 a 15 días de arresto menor y multa de 5.000 a 50.000 pesetas, siempre que por las circunstancias no incurriesen en responsabilidad mayor” (5).
Conclusiones
1. Para que se produzca el maltrato infantil se tienen que dar diversos factores de riesgo socioculturales, económicos, familiares e individuales, los cuales, por separado, no tienen porqué producir este fenómeno.
2. Las cifras registradas no son lo suficientemente fiables, ya que existe discrepancia entre dichas cifras y la frecuencia real en que se da el maltrato infantil.
3. Las lesiones físicas que pueda presentar un niño maltratado en muchas ocasiones no parecen graves, pero habrá que tener en cuenta las secuelas que puedan dejar al niño, como deformaciones, retrasos en el desarrollo físico y psíquico, etc.
4. Respecto a la localización de las lesiones, la mayoría de los autores coinciden en que aproximadamente en la mitad de los casos la localización de las lesiones se produjo en la región de cabeza y cuello, asociándose con otras localizaciones. Debido a esto se enfatiza la gran importancia del odontólogo en el diagnóstico del maltrato (hasta en las revistas no especializadas en odontología), al ser muchas veces el primer profesional que va a tener contacto con el niño maltratado.
5. Debemos valorar bien las lesiones que presente el niño porque, aunque puedan parecer sin importancia en un primer momento, esta situación puede cambiar cuando realicemos la anamnesis y exploración más profunda.
6. Dentro del diagnóstico, uno de los datos más significativo que nos debe hacer sospechar de maltrato serán las lesiones con distintos estadios de evolución.
7. Los padres no suelen acudir al médico inmediatamente, y su relato sobre la causa, siempre accidental, suele estar llena de incoherencias.
8. Existen muchos datos que nos pueden ayudar a diagnosticar el maltrato en el niño pero que muchas veces pasan desapercibidos.
9. Aunque no tengamos la certeza absoluta de la posibilidad de maltrato deberemos de ser lo suficientemente responsables como para informar sobre nuestra sospecha de malos tratos a los departamentos públicos correspondientes.
10. El tratamiento o intervención abarca a muchos profesionales de distintos sectores.
Conclusión final
El maltrato infantil es un problema muy importante en nuestra sociedad. Hay numerosos signos que alertan de un posible maltrato infantil al odontólogo y que por diversas razones se nos pasan inadvertidas (se le presta poca atención, no se tienen los conocimientos suficientes, se teme las repercusiones jurídicas…). Por todo ello es nuestro deber aumentar la atención y los conocimientos en este tema para ayudar a diagnosticar los casos que se nos presenten de maltrato infantil y servir de mediador entre este problema y los departamentos públicos correspondientes.
Agradecimientos
Mi agradecimiento al doctor Mampaso Desbrow por su ayuda en la orientación de este trabajo. v
Bibliografía
1. Perancho I. Guardianes de la infancia: la detección de malos tratos debe incluir en los programas preventivos de salud infantiles. Salud y Medicina, 1997; 229.
2. Fernández Delgado FJ,Vallejo Bolaños E, López Trujillo JM. Diagnóstico odontológico-forense en el reconocimiento de niños maltratados. Quintessence (ed. esp.), 1999; 12: 287-291.
3. Dym H. La víctima del abuso. Dent Clín North Am, 1995; 3: 611-626.
4. García Ballesta C, Cegarra Beltri M, Cabrerizo Merino MC. Manifestaciones estomatológicas en el niño maltratado. Avances en Odontoestomatología, 1989; 5: 517-521.
5. Boj Quesada JR, García Ballesta C, de la Iglesia Perelló F, Rubert Adelantado A. Aspectos legales en casos de malos tratos en Odontopediatría: Presentación de un caso clínico. Avances en Odontoestomatología, 1995; 11:17-22.
6. Martín Alvarez L, Pedreira Massa JL. El pediatra ante maltrato de infancia: De la denuncia al tratamiento. Anales Españoles de Pediatría 1997;47:231-233.
7. Da Fonseca MA, Feigal RJ, Ten Bensel RW. Dental aspects of 1248 cases of child maltreatment on file at a major county hospital. Pediatric Dentistry, 1992; 14: 152-157.
8. Zunzunegui MV, Morales JM, Martínez V. Maltrato infantil: factores socioeconómicos y estado de salud. Anales Españoles de Pediatría, 1997; 47: 33-41.
9. Barsley RE. Aspectos forenses y legales de diagnóstico bucal. Clínicas Odontológicas de Norteamérica, 1993; 1:123-143.
10. Jenny C, Hymel KP. Maltrato infantil y lesiones no intencionales. Archives of Pediatrics and Adolescent Medicine, 2001; 155: 621-626.
11. Josells S. Evaluación, diagnóstico y tratamiento del paciente traumatizado. Dent Clin North Am, 1995; 11: 13-22.
12. Gutamann G, Everett M. Causas, incidencia y prevención de traumatismos dentales. Dent Clin North Am, 1995; 1: 1-12.
13. Jenny C, Hymel KP. Identificación de violencia doméstica. Archives of Pediatrics and Adolescent Medicine, 2000; 154:457-458.
14. López Trujillo JM, Vallejo Bolaños E, Palma Gómez de la Casa M. Reconocimiento de lesiones bucodentofaciales derivadas del maltrato y negligencia infantil. Odontologia Pediátrica, 1998; 6:3-6.
15. Jessee S. Behavioral indicators of child maltreatment. J Dent Children, 1999; 5: 17-22.
16. Díaz Huertas JA, Casado Flores J, García E, Ruiz Díaz MA. Esteban J. Niños maltratados. Papel del Pediatra. Anales Españoles de Pediatria, 2000; 52: 548-553.
17. Cameron A, Widmer R. Ed. Harcourt Brace de españa SA, pág. 98 y 99.
18. Barbería Leache E, Boj Quesada JR, Catalá Pizarro M, García Ballesta C, Mendoza Mendoza, A. Odontopediatría 2.ª edición. Ed. Masson, 2001



