Dr. Eduardo Molina Mascaró. Cirujano Oral y Maxilofacial / Dr. Miguel Velilla López. Médico Estomatólogo / Dr. Jordi Pamias Romero. Cirujano Oral y Maxilofacial / Dra. Esther Bellafont Santias. Médico Odontólogo. Barcelona
El objeto de este estudio es presentar la técnica de injertos óseos en bloque obtenidos de cresta ilíaca, como solución a los problemas derivados de la insuficiencia ósea de los maxilares, ante la necesidad de rehabilitar función y estética oral mediante la colocación de implantes.
Palabras clave
Insuficiencia ósea. Célula osteocompetente. Injerto en bloque. Alteración sensorial. Injerto atornillado.
Summary
The aim of this study is to present the block bone graft technique of iliac crest as a solution to the problems due to the insufficient bone of the maxilla and mandible, because of the necessity of rehabilitating the function and oral esthetic with implants.
Key words
Bone insufficiency. Osteocompetent cell. Block graft. Sensorial alteration. Screwed graft.
Introducción
La pérdida ósea secundaria a las exodoncias provoca una disminución progresiva e irreversible, tanto vertical como horizontal, del proceso alveolar (1). Esta pérdida de hueso es muy rápida durante el primer año después de las extracciones. Por otra parte, y de forma fisiológica, se produce con el paso del tiempo una reducción del volumen óseo de ambos maxilares.
Estas reducciones del volumen óseo alteran de forma irreversible tejidos blandos y duros.
Un hueso insuficiente en sentido vertical, condicionará la colocación de implantes de menor longitud, alterándose de esta forma el cociente corona / implante, la relación mucogingival, la estética y en general el pronóstico de la rehabilitación a largo plazo.
Para conseguir una adecuada superficie de integración debemos disponer de una dimensión ósea horizontal suficiente. Dejar menos de 1 mm de hueso periimplantario, puede significar una dehiscencia ósea con el consiguiente riesgo de periimplantitis.
Frente a las deficiencias severas de hueso, y antes de contemplar la colocación de implantes, parece lógico intentar restablecer los contornos normales de altura y grosor del hueso maxilar.
El uso de injertos de hueso autólogo en bloques para compensar estas pérdidas óseas en sentido vertical y horizontal del proceso alveolar, resultan de gran utilidad. A mayor densidad de células osteocompetentes transplantadas, mayor cantidad de nuevo hueso formado. Los aloinjertos, los xenoinjertos, los sustitutos de hueso y los injertos aloplásticos no transplantan ninguna célula osteocompetente (2).
Las propiedades estructurales y biológicas del hueso autólogo extraído varían dependiendo de la zona donante. Habitualmente, la elección de la zona donante se fundamenta, más que en el origen embriológico (intramembranoso o endocondral) de los diferentes huesos de la economía, en el tamaño del defecto y en las preferencias de accesibilidad a la zona donadora por parte del cirujano.
Las zonas donantes intraorales como sínfisis mentoniana, cuerpo, rama mandibular y tuberosidad del maxilar, ofrecen la ventaja de ser accesibles mediante técnicas sencillas que pueden realizarse bajo anestesia local, y de que pueden obtenerse injertos con un alto contenido de proteína morfogénica ósea en virtud de la abundante cortical del hueso en dichas zonas. La principal desventaja es la limitada cantidad de hueso que podemos obtener y que salvo el injerto procedente de la tuberosidad, los demás tienen baja celularidad.
Las zonas extraorales como cresta ilíaca, tibia, calota y costilla, tienen la ventaja de proporcionar mayores cantidades de hueso, pero su obtención es técnicamente más compleja.
A pesar de que la bóveda craneal tiene origen embriológico similar al resto de huesos faciales y de contener bandas corticales con elevada concentración de proteína morfogénica, consideramos que la cresta ilíaca anterior es la mejor zona donante de grandes cantidades tanto de hueso medular como de hueso cortical (3) .
Material y métodos
Presentamos el caso de una atrofia severa maxilar superior (caso 1) y el caso de una atrofia severa mandibular (caso 2). Ambos son tratados mediante la toma y aplicación de injertos cortico-esponjosos en bloque, obtenidos de cresta ilíaca anterior.
Caso 1
Mujer de 52 años de edad, con el antecedente de pérdida temprana de órganos dentales. Actualmente presenta atrofia severa en ambos maxilares, y nos es remitida para colocación de implantes (Figuras 1, 2 y 3).
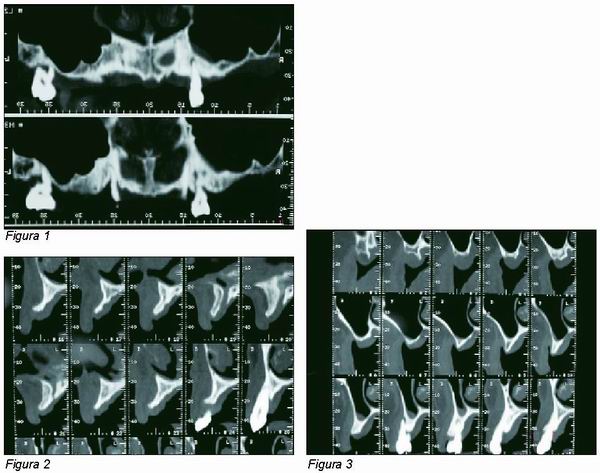 |
Bajo anestesia general se procede a la toma de un injerto cortico-esponjoso de cresta ilíaca anterior derecha de aproximadamente 6 x 6 cm (Figuras 4, 5 y 6), el cual, a su vez se divide en 6 bloques (Figuras 7 y 8), que una vez adecuados morfológicamente al espacio disponible (Figura 9) seran fijados algo sobredimensionados (Figuras 10 y 11) mediante la inserción de tornillos de osteosíntesis (Figuras 12 y 13) sobre la superfície vestibular del maxilar atrófico (Figura 14), en cuya cortical pueden realizarse unas pequeñas perforaciones para aumentar el contacto entre hueso receptor e injerto.
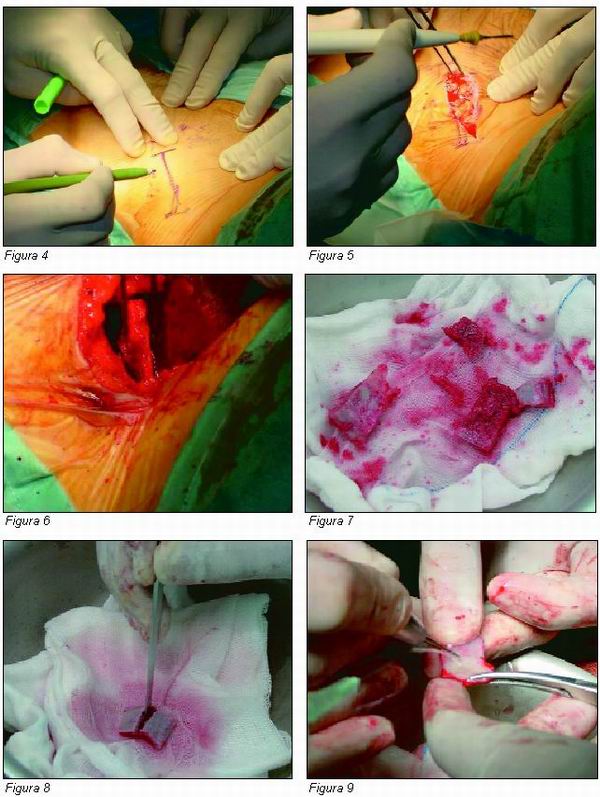 |
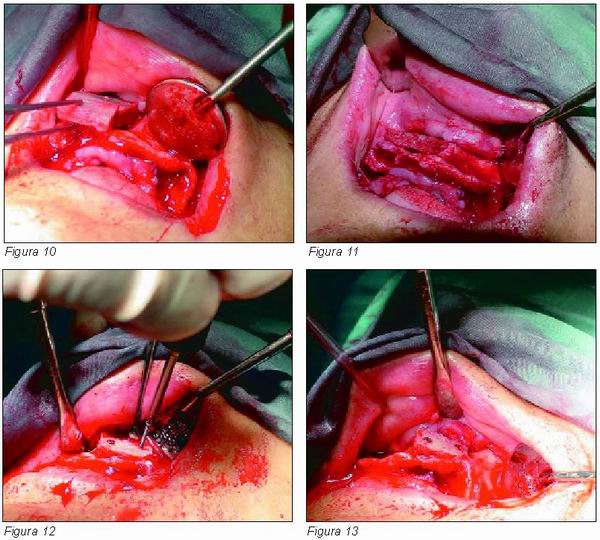 |
El resto del injerto es particulado y una vez añadido al concentrado de plaquetas obtenido con la técnica P.R.P. (Figuras 15 y 16) es usado como relleno en la elevación de ambos senos maxilares (Figuras 17 y 18) que se realizan en el mismo tiempo quirúrgico, y en los espacios entre los injertos en bloque.
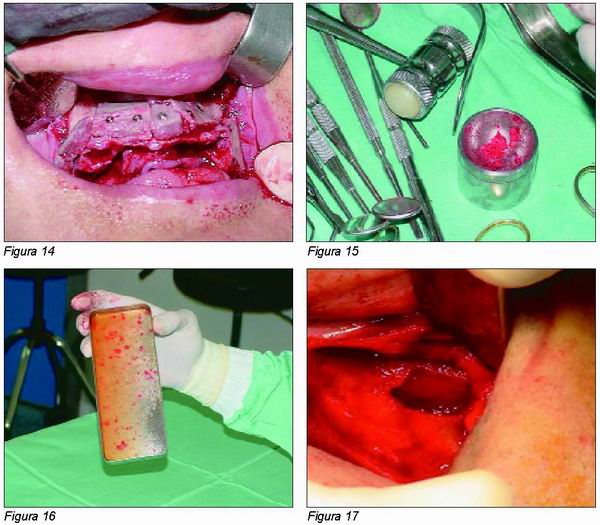 |
Los injertos se aíslan con una membrana obtenida por el prensado de los cilindros de fibrina autóloga conseguida conjuntamente con el concentrado de plaquetas (Figuras 19 y 20).
En la misma intervención, a la paciente se le colocan 6 implantes Microdent System en el espacio intermentoniano para la rehabilitación mandibular (Figura 21).
 |
Las indicaciones postoperatorias inmediatas están encaminadas a proteger las heridas y evitar la presión sobre los injertos de hueso.
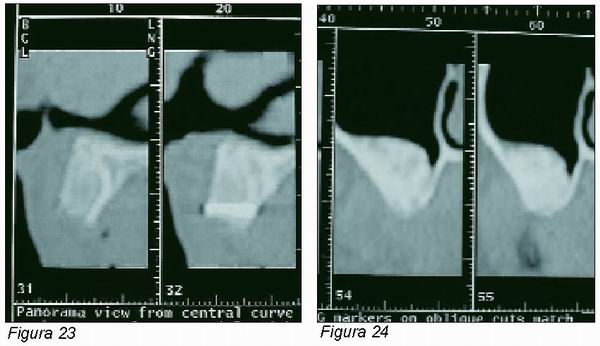
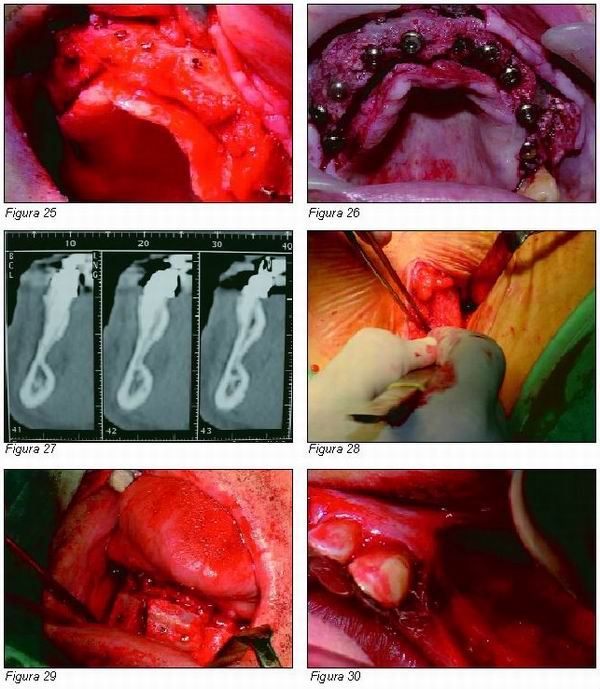
Cinco meses después de fijar los injertos en bloque de hueso autólogo, se realiza T.C. del maxilar superior que constata un importante aumento de volumen tanto en zonas anteriores como en senos (Figuras 22, 23 y 24) tras lo que se decide retirar los tornillos de fijación (Figura 25) y la inserción de 9 implantes Microdent System (Figura 26).
 |
Caso 2
Varón de 64 años, con el antecedente quirúrgico de colocación de prótesis de cadera derecha. Nos es remitido para colocación de implantes oseointegrados. A la exploración física se observa pérdida bilateral de órganos dentales mandibulares del sector posterior, así como del segundo cuadrante del maxilar superior. Se evidencia en el T.C. tan grave pérdida de hueso horizontal en mandíbula. Zona intermentoniana que hace temer una posible fractura (Figura 27).
Se plantean cuatro diferentes opciones de tratamiento para la colocación de los implantes mandibulares: 1) colocar implantes cortos, 2) manejo de tejidos blandos, 3) lateralización del nervio dentario inferior y 4) aumento del volumen óseo mediante injerto de tejido autólogo.
Las dos primeras opciones se descartan debido a la pobre altura del hueso residual en zonas posteriores.
El paciente rechaza la transposición bilateral del nervio alveolar debido a la alta incidencia de alteraciones sensoriales temporales y/o permanentes (4).
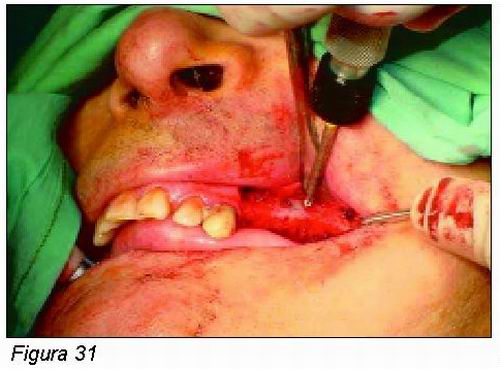
Debido al precario pronóstico que ofrecen a corto plazo los dientes inferiores, se decide exodonciarlos y fortalecer el sector intermentoniano mediante la fijación de injertos cortico-esponjosos en bloque de cresta ilíaca anterior en zona intermentoniana (Figuras 28 y 29), y posteriormente en un segundo tiempo operatorio, tras 4-5 meses se fijaron sólo 5 implantes oseointegrados con el objeto de rehabilitar estética y función minimizando los riesgos de fractura mandibular. En la misma intervención también fue aplicada con la misma técnica en el segundo cuadrante (Figuras 30 y 31).
 |
- Como hemos comentado en el primer caso, posteriormente al aumento óseo con injertos autólogos y durante las fases de cicatrización, es posible que disminuya el volumen del hueso injertado. La magnitud de esta reducción de volumen puede variar notablemente, y es difícilmente controlable. Sin embargo, existen factores de riesgo comunes a todos los injertos que sí pueden ser controlados:
1. Inmovilización. 2. Supresión de las fuerzas de carga durante los primeros 4 a 6 meses. 3. Cierre quirúrgico sin tensiones. 4. Prevenir infecciones. 5. Prohibir el tabaco, que puede inhibir la neoangiogénesis
 |
Conclusiones
Gracias a la mayor estabilidad que se consigue con las fijaciones atornilladas es posible con injertos cortico-esponjosos en bloque, fundamentalmente utilizando la cresta ilíaca como zona donante, regenerar defectos de gran tamaño con unos resultados superiores a los conseguidos con los injertos de partículas (5), siempre ha de valorarse, la dificultad de la técnica quirúrgica, sobre todo en la obtención del injerto de cresta ilíaca.
Agradecimientos
A Susanna, auxiliar clínica e informática.
Bibliografía
1. Atwood DA. Reduction of residual ridges: A major oral disease entity. J Prosthet Dent 26: 266, 1971
2. Friedenstein A-J, Piatelzky-Shapiro II, Petrakova KV. Osteogenesis in transplants of bone marrow cells. Embryol Exp Morphol 16: 381-389, 1966.
3. Marx RE. Philosophy and particulars of autogenous bone grafting. Oral and Maxillofacial Surgery Clinics of North America. Vol 5 Number 4 November 1993.
4. Rosenquist B. Implant placement in combination with nerve transpositioning: Experiences with the first one hundred cases. Int J Oral Maxillofac Implants 9: 522-531, 1994
5. Lew D, Marino AA, et al. A comparative study of osseointegration of titanium implants in corticocancellous block and corticocancellous chip grafts in canine illium. J Oral Maxillofac Surg 52: 952, 1994.



