Myriam Maroto Edo. Profesora Asociada. Departamento de Estomatología IV. Facultad de Odontología. Universidad Complutense de Madrid. Madrid
Introducción
Pinkham, ya hace casi 20 años, expresó: “Gracias a los esfuerzos de la odontología organizada y de otros organismos e individuos preocupados por la salud bucal infantil, el concepto ignorante de que “no tiene caso llevar a los niños al dentista porque de todos modos se les van a caer los dientes” desapareció en gran medida, excepto en los individuos más desinformados” (1).
Por otra parte, la aceptación de la caries dental como enfermedad bacteriana, multifactorial, crónica y transmisible, unida a la evidencia de la importancia que el mantenimiento de la salud bucal tiene en la salud general del niño han llevado a una concienciación de los odontólogos, pediatras y padres para obtener mejores niveles de salud.
En los últimos años en España han ocurrido algunos hechos que obligan a reflexionar sobre los cambios en la atención odontopediátrica previsibles para los años futuros. Han cambiado las metas de salud bucal propuestas por la Organización Mundial de la Salud, los roles familiares y los enfoques educativos han sufrido un vuelco, hay plétora de profesionales, se han implantado programas gubernamentales para una, limitada, atención dental infantil mientras que los niveles de atención médica y de salud general son muy altos. Estos y otros cambios pueden llevarnos a reconsiderar el enfoque de la asistencia odontopediátrica.
Metas para la salud bucal
En 1999, la Organización Mundial de la Salud publicó la propuesta de objetivos para la salud oral en Europa para el año 2015 (2). Las metas para la población infantil son:
— A los 6 años: al menos el 80 por ciento de los niños deben estar libres de caries.
— A los 12 años: el CAOD no debe ser mayor de 1,5, y además, al menos, 1,0 corresponderá a dientes obturados.
— A los 18 años: no se habrá extraído ningún diente permanente.
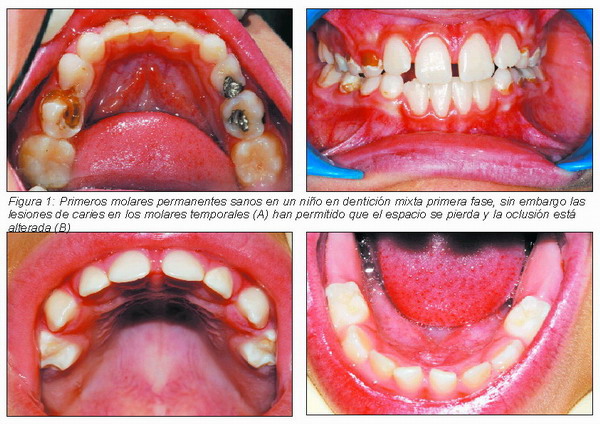
Nuevamente surge la cifra “mágica” de los seis años, a pesar de que los estudios epidemiológicos y la experiencia profesional demuestran que, todavía, hay muchas lesiones de caries presentes en niños de edades inferiores. También sabemos que un niño sufrirá progresión de su enfermedad bucal si no se realiza el tratamiento ya sea por razón de edad, por comportamiento inadecuado, por falta de habilidad para manejar la conducta o porque tenga una discapacidad o compromiso médico. Negar o posponer el tratamiento, derivará en molestias y dolor innecesario, incremento de las necesidades de tratamiento y costos, experiencias desfavorables y, por tanto, disminución de la salud bucal (3) (Figura 1).
Hallonsten (Municipal Dental Service, Copenhagen, Denmark) y Poulsen (Royal Dental College, University of Aarhus, Denmark), entre otros expertos, analizan las razones para establecer los seis años, y la dentición permanente, como límite para la atención pública dental, no encontrando más razón que la tradición unida a la facilidad de organizar a los niños que, a esa edad, están totalmente escolarizados. Sin encontrar que esta razón sea suficiente frente a los altos costos en dolor, infecciones, etc., que supone, sugieren añadir como metas (4) a las de la OMS:
— A los 3 años: el 90 por ciento de los niños deben estar libres de caries (Figura 2).
— A los 3 años: menos del 10 por ciento de los niños tendrán caries en los incisivos temporales (Figura 3).
— A los 5 años: el 75 por ciento de los niños deben estar libres de caries en la dentición temporal.
La Organización Mundial de la Salud define la salud general como “un estado de completo bienestar físico, mental y social y no solamente la ausencia de enfermedad (5). La definición análoga para la salud bucal sería “un estado de salud y buen funcionamiento de las estructuras bucales y dentarias, así como la ausencia de miedo y ansiedad dental” (6). Vemos que se incorpora la variable ansiedad dental hasta el nivel del, ancestral, miedo al tratamiento dental.
 |
 |
La ansiedad está presente en las consultas odontológicas y esto en sí no debe sorprender ya que la ansiedad es una respuesta normal y de adaptación ante un peligro o amenaza que tiene una función protectora, provocando una respuesta defensiva que permite la supervivencia del individuo. En la consulta odontopediátrica, el niño, los padres y el profesional están, de forma habitual, en un estado de ansiedad elevada. El problema surge cuando uno de ellos, o todos, pasan de tener una ansiedad adaptativa a estar en un estado de ansiedad patológica.
Los estudios científicos actuales coinciden en que los odontopediatras tienen actualmente muchos más pacientes con conductas disruptivas. Hay diferencias entre los países en función de los valores y sistemas educativos que globalmente imperen, pero, sin duda, puede hablarse de cambio hacia peores conductas (7). Esto ha llevado a que algunas facultades como la de Bergen en Noruega haya implantado, específicamente, secciones para estudiar y tratar la odontofobia.
Los odontopediatras españoles con años de práctica clínica, hemos notado diferencias, en los pacientes y padres, que nos han obligado a modificar nuestra labor en muchos aspectos y sentimos que, previsiblemente, deberemos seguir cambiando para adaptarnos a una demanda distinta de salud bucal. Los cambios socio-culturales, económicos y educativos son muy rápidos y tienen más peso que los avances tecnológicos odontopediátricos. El análisis de los hechos que están produciendo el cambio, podría llevarnos a desarrollar estrategias de adaptación a la nueva situación.
Los padres
Tradicionalmente, al hablar de la conducta en la consulta dental, nos referimos y clasificamos a los niños. Frecuentemente nos olvidamos de que el elemento clave son los padres, sus actitudes, características, valores y enfoques vitales (8). Necesariamente el manejo de la conducta en el gabinete dental tiene que ser del núcleo padres-niño y modulada por las características del propio odontólogo (Figura 4).
 Actualmente, la “profesión” de padre es mucho más difícil que hace unos años. A las características que, como personas, tienen cada uno de los padres hay que aceptar que las inquietudes y problemas que tienen son de mayor envergadura. El riesgo de fracaso escolar, la caída en las drogas, los problemas de la alimentación, la violencia, los embarazos de adolescentes o los conflictos familiares severos, son realidades que han aumentado la tensión (9, 10).
Actualmente, la “profesión” de padre es mucho más difícil que hace unos años. A las características que, como personas, tienen cada uno de los padres hay que aceptar que las inquietudes y problemas que tienen son de mayor envergadura. El riesgo de fracaso escolar, la caída en las drogas, los problemas de la alimentación, la violencia, los embarazos de adolescentes o los conflictos familiares severos, son realidades que han aumentado la tensión (9, 10).
Por otro lado, el trabajo de ambos cónyuges fuera de casa, el gran aumento de familias uniparentales, el incremento de las adopciones y el aumento de la emigración han producido cambios en los enfoques y “funcionalidad” familiar y social hacia un liberalismo y desaparición de normas conductuales. Tenemos niños con menor tolerancia a la frustración, más egocéntricos y con más problemas de atención y conducta en el aula (9, 10). Hay más diagnósticos de problemas psicológicos y los padres tienden a ampararse en éstos para disculpar a sus hijos, sin discriminar entre conflicto o falta de normas educativas (7). De este modo, evitan plantearse que hay que solucionar el problema familiar de base constituido por unos padres estresados que interrelacionan negativamente con la conducta diaria del niño (9-11).
Los padres tienen sus propias experiencias previas que influyen en la conducta del niño; seleccionan al profesional en base a la opinión que tienen de él y tienen “derecho” a determinadas prestaciones ofertadas por diversos sistemas de financiación. Muchos creen estar al tanto de tecnologías y técnicas, pretendiendo tomar decisiones sobre lo que debe hacerse a su hijo y confundiendo la estética o la moda con los principios de salud. Pretenden tener una cultura odontológica, que obtienen mediante incursiones en Internet, sin saber discriminar lo verdadero de lo falso. En 1996 un portavoz del Departamento de Sanidad y Servicios Sociales de Estados Unidos manifestó que “intentar obtener información sanitaria de Internet es como beber de una manguera de incendios, sin saber siquiera de dónde procede el agua”.
Todo lo anterior, unido a la personalidad de cada padre/madre, conforma toda una gama de comportamientos y conductas de los adultos acompañantes que obligan al odontólogo a reconducir la situación para que la conducta del niño no sea influenciada negativamente (8, 12). El profesional debe saber que no todos los padres cooperan inicialmente para que la conducta del niño sea apropiada (13, 14). De hecho la mayoría de los padres no saben cómo hacerlo y nosotros debemos reconocer su actitud en la consulta y conseguir que, la incuestionada influencia que tienen los padres, sea una ayuda. La gran variedad de personalidades y comportamientos en la consulta pueden ser agrupados como:
Padre/madre sobreprotector/a
Suelen ser personas afables y que se relacionan bien con el profesional. Implícita o explícitamente ponen de manifiesto que “sólo él/ella” sabe tratar adecuadamente a su hijo en una situación “tan terrible como es venir al dentista”. Para ello recurre al engaño y a la distracción lo que termina por alterar seriamente la figura del odontólogo y deteriora el comportamiento del niño.
El trasfondo de esta conducta paterna es una inseguridad sobre su labor como padre y sobre la respuesta de su hijo. Necesita que le transmitamos reconocimiento y seguridad; y, tras esto, lo mejor es que permanezcan en la sala de espera.
Actualmente, probablemente, es la conducta paterna más frecuente (Figura 5).
 Padre/madre manipulador/a
Padre/madre manipulador/a
Suele creerse eficaz, resolutivo y acostumbrado a tomar decisiones. Acude al profesional para que solucione un problema que ha trastocado la organización familiar. Hacer que priorice la salud bucal de su hijo frente a sus trabajos y ocupaciones es muy difícil, sin embargo no lo dice sino que utiliza al niño para conseguir lo que quiere, ya sea el tratamiento que le parece o las citas a su gusto. Argumentan que al niño no le gusta determinada cosa o que tiene actividades extraescolares a las que no puede faltar, con el fin de acomodar la agenda del odontólogo a su propia conveniencia.
Hay que reconocer desde el comienzo a estos padres ya que si permitimos que nos manipulen, cada vez lo harán más. Hay que tratarlos con amabilidad pero con seguridad y firmeza.
Padre/madre negligente
Son padres que, generalmente, se ocupan e implican poco en la educación de sus hijos aunque cubren ampliamente las necesidades físicas si éstas pueden comprarse. No se preocupan especialmente por la salud general y, mucho menos, por la salud bucal.
Estos padres no respetan el tiempo ni el trabajo del profesional, faltan a las citas y no siguen las indicaciones que les damos. Los niños suelen tener una conducta alterada que manifiestan en el tratamiento odontológico, sea mostrando su inseguridad o con rechazo manifiesto.
No hay que sorprenderse. No todos los padres prestan a sus hijos el apoyo emocional necesario para convertirse en adultos maduros (15), aunque sería deseable. En nuestra relación con ellos será muy difícil que logremos cambiarlos, por el contrario tendremos que reconocerlos y aprender a convivir profesionalmente.
Padre/madre hostil
Presenta un claro negativismo hacia los profesionales de las ciencias de la salud, sea porque ha tenido experiencias previas negativas o, en nuestro caso, por tener un concepto erróneo sobre los odontólogos que manifiesta muchas veces alegando que cobran honorarios injustos.
Tienen un trasfondo de inseguridad y confusión producido por un ambiente desconocido para ellos, manifestando conductas de desprecio y agresividad. Son personas cuyo trato es muy incómodo y hacen necesario mostrar mucha seguridad. No debemos permitir que nos intimiden y tendremos que “demostrarles científicamente” que conocemos nuestra profesión y no pretendemos engañarle. Si aceptan estas premisas podremos tratar a sus hijos o, si no, les aconsejaremos que acudan a otro profesional en el que confíen más. Muchas veces manifestarles que no tenemos interés en que se queden, les desconcierta y reflexionan sobre su actitud.
Los hijos de estos padres mostrarán durante el tratamiento dental desconfianza y falta de colaboración.
Padre/madre colaborador/a
Son los que nos gustaría tener siempre en la consulta. Suelen ser padres con madurez como personas y que depositan su confianza en nosotros para que nos ocupemos de la salud bucal de sus hijos.
Conocen y respetan la ansiedad que produce el tratamiento, pero no la incrementan sino que estimulan a sus hijos para que acepten las incomodidades del tratamiento dental. El respeto lo extienden a nosotros reconociendo nuestra competencia profesional por lo que colaboran en todo lo que les pedimos y siguen las instrucciones que indicamos para el hogar.
Los niños son generalmente seguros y, en la consulta, colaboradores y respetuosos.
El niño
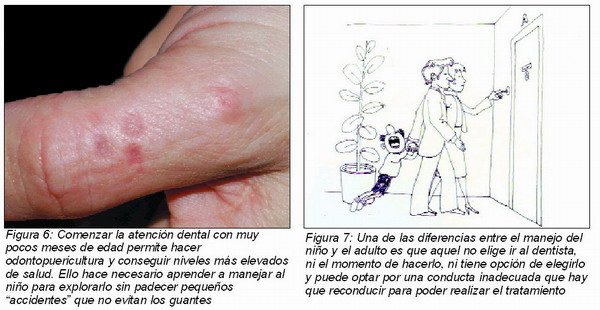
El paciente puede ser muy joven. Esta es la situación ideal. Comenzar la atención dental con muy pocos meses de edad permite hacer odontopuericultura en vez de odontopediatría y conseguir niveles más elevados de salud. También entraña la necesidad de que el odontólogo tenga mayores conocimientos sobre el crecimiento y desarrollo normal, en el sentido más amplio del ser humano. Tratar pacientes infantiles conllevará la necesidad de adaptarnos en pocos minutos a grandes diferencias de talla y peso, del grado de comprensión, de la expresión del lenguaje verbal y no verbal, de los niveles de socialización, etc., haciéndolo con eficacia y eficiencia (Figura 6).
Sin embargo, los rasgos que caracterizan a una determinada personalidad se manifiestan muy tempranamente y son relativamente estables, aunque influenciables por factores culturales y el entorno (10).
La personalidad se define como un conjunto único de características y patrones de comportamiento (incluyendo pensamientos y emociones) estables que influyen en la forma en que el individuo se adapta a su entorno (10).
De modo que, paradójicamente, nuestros pacientes manifiestan la gama de personalidades que estamos acostumbrados a reconocer en el adulto pero los procesos de aprendizaje, la comunicación con el entorno, la autonomía y otros procesos del desarrollo tendrán su mayor expresión mucho más tarde, dando lugar a situaciones frecuentes en que el niño está en la consulta porque sus padres lo ha traído, no solicita ni entiende el concepto de atención dental ni la necesidad de sufrir incomodidades para recibirla y si, tuviera capacidad de elección, probablemente no nos hubiera elegido a nosotros sino a otra persona que se ajustase más a su personalidad (Figura 7). Pero no tiene autonomía para elegir al profesional o cambiarlo, como hacen sus padres. Todo esto puede concretarse en una conducta disruptiva (Figura 8).
 Por tanto es muy poco práctico, y no es el objetivo, pretender convertirnos en amigos de nuestros pacientes, sino que debemos ofrecerles competencia profesional, respeto, cariño y todas las técnicas posibles para disminuir su ansiedad, lograr su colaboración, mejorar su autoestima y obtener el mejor tratamiento posible.
Por tanto es muy poco práctico, y no es el objetivo, pretender convertirnos en amigos de nuestros pacientes, sino que debemos ofrecerles competencia profesional, respeto, cariño y todas las técnicas posibles para disminuir su ansiedad, lograr su colaboración, mejorar su autoestima y obtener el mejor tratamiento posible.
Frecuentemente olvidamos que el entorno de la consulta dental es agresivo a todos los sentidos. El equipamiento e instrumental es frío, de formas desagradables y suena mal; los materiales tienen olor y sabor malo; y las personas, nosotros, somos inicialmente desconocidos. Por todo esto, y para disminuir la ansiedad que provoca todo lo desconocido, hay que cuidar que nuestras clínicas estén ordenadas y tengan muy pocos instrumentos a la vista. Al principio nos aproximaremos al niño sin instrumentos en la mano y la incorporación de éstos se hará progresivamente, cuidando de hacerlo con una explicación breve y movimiento suave que evite el factor sorpresa. Prepararemos al niño para la incorporación de olores y ruidos nuevos. Hay que ser sincero, modular la voz y ser enfático, pero, además, suele ser necesario utilizar lenguaje sustitutivo para que nos entienda, ya que nuestros instrumentos y técnicas tienen nombres muy complicados, y para no elevar innecesariamente la ansiedad con palabras como “inyección”, “jeringa” “arrancar”, “quitar” “sangre” y otras muchas.
Los padres y los niños en la primera visita
Cuando tratamos pacientes infantiles, no hay que olvidar que los niños son hijos de sus padres y éstos, únicamente, esperan de nosotros que nos ocupemos del cuidado de la salud bucal. Los padres no quieren ser juzgados como padres, ni educados para ser mejores padres.
Por otro lado, habitualmente los padres no tienen conocimientos ni se plantean cómo preparar a su hijo para el tratamiento dental y tenemos que enseñarles, en la primera visita, cómo contestar a las preguntas de sus hijos para interactuar adecuadamente según la edad, características y necesidades de sus hijos. Esta es la cita más importante de toda la etapa infantil. Obliga a aplicar todos los conocimientos odontológicos para obtener una historia clínica y realizar una exploración que permita hacer un diagnóstico de presunción, para determinar que pruebas complementarias se necesitan con el fin de llegar al diagnóstico definitivo. En la primera visita se aplican los conocimientos de psicología y las técnicas de comunicación y, una buena entrevista estructurada, nos permite saber de forma bastante fiable las características de los padres y de los niños así como la mejor manera de relacionarnos con unos y otros.
La primera visita debe considerarse en todo su valor médico y no hay que confundirla con la obtención de un presupuesto que es un acto administrativo. No puede presuponerse que los padres nos aportarán espontáneamente los datos relevantes de la historia médica del niño; muchos padres de niños sanos no conocen los datos médicos concretos de sus hijos y, mucho menos, sabe los que son importantes para el tratamiento dental (16) sino que hay que obtenerlos mediante una cuidadosa anamnesis. Establecer una buena comunicación es fundamental. Como se ha mencionado, los padres influencian casi todos los aspectos de la personalidad y desarrollo social de sus hijos y éstos adoptan los valores y conductas de sus padres (10), por tanto nuestra actuación correcta mejorará la conducta futura de unos y otros.
Hay que hacer énfasis en que el tratamiento odontopediátrico no es como la consulta pediátrica. Esta suele ser breve y muy limitada en cuanto al instrumental utilizado y los procedimientos clínicos. En un niño sano puede estar limitada al control del peso y talla, exploración física general y, ocasionalmente, la administración de alguna vacuna. En nuestro caso la duración es mucho más larga, el campo de trabajo muy limitado y comprometido, los instrumentos son cortantes y las técnicas físicamente agresivas, requiriendo obligatoriamente la colaboración activa del paciente durante el tiempo de permanencia en la consulta y, a veces, posteriormente.
Actualmente esto choca frontalmente con los cambios en las técnicas educativas en que hay desaparición de normas conductuales. El concepto de acatar la disciplina está en desuso y puede afirmarse que los padres no se plantean lo que deben hacer ellos y sus hijos para que el tratamiento dental se lleve a cabo, sino que esperan que el dentista lo haga todo al gusto de ellos. Esto, ha llevado a cambios fundamentales en la aceptación de las técnicas convencionales para el manejo de la conducta del niño y en la importancia de controlar la ansiedad de los padres ya que se acepta que existe una asociación directa entre la ansiedad de los padres y de los niños (17).
El odontólogo y su equipo
El odontólogo y los miembros del equipo que tratan niños, también lo tienen difícil. No hay que olvidar que, a menudo, los profesionales son padres sometidos a las mismas presiones que se han mencionado, pero que además viven el otro lado del problema.
Ahora los dentistas que trabajan con niños tienen más ventajas. El entorno es más amigable, los materiales mejores y más estéticos, la tecnología ha mejorado mucho, etc., pero permanece el problema de siempre: como dar salud a una variedad de niños que son desde cooperativos a desafiantes, y que no siempre saben o quieren aceptar las incomodidades del tratamiento. Como personas a nosotros también nos gusta ser complacientes y no tener conflictos, pero esto hay que combinarlo con tratamientos largos, con instrumentos cortantes y técnicas consideradas quirúrgicas. El tiempo utilizado para aplicar técnicas para la modificación de la conducta no se entiende ni se retribuye suficientemente.
Siempre se ha reconocido el potencial estresante que nuestra profesión tiene. Son innumerables los trabajos científicos referidos a enfermedades profesionales derivadas de la práctica de la odontología en general. Dado que la incorporación en España de nuevos profesionales a la odontología es muy numerosa, podemos referirnos al trabajo de Godwin (18) en el que refiere que la mayor fuente de estrés, en los recién graduados, es el manejo del paciente de cualquier edad afectando al 73 por ciento de los odontólogos. En nuestro propio estudio (19) sobre las variaciones de la ansiedad en los alumnos a lo largo de la Licenciatura de Odontología, los picos de aumento coincidían con la incorporación a las prácticas clínicas y puesta en contacto con el paciente. Dado que la tendencia actual es hacia un aumento de las mujeres dentistas, es interesante reseñar la existencia de numerosos estudios refiriendo unos niveles de ansiedad diferentes, y generalmente más elevados, en mujeres que en hombres (17, 19).
Pero no a todos los odontólogos les gusta tratar niños. López Jordi (14) describe el comportamiento de los profesionales ante los niños y plantea una clasificación que resulta de gran interés práctico. Los divide en:
Profesionales que prefieren tratar adultos
No le gusta tratar niños y siente el rechazo de los mismos. Si no tiene más remedio, los trata con desagrado y hasta con malhumor. Trata de terminar lo antes posible y provoca en los niños experiencias realmente desagradables y conductas difíciles.
Profesionales que tratan niños sin tener los conocimientos necesarios ni suficientes.
La autora, López Jordi, expresa: “Podrán lograr la asistencia del niño, pero no en forma eficaz. No logran cumplir con los objetivos de la odontopediatría, en el sentido de generar pacientes física y emocionalmente sanos”.
Muchos de ellos temen consciente o inconscientemente a los niños, otros son sobreprotectores, intentan “comprarlo” con regalos o hacen técnicas dilatorias hablando y jugando excesivamente con el niño para demorar el tratamiento. A veces realizan tratamientos limitados.
Profesionales especializados en la atención de pacientes infantiles
Son aquellos capaces de realizar tratamientos efectivos y eficientes para la salud bucal del niño y desarrollar una actitud positiva hacia el tratamiento.
Ciertamente la plétora de profesionales, el incremento de los seguros y la implantación de programas públicos de atención al niño, ha obligado a muchos profesionales a tratar a niños sin tener especial interés en ello y sin que la retribución económica o social sea muy gratificante. Además, las leyes, en vez de pedirnos cuidados razonables, exigen garantías inconcebibles para una labor sanitaria.
Todo esto puede conducir a una desmotivación de los profesionales que hay que evitar. El “Síndrome de estar quemado” es una patología severa y frecuente en los profesionales sanitarios que tenemos que tratar de prevenir. Hacer el análisis de nuestra propia personalidad, el conocimiento de nuestra conducta y motivaciones, saber cuáles son nuestras aspiraciones, frustraciones o conflictos personales, que nos obligan a un autocontrol excesivo en la consulta, nos puede ayudar. Es útil no autoengañarnos sobre nuestra predisposición a tratar o a no tratar niños, reconocer la ansiedad del niño-padres y la interrelación con la propia así como nuestra capacidad de autocontrol, lo que nos permitirá determinar qué niños son “difíciles para cada uno de nosotros” y sopesar si hacemos el esfuerzo para tratarlos o vamos a derivarlos.
¿Tenemos que cambiar?
Probablemente no tenemos que cambiar pero tenemos que adaptarnos. Quizás el camino sea hacia la obtención de reconocimientos de “calidad o excelencia” tal como la sociedad actual demanda. Tenemos que aceptar los cambios sociales igual que lo hacemos con las nuevas tecnologías y adaptarnos a ellos, con la certeza de que tras esta etapa cambiante el futuro, aunque distinto, será probablemente mejor.
Nacht y Truokin (20) expresan que la búsqueda de calidad es, posiblemente, la razón de más peso de los padres para la selección del profesional y la clínica. Ellos expresan: “La calidad en la atención dental en los niños es usualmente intangible. Es una sensación, un sentimiento de los pacientes o de los padres cuando llegan a nuestra consulta. Es la suma de tiempo y servicios proporcionados a cada paciente. Es una actitud, un sentimiento a través de la consulta que cala desde el doctor pasando por las enfermeras hasta los pacientes y los padres”. Según esto hay dos aspectos a tener en cuenta: ofrecer una atención odontopediátrica de calidad y hacer que los padres perciban la calidad. La primera no conlleva automáticamente a la segunda.
Los aspectos más relevantes, a nuestro juicio, se pueden agrupar en tres apartados:
A) Actualización científica.
Partimos de la base de que todos los profesionales intentamos actualizar nuestros conocimientos y mantenernos al día en los avances científicos y tecnológicos. Esto tiene que incluir también al personal auxiliar al que, en el ámbito de sus competencias, tenemos que mantener actualizado ya sea asistiendo a cursos o formándolo nosotros mismos.
Los padres deben recibir señales sutiles de que utilizamos técnicas y materiales actuales. Pequeños comentarios nuestros o de la enfermera pueden servir para ello, pero también hay que cuidar de no caer en la pedantería o lo ridículo.
B) Potenciar los indicadores externos de excelencia
Los padres buscan una profesionalidad que hay que demostrar en todas nuestras acciones. Usualmente el primer contacto es telefónico por lo que la persona que contesta debe conocer las técnicas de comunicación telefónica para causar buena impresión. En la sociedad actual el aspecto de la clínica, la limpieza, la ropa y aspecto general del personal, el lenguaje que se usa, etc. son variables a las que prestar especial cuidado.
Buscaremos un equilibrio con el medio social donde prestamos nuestros servicios, pero siempre ayuda que los padres perciban que utilizamos materiales desechables o estériles, que sus hijos no tienen peligro de contraer enfermedades y que los cuidamos. Acciones como la utilización de gafas para proteger nuestros ojos y los de nuestros pacientes se agradece mucho.
Se ha demostrado que pocos odontólogos dan suficiente importancia a la completa comunicación con los padres, niños y con los otros miembros del equipo, sin embargo los pacientes y padres están sumamente atentos a ello llegando a ser mucho más determinante para la valoración profesional que otros parámetros de calidad.
Hay que unir a todo esto las circunstancias de diversidad cultural, idiomática, etc., derivadas del incremento de adopciones e inmigración.
C) Adaptar las técnicas del manejo de la conducta padres-niños a los cambios educativos y sociales imperantes
La inversión de nuestro tiempo y el de nuestro equipo en informar a los padres, explicarles nuestro diagnóstico, ayudarles a tomar decisiones sobre el tratamiento de sus hijos conociendo el pronóstico y qué es lo que esperamos de ellos será una buena manera de conseguir padres colaboradores, eliminar reticencias y demostrar nuestra competencia para el mejor cuidado de la salud de sus hijos.
Los dentistas que tratamos niños aplicamos rutinariamente técnicas para el manejo ampliamente contrastadas científicamente: comunicación no verbal, explica-muestra-haz, refuerzos, distracción, control de voz, técnicas de remodelación de la conducta, etc., con excelentes resultados. Estamos obligados a aprender a utilizar la comunicación no verbal, y cuidar el lenguaje corporal. Durante el trabajo, invadimos el espacio personal llegando a la distancia considerada íntima y ésta tiene que ver con sentimientos de agresión pero también de amor, confidencia, confortar o protección. Tendremos que aprender a utilizar este hecho a nuestro favor.
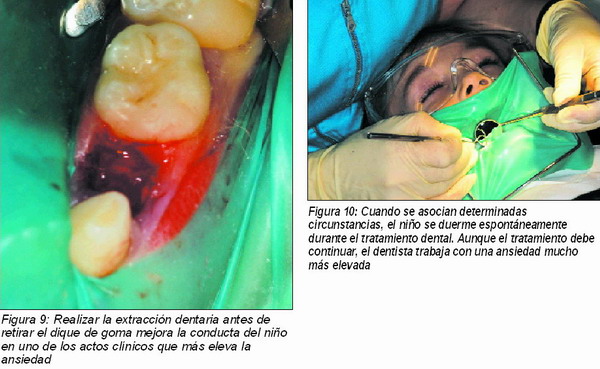
Las técnicas mencionadas, las convencionales, siguen siendo oportunas (9-11, 21), sin embargo debemos recordar que los cambios educativos familiares responden a la filosofía de “complacer al niño” y los padres van a aceptar, cada vez menos, aquellas maniobras que entrañan una mínima restricción o las técnicas de mano sobre boca aunque sigan mostrándose eficaces (7-12, 21). Actualmente es imprescindible solicitar el consentimiento informado, incluyendo la autorización para la aplicación de técnicas de manejo de la conducta (Figuras 9 y 10).
Algunos padres nos exigen que, de forma milagrosa, consigamos de sus hijos la aceptación de normas que ellos no consiguen. Generalmente esto no es posible, por lo que está incrementándose la utilización de las técnicas farmacológicas, sea la sedación o la anestesia general.
El uso de sedación, superficial o profunda, debe decidirla el profesional después de realizar una historia detallada. La elección del fármaco (de entre los apropiados) dependerá de los conocimientos, experiencia, fines y de si va a aplicarla el odontólogo o un anestesista. En todo caso, hay que saber que entre las complicaciones posibles están los problemas respiratorios que puede derivarse en problemas cerebrales o incluso muerte. Los problemas menores son los vómitos, las conductas irracionales o paradójicas con excitación (frecuentemente asociadas a dosis bajas del fármaco), alteraciones severas de los parámetros fisiológicos como frecuencia cardiaca y otros. El odontólogo y su equipo deben disponer de los fármacos necesarios para tratar una complicación, mayor o menor, y dominar las técnicas de reanimación ya que en esas circunstancias la tendencia es a quedarse bloqueado. En todo caso, no elimina la necesidad de aplicar anestesia local y los fármacos interactúan con ésta.
En niños pequeños la sedación tiene muchos riesgos y muchos anestesistas no la consideran indicada. Nosotros le encontramos una utilidad muy limitada ya que para un tratamiento odontopediátrico requiere, como mínimo, el mismo número de citas que sin premedicación por lo que no evita la necesidad de que los padres colaboren y, por tanto, su enfrentamiento con el niño.
Los autores, en su experiencia personal, encuentran que en los últimos 10 años se ha incrementado la frecuencia de padres que acuden demandando la anestesia general para eliminar el conflicto. En muchos casos las técnicas de remodelación de la conducta podrían ser eficaces, y así se informa, sin embargo ellos optan por la realización de todo el tratamiento dental en una única sesión utilizando anestesia general (22) (Figura 11).
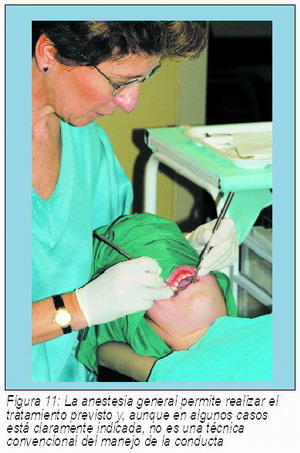 Consideramos que la experiencia mencionada, sobre la demanda de anestesia general, es un indicador de los tiempos cambiantes que vivimos. Sin embargo, nuestra profesión es de servicio a los pacientes y, aunque las épocas de cambio causan inquietud, el desafío es muy atractivo y esperanzador.
Consideramos que la experiencia mencionada, sobre la demanda de anestesia general, es un indicador de los tiempos cambiantes que vivimos. Sin embargo, nuestra profesión es de servicio a los pacientes y, aunque las épocas de cambio causan inquietud, el desafío es muy atractivo y esperanzador.
Correspondencia
Elena Barbería Leache.
Facultad de Odontología. Departamento de Estomatología IV.
Universidad Complutense.
Plaza de Ramón y Cajal s/n 28040 Madrid
barberia@odon.ucm.es S



