Complicaciones en Odontología: reacción de hipersensibilidad tipo I o anafilaxia. Shock anafiláctico. Índice
— Introducción.
— Fisiología inmunitaria.
— Concepto y tipos de hipersensibilidad.
— Concepto y fisiopatología de la anafilaxia.
— Etiología.
— Signos y síntomas.
— Tratamiento.
— Prevención.
— Conclusiones.
— Bibliografía.
Introducción
El tratamiento odontológico puede conllevar, en ocasiones, situaciones clínicas atípicas, no deseables y comprometidas para la vida del paciente que conocemos como emergencias o complicaciones en el ámbito de la consulta odontológica. La diversidad de sustancias que se utilizan diariamente en la clínica, como anestésicos locales, resinas, materiales de impresión, plásticos, látex o los propios antibióticos que prescribimos, hace que las reacciones alérgicas o de hipersensibilidad a estos productos sean una consecuencia patológica de su utilización. Estas reacciones, además, pueden desencadenar un cuadro más grave denominado shock anafiláctico, que se caracteriza por ser una complicación mayor dentro de las reacciones alérgicas ya que puede derivar en la muerte del paciente.
El odontólogo profesional y su equipo auxiliar deben reunir una serie de conocimientos teóricos y prácticos destinados a resolver todas aquellas emergencias que pudiesen darse de la manera más ortodoxa posible. Para ello, existen cursos de formación continuada sobre emergencias o complicaciones en la clínica muy aconsejables para el odontólogo. A su vez la clínica dental bien equipada no debe echar en falta la logística necesaria para actuar ante este tipo de problemas amén de establecer unas fluidas rutas de comunicación con algún servicio de urgencias hospitalario cercano.
Una completa historia clínica es imprescindible para detectar anormalidades o desequilibrios que nos conducirán a la deseable prevención del hecho crítico. Las reacciones alérgicas deben detectarse y reflejarse en el historial clínico de cada paciente preguntándole sobre “alergias” de las que evidentemente tenga conocimiento. Las desconocidas, pueden prevenirse mediante procedimientos diagnósticos poco usuales en odontología y a nuestro juicio tan sólo aplicable a casos excepcionales. Realizamos una búsqueda en la literatura acerca de este tema y se propone un modo de actuación en caso de reacciones de hipersensibilidad tipo I o anafilaxia y en caso de instauración de un shock anafiláctico.
Fisiología inmunitaria
Para comprender mejor las reacciones alérgicas a sustancias utilizadas en Odontología consideramos oportuno hacer un breve recordatorio de conceptos básicos de inmunología. Sabemos que el mantenimiento de la homeostasis o equilibrio del organismo se efectúa mediante las defensas o mejor llamadas resistencias a la enfermedad. En realidad es una resistencia a los microorganismos patógenos y a sus toxinas que desencadenan la patología. Existe una resistencia inespecífica y una específica. La primera combate la enfermedad mediante mecanismos fisiológicos como la protección mecánica de la piel y membranas mucosas como por ejemplo la mucosa oral, que está formada por un epitelio escamoso estratificado y un tejido conjuntivo subyacente que otorga protección, las sustancias antimicrobianas como el interferón (constituido por dos tipos principales: el tipo I, que engloba el interferón alfa y beta, y el tipo II, correspondiente al interferón gamma) y sistema del complemento (que está formado por un grupo de proteínas plasmáticas que “complementan” o potencian determinadas reacciones inmunitarias inflamatorias y alérgicas), las células NK (natural killer), la fagocitosis, la inflamación y la fiebre. Por otro lado, la resistencia específica o también llamada inmunidad, que es la capacidad del organismo para defenderse de agentes invasores concretos como bacterias, toxinas, virus y tejidos extraños actúa frente a la enfermedad mediante dos mecanismos:
1. La inmunidad mediada por células T o inmunidad celular. En esta forma las células TCD8+ se convierten en células T citolíticas, que atacan de forma directa a las sustancias invasoras.
2. La inmunidad mediada por anticuerpos o inmunidad humoral, que es llevada a cabo por células B capaces de activarse cuando entran en contacto con un antígeno o alergeno en forma de sustancia incluida en cualquier producto utilizado en Odontología y desencadenar la proliferación y diferenciación de células plasmáticas que tienen la capacidad de secretar anticuerpos o inmunoglobulinas con la misma especificidad de antígeno que el receptor de la célula B progenitora o inactivada. (véase Figura 1)
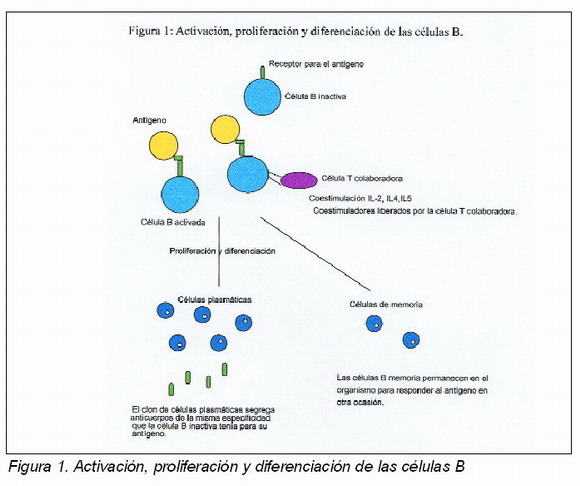
Por tanto, podemos establecer que existen dos características fundamentales que distinguen a la inmunidad de la respuesta inespecífica que son, por un lado la especificidad, como la capacidad de distinguir entre moléculas propias o extrañas y la memoria, memoria para la mayoría de los antígenos con los que se ha tenido contacto previo, de tal forma que un segundo encuentro origina una respuesta más agresiva incluso. En las reacciones alérgicas es precisamente en esa segunda exposición cuando se generan las respuestas anormales.
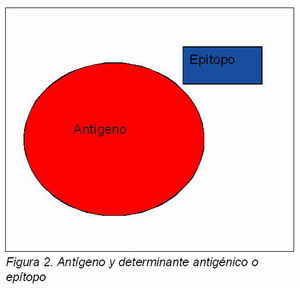 El organismo reacciona ante el antígeno o alergeno considerándolo un cuerpo extraño y desencadenando una serie de respuestas inmunitarias específicas. Los antígenos poseen dos características básicas: la inmunogenicidad, como la capacidad que tiene el cuerpo extraño de producir una respuesta inmunitaria, y la reactividad, que hace referencia a la reacción que tienen ante los anticuerpos. Los antígenos tienen en su estructura unas moléculas llamadas determinantes antigénicos o epítopos (véase Figura 2) que se encargan de hacer contacto con los anticuerpos sintetizados precisamente a partir de esos epítopos y que proceden de la diferenciación de la células B activadas en células plasmáticas.
El organismo reacciona ante el antígeno o alergeno considerándolo un cuerpo extraño y desencadenando una serie de respuestas inmunitarias específicas. Los antígenos poseen dos características básicas: la inmunogenicidad, como la capacidad que tiene el cuerpo extraño de producir una respuesta inmunitaria, y la reactividad, que hace referencia a la reacción que tienen ante los anticuerpos. Los antígenos tienen en su estructura unas moléculas llamadas determinantes antigénicos o epítopos (véase Figura 2) que se encargan de hacer contacto con los anticuerpos sintetizados precisamente a partir de esos epítopos y que proceden de la diferenciación de la células B activadas en células plasmáticas.
Los anticuerpos están formados por una serie de glucoproteínas denominadas s globulinas. Es por esto, por lo que también conocemos a los antígenos con el nombre de inmunoglobulinas.
Existen cinco tipos distintos de inmunoglobulinas, cada una de ellas con unas funciones y, características distintas. Estas son: la IgG, IgA, IgM, IgD y la IgE. La IgE representa menos del 0, 1 por ciento de todos los anticuerpos, se localizan en mastocitos y basófilos y actúa de manera importante en las reacciones de hipersensibilidad.
Concepto y tipos de hipersensibilidad
En determinados individuos, ciertos antígenos pueden desencadenar una respuesta inmunitaria anormal, exagerada o inapropiada dando lugar a una reacción que puede desencadenar una lesión tisular u orgánica de variable gravedad. A este tipo de respuesta inmunitaria se le conoce con el nombre de hipersensibilidad, y a los mecanismos inmunopatológicos implicados en ellas se les llama reacciones de hipersensibilidad. Hay que señalar que se produce una primera exposición al antígeno en la cual el sistema inmunológico reacciona normalmente y reconoce la sustancia. Es a partir de la segunda exposición y posteriores cuando el antígeno desencadena las respuestas intolerables que provocan los signos y síntomas.
Según Gell y Coombs existen cuatro tipos de reacciones de hipersensibilidad:
a) Reacción de hipersensibilidad tipo I o anafilaxia: es la más frecuente y la que se conoce también como de tipo “inmediato” y esta mediada por anticuerpos.
b) Reacción de hipersensibilidad tipo II o citotóxica: originada por la IgG o IgM destinadas a combatir antígenos de hematíes, linfocitos o plaquetas y también de células de los tejidos.
c) Reacción de hipersensibilidad tipo III o por complejos inmunitarios: desarrollada por anticuerpos IgA e IgM y por el complemento.
d) Reacción de hipersensibilidad tipo IV mediada por células o reacción de hipersensibilidad de tipo retardado: las células T activan los macrófagos que van a ser los responsables de esta reacción que ocurre entre 12 y 72 horas después de la exposición al antígeno.
Concepto y fisiopatología de la anafilaxia
La anafilaxia es un cuadro clínico debido a la reacción de hipersensibilidad de tipo I. Se caracteriza por ser un proceso de hipersensibilidad o alergia que desencadena síntomas sistémicos y locales de forma súbita en la segunda o posteriores ocasiones en las que el antígeno entra en contacto con el organismo a través de la piel, aparato digestivo, respiratorio o por vía parenteral.
La reacción de hipersensibilidad tipo I está mediada por IgE. La unión que se establece entre las IgE que se hallan acopladas a mastocitos y basófilos y el antígeno o alergeno origina la señal que desencadena la liberación de los llamados mediadores de la anafilaxia tales como la histamina, la serotonina, las prostaglandinas, los leucotrienos, los tromboxanos, las cininas o la sustancia de reacción lenta de la anafilaxia (SRS-A). Todas estas sustancias van a ser las causantes de los fenómenos inflamatorios y de la sintomatología de la anafilaxia que puede desencadenar cuadros más graves como el shock anafiláctico.
 El mecanismo inmunopatológico que desencadena la anafilaxia empieza con determinada sustancia utilizada en odontología que se va a comportar como un antígeno o alergeno. Las células B inactivadas responsables de la inmunidad específica se encuentran en los ganglios linfáticos, el bazo o el tejido linfoide del aparato digestivo y poseen unos receptores para el antígeno. Una vez producida la interacción, la célula B se activa incorporando cierta cantidad de antígeno dividiéndolo en fragmentos peptídicos y combinándolo con el auto antígeno MHC-II y luego volviéndolo a colocar en su superficie. Las células T colaboradoras reconocen la unión antígeno-MHC-II y van a liberar coestimuladores denominados citocinas del tipo IL-2, IL-4 e IL-5. Estas citocinas van a participar en la división y diferenciación de las células B en plasmáticas. Las células B que no se diferencian a células plasmáticas permanecerán como células B memoria. Posteriormente el clon de células plasmáticas secreta anticuerpos con la misma especificidad de antígeno que el receptor de la célula B inactiva (ver Figura 1). Producen anticuerpos o IgE que se unen a mastocitos y basófilos formando tras su unión con el alergeno el complejo antígeno-anticuerpo. En la segunda o posteriores ocasiones en las que el alergeno entra en contacto con el organismo se va a acoplar a los anticuerpos IgE unidos a mastocitos y basófilos y se va a desencadenar la liberación de mediadores de la anafilaxia.
El mecanismo inmunopatológico que desencadena la anafilaxia empieza con determinada sustancia utilizada en odontología que se va a comportar como un antígeno o alergeno. Las células B inactivadas responsables de la inmunidad específica se encuentran en los ganglios linfáticos, el bazo o el tejido linfoide del aparato digestivo y poseen unos receptores para el antígeno. Una vez producida la interacción, la célula B se activa incorporando cierta cantidad de antígeno dividiéndolo en fragmentos peptídicos y combinándolo con el auto antígeno MHC-II y luego volviéndolo a colocar en su superficie. Las células T colaboradoras reconocen la unión antígeno-MHC-II y van a liberar coestimuladores denominados citocinas del tipo IL-2, IL-4 e IL-5. Estas citocinas van a participar en la división y diferenciación de las células B en plasmáticas. Las células B que no se diferencian a células plasmáticas permanecerán como células B memoria. Posteriormente el clon de células plasmáticas secreta anticuerpos con la misma especificidad de antígeno que el receptor de la célula B inactiva (ver Figura 1). Producen anticuerpos o IgE que se unen a mastocitos y basófilos formando tras su unión con el alergeno el complejo antígeno-anticuerpo. En la segunda o posteriores ocasiones en las que el alergeno entra en contacto con el organismo se va a acoplar a los anticuerpos IgE unidos a mastocitos y basófilos y se va a desencadenar la liberación de mediadores de la anafilaxia.
La histamina se libera cuando su célula progenitora se lesiona y va a provocar vasodilatación, con aumento de la permeabilidad de los vasos, así como broncoconstricción. Las prostaglandinas, en concreto las de la serie E, se liberan cuando las células se dañan y coadyuva en los efectos de la histamina. Los leucotrienos provocan aumento de la permeabilidad y las cininas además de tener las mismas funciones que las anteriores actúan como agentes quimiotácticos en la fagocitosis.
Etiología
Durante el tratamiento odontológico podemos utilizar una diversa gama de sustancias y productos en forma de anestésicos locales, antibióticos, analgésicos, antiinflamatorios, resinas, materiales plásticos, etc. Estas sustancias se asimilan en el organismo como agentes extraños y en ocasiones pueden desencadenar reacciones anafilácticas.
Los anestésicos locales pueden inducir reacciones alérgicas. Afortunadamente utilizamos los anestésicos del tipo amida (articaína, lidocaína, mepivacaína…) que ofrecen menor porcentaje de aparición de alergias que los del grupo éster. Estos últimos tienen un componente fuertemente alergénico como es el ácido paraaminobenzoico. Normalmente las reacciones alérgicas inducidas por anestésicos locales suelen ser localizadas a nivel cutáneo en forma de urticaria y prurito. No obstante también pueden darse situaciones de anafilaxia conducente al shock. En muchas ocasiones la reacción no es producida por el propio anestésico sino por alguno de sus componentes como antioxidantes, vasoconstrictor o agentes bacteriostático-conservantes como el parabeno o el metilparabeno que posee una estructura química similar al ácido paraaminobenzoico.
Otros fármacos que pueden provocar reacciones de hipersensibilidad son los antibióticos. Son importantes desencadenantes del shock y entre los más alergénicos cabe destacar la penicilina, la ampicilina y la tetraciclina.
No hay que olvidar tampoco que determinados fármacos utilizados en la sedación consciente, sobre todo en el tratamiento odontológico infantil como las benzodiacepinas, el clorhidrato de hidroxicina o la meperidina, pueden producir reacciones de hipersensibilidad aunque estos casos son más inusuales.
Por otro lado el látex es un material que utilizamos en Odontología frecuentemente en forma de guantes o diques de goma para aislamiento (véase Foto 1). La hipersensibilidad a este material es bastante frecuente en pacientes atópicos y en personas muy expuestas, como por ejemplo el equipo profesional que trabaja en clínica. Pero además del látex existen otros materiales que pueden desarrollar hipersensibilidad como los acrílicos, composites, adhesivos dentinarios, eugenol, soluciones de limpieza y desinfección y aleaciones metálicas. Prácticamente podemos señalar que todos los materiales son potencialmente alergénicos para determinados pacientes. Hay que recordar que muchos de estos agentes son irritantes además de alergénicos y pueden provocar erupciones cutáneas que no constituyen verdaderas reacciones de hipersensibilidad.
Existen otra serie de causas que las podemos englobar como factores de riesgo intrínsecos como son los niveles y el control de la producción de IgE, el déficit de células T o B o la herencia genética.
 Signos y síntomas (ver Tabla 1)
Signos y síntomas (ver Tabla 1)
Sintomatológicamente las reacciones de anafilaxia o de tipo inmediato pueden presentarse de forma localizada o bien de manera generalizada. Las manifestaciones locales pueden darse como un cuadro clínico per se sin considerarlo como un problema vital y tratarlo convencionalmente con antihistamínicos. Pero tenemos que considerar que estas manifestaciones locales pueden ser el inicio de una anafilaxia generalizada. Generalmente la precocidad de instauración de la clínica tras la administración del alergeno es directamente proporcional a la gravedad del cuadro.
La histamina liberada por mastocitos y basófilos va a ser la principal sustancia encargada de provocar los síntomas debido a sus principales acciones de vasodilatación y broncoconstricción.
La anafilaxia localizada se caracteriza por la aparición en la zona de administración del alergeno de urticaria, que se inicia con prurito en la zona de liberación de histamina. La reacción cutánea es la más frecuente, apareciendo ronchas de piel que se aprecian como zonas edematosas sobre eritemas y eccema. Puede producirse la afectación de vasos sanguíneos profundos, en concreto en el tejido subcutáneo originando un cuadro denominado angioedema. El angioedema se localiza preferentemente en labios, lengua y región periorbitaria. Los fármacos más comúnmente asociados al angioedema son la penicilina, el ácido acetilsalicílico y la codeína. Es fundamental diferenciar el angioedema del edema angioneurótico hereditario en el cual es común la afectación de extremidades y tracto gastrointestinal y sus síntomas son desencadenados por estrés y trauma.
La sintomatología de la anafilaxia generalizada puede darse a nivel cutáneo, cardiovascular, gastrointestinal y respiratorio.
Los signos cutáneos son casi idénticos a los presentados en la anafilaxia localizada. La afectación del aparato digestivo se da posteriormente a la aparición de alteraciones cutáneas y se presenta como dolor abdominal, vómitos y diarrea. La pérdida de control de esfínteres es un signo de mal pronóstico.
A nivel cardiovascular se va a producir una vasodilatación generalizada que contribuye a disminuir la presión sanguínea. La permeabilidad de los vasos favorece el paso de líquidos del torrente circulatorio a los tejidos lo cual disminuye la volemia y origina un déficit en el aporte sanguíneo cerebral. El paro cardíaco puede suponer una complicación mayor dentro de la anafilaxia que provoque la muerte. Aparece cianosis que incluye los labios o el lecho ungueal, palidez, mareos, confusión y vértigo. Se aprecia taquicardia, palpitaciones, hipotensión y pérdida de conocimiento.
En lo referente a la sintomatología respiratoria podemos distinguir dos procesos:
a) La broncoconstricción, que generada por la histamina produce un espasmo del músculo liso bronquial que el paciente refiere como compresión torácica seguida de tos, apreciándose sibilancias y detectando disnea. El paciente presenta dificultad respiratoria.
b) El edema de glotis debido a que el angiodema en su tamaño afecta a la laringe. El paciente presenta disnea y estridor laríngeo. Si se pierde la respiración aparecen movimientos torácicos desproporcionados y el paciente pierde el conocimiento generando shock.
Hay que reseñar que en una reacción de anafilaxia localizada la manifestación clínica típica es la reacción cutánea. No obstante pueden aparecer síntomas respiratorios debido a la boncoconstricción y el angiodema y ser la única manifestación de la reacción localizada.
El shock anafiláctico es una complicación de la anafilaxia generalizada que podemos incluir dentro de lo que conocemos como shock distributivo. En el shock distributivo lo que falla es la distribución de la volemia por un aumento de la capacitancia del sistema vascular secundaria, generalmente a una vasodilatación capilar que conduce a una pérdida del sincronismo funcional de la microcirculación.
Clínicamente diagnosticaremos shock cuando aparecen tres o más de los siguientes signos:
• Tensión arterial inferior a 80 mmHg.
• Diuresis horaria inferior a 20 ml/hora.
• Taquicardia superior a 130 latidos/minuto.
• Índice cardiaco inferior a 2, 3 o mayor de 8, 1 minuto/m2.
• Palidez, frialdad de piel, sudoración y cianosis periférica.
• Ácido láctico superior a 2 mmol/dl.
El shock anafiláctico es un cuadro que compromete la vida del paciente. Aparece en 1 de cada 27.500 casos.
 Tratamiento (véase Tabla 2)
Tratamiento (véase Tabla 2)
Como señalábamos en la introducción, es fundamental que el equipo de salud bucodental esté capacitado para resolver cualquier tipo de eventualidad emergencial que se presente. Ante una reacción de hipersensibilidad de tipo inmediato lo primero que tenemos que hacer, y es algo que parece evidente, es detener el tratamiento que estemos realizando. Inmediatamente después deberemos monitorizar los signos vitales, es decir, valorar la vía aérea, la frecuencia y ritmo cardiaco y la tensión arterial. Para ello es imprescindible que tengamos en la clínica fonendoscopio y esfingomanómetro. Una vez examinados los signos vitales pueden darse tres situaciones:
La primera es la que se correspondería con lo que hemos denominado anafilaxia localizada en la que no existan manifestaciones respiratorias ni cardiovasculares. El tratamiento de esta situación pasa por la administración de antihistamínicos como la difenhidramina o la dexclorfeniramina en dosis de 50 mg y 5 mg respectivamente por vía IM o IV. Este tratamiento se prolongará por vía oral durante una semana en tomas cada 8 horas.
La segunda situación es aquella en la cual aparecen signos respiratorios pero no cardiovasculares y que consideramos como una anafilaxia localizada pero con manifestaciones respiratorias. Ante esta situación procederemos de la siguiente forma:
— Mantener al paciente en el sillón pero incorporado, en posición sentado.
— Administración de oxígeno. Para ello debemos disponer en la clínica de una botella de oxígeno con manómetro, caudalómetro (10-12 litros por minuto), mascarillas, balón autohinchable tipo Ambú, cánulas orofaríngeas de plástico de diferentes dimensiones y un sistema de aspiración con cánulas de succión.
Administraremos oxígeno en razón de 2-3 litros por minuto.
— Una de las principales medidas a adoptar es la administración de adrenalina conducente a contrarrestar los efectos vasodilatadores de la histamina elevando la presión sanguínea y despejando las vías aéreas. Debemos disponer de ampollas de adrenalina acuosa al 1:1000 y jeringas estériles (véase Foto 2). Inyectaremos 0,5 ml de adrenalina por vía subcutánea, intramuscular o intravenosa. En niños las dosis serán más bajas en torno a los 0,1, 0,3 ml según el peso y la talla. Si con esta medida los signos no mejoran, repetir la dosis a los 5-10 minutos.
 — Administraremos antihistamínicos que contrarresten los efectos de la histamina como por ejemplo la difenhidramina o la dexclorfeniramina en dosis de 5 mg por vía intravenosa.
— Administraremos antihistamínicos que contrarresten los efectos de la histamina como por ejemplo la difenhidramina o la dexclorfeniramina en dosis de 5 mg por vía intravenosa.
— Puede administrarse aminofilina en ampolla de 240 mg por vía IV para evitar hipotensión.
— Se utilizarán también corticoesteroides como la hidrocortisona en dosis de 200 a 500 mg por vía intravenosa.
Y la tercera situación que puede darse es aquella en la que se establece un shock anafiláctico en la que el paciente queda inconsciente:
— Posicionaremos al paciente en Trendelemburg.
— Permeabilizaremos la vía aérea con cánula de Guedel.
— Administración de oxígeno en razón de 2-3 litros por minuto.
— Administración de adrenalina acuosa al 1:1000 en dosis de 0,5 ml por vía subcutánea, intramuscular o intravenosa. En niños las dosis serán de 0,1 a 0,3 ml según el peso y la talla. Si con esta medida los signos no mejoran repetir la dosis a los 5-10 minutos.
— Se recomienda también la utilización de expansores del plasma, que son un grupo de sustancias como el dextrán, polivinilpirrolidona, gelatina o pectina que se emplean como sustitutivos de la sangre y tienen la propiedad de retener el líquido en el sistema vascular evitando la salida de éste a otros tejidos. Para este fin podemos utilizar también suero salino o solución de Hartman. Una vez rellenado el lecho vascular puede administrarse un simpático mimético como la fenilefrina (Efedrina ampollas de 5 mg) o etilefrina (Efortil ampollas de 10 mg) a dosis de 1 a 2 ampollas por vía IM o IV.
— Contrarrestaremos la acción de la histamina proporcionando antihistamínicos como la difenhidramina o dexclorfeniramina en dosis de 5 mg por vía intravenosa.
— Se utilizarán también corticoesteroides como la hidrocortisona en dosis de 200 a 500 mg por vía intravenosa.
— Si se produce parada cardiaca iniciar la reanimación cardiopulmonar.
A pesar de llevar a cabo un correcto tratamiento de la anafilaxia es imprescindible ponerse en contacto con un servicio de urgencias de un hospital cercano y trasladar al paciente en un vehículo de apoyo vital básico o avanzado. Para hacer fluido este tipo de acciones es importante tener anotado en un lugar cercano y visible todos aquellos teléfonos de interés que nos puedan servir de ayuda, como servicio de urgencias, ambulancias, farmacias, etc.
Prevención
La mejor forma de prevenir reacciones anafilácticas es elaborando una exhaustiva historia clínica preguntando al paciente sobre “alergias”. Los antecedentes de reacciones alérgicas medicamentosas y el conocimiento de los factores que desencadenan la anafilaxia nos permite tener más conocimientos para poder prevenir.
Existen una serie de pruebas diagnósticas que pueden ayudarnos a conocer si un paciente es alérgico o no a una determinada sustancia utilizada en Odontología. Son pruebas que apenas se utilizan en las actuales clínicas odontológicas pero que son la única forma que existiría de prevenir alergias que el paciente desconoce.
Las más utilizadas son las topicaciones cutáneas. Son parches o punciones de antígenos preparados especialmente para cada caso concreto. Si tras la administración aparece un halo eritematoso se considera reacción positiva.
Otras técnicas son la spruebas de provocación que consisten en administrar pequeñas cantidades del alergeno sospechoso para provocar la atopía.
Menos frecuente es la prueba de Prausnitz-Kutsner que consiste en la administración de suero de un individuo alérgico a otro sano. A las 24 horas si el paciente es alérgico aparecerá eritema.
Otras pruebas son las cuantificaciones de IgE, de histamina y la eosinofilia que permiten definir el perfil alérgico de un individuo.
Consideramos que las topicaciones cutáneas pueden llevarse a cabo en clínicas dentales en casos determinados no siendo las demás, pruebas que regularmente se puedan aplicar en la clínica diaria.
Conclusiones
Las reacciones anafilácticas son complicaciones clínicas que pueden darse en la consulta odontológica. Estas reacciones pueden derivar en un cuadro letal denominado shock anafiláctico. El shock es una emergencia que compromete la vida del paciente y exige de una actuación rápida y eficaz. Consideramos que es poco frecuente pero no por ello supeditamos su conocimiento e importancia respecto a otras complicaciones. La mejor actitud es la prevención, a través de una completa historia clínica que nos informe de antecedentes alérgicos que pudiese presentar el paciente. Las pruebas de contacto son poco usuales en la clínica dental y proponemos que se reserven para casos concretos. Una vez establecido el shock el profesional debe reunir los conocimientos teóricos y prácticos para tratarlo y disponer de medios materiales para actuar de forma correcta. El traslado del paciente a un servicio de urgencias es vital.
Bibliografía
1. Bullón Fernández P, Machuca Portillo G. La atención odontológica en pacientes médicamente comprometidos. Madrid. Publicaciones científicas Laboratorios Normon, S. A., 1996, 3: 81-99.
2. Urraco Rodrigo A, Díaz Alonso MT. Complicaciones médicas en la consulta dental. Madrid. Beecham Smithkline, S. A, 1995, 3: 25-33.
3. Malamed. Urgencias médicas en la consulta de odontología. 4.ª ed. Madrid. Mosby Doyma, 1994.
4. Lynch, Brightman y Greenberg. Medicina bucal de Burket. 9.ª ed. Pennsylvania. McGraw-Hill Interamericana, 1996, 18: 592-595.
5. Tortora Gerard J, Grabowski. Principios de anatomía y fisiología. 7.ª ed. New Jersey. Mosby Doyma, 1996, 4: 682-720.
6. Tamames Escobar S, Martínez Ramos C. Cirugía. Fisiopatología general. Aspectos básicos. Manejo del paciente quirúrgico. Madrid. Editorial médica Panamericana, 1997, 6: 52-61.
7. Odell Edward W. Resolución de problemas clínicos en odontología. 1.ª ed. Londres. Harcourt, 2000, 24: 109-112.
8. Donado M. Cirugía Bucal. Patología y Técnica. 2.ª ed. Madrid. Masson, 1998, 4: 83-92.
9. Bascones, Bullón, Castillo, Machuca, Manso y Serrano. Bases farmacológicas de la terapéutica odontológica. Madrid. Ediciones Avances, 2000, 36: 733-743.
10. Liébana Ureña J. Microbiología Oral. 1.ª ed. Madrid. Interamericana. McGraw-Hill, 1995, 2: 115-163.
11. García-Conde J, Merino Sánchez J, González Macías J. Patología general. Semiología clínica y fisiopatología. Madrid. McGraw-Hill. Interamericana, 1997, 13: 177-189, 18: 231-241.
12. Hupp, Vallerand, Williams. Vademécum Clínico Odontológico. Baltimore. McGraw-Hill. Interamericana, 1999, 26-28 y 36-38.
13. Rose Louis F. Kaye Donald. Medicina interna en odontología. Salvat, 1992.
14. Little James W. Tratamiento odontológico del paciente bajo tratamiento médico. Harcourt Brace, 1998.
15. Pumarola A, Rodríguez Torres A, García Rodríguez JA, Piédrola Ángulo G. Microbiología y Parasitología médica. 2.ª ed. Salvat. Barcelona, 1987.
16. Roitt I, Brostoff J, y Male D. Inmunología. 2.ª ed. Salvat. Barcelona, 1991.
17. Kirkwood E y Lewis C. Inmunología médica básica. 2.ª ed. Interamericana. McGraw-Hill. México, 1990.




