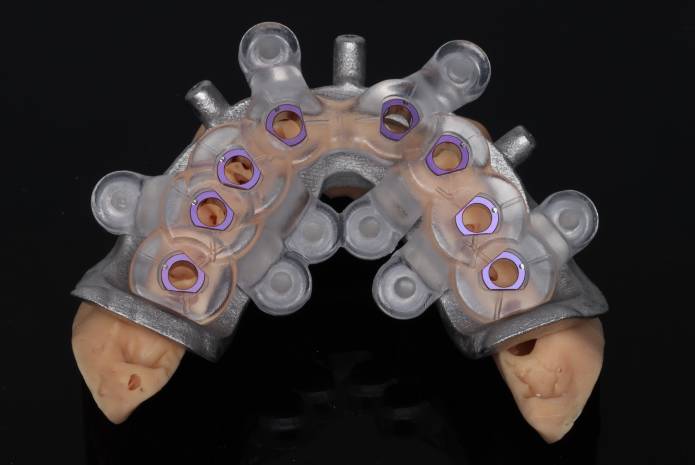
Evolución del concepto All-on-X.
La rehabilitación de arcadas completas mediante implantes dentales ha cambiado de forma radical en las últimas décadas. Tradicionalmente, este tipo de tratamientos requería múltiples cirugías, injertos óseos, largos tiempos de espera y múltiples prótesis temporales, la mayoría de ellas removibles o sobre implantes provisionales en el mejor de los casos, lo que suponía una gran carga emocional, funcional y económica para el paciente.
Este paradigma cambió gracias al protocolo All-on-4, desarrollado por el Dr. Paulo Maló en la década
de 1990, que introdujo un enfoque revolucionario basado en la colocación estratégica de cuatro implantes en el maxilar o la mandíbula, con angulación distal de los implantes posteriores para evitar estructuras anatómicas críticas como los senos maxilares o el nervio mentoniano. Lo más disruptivo fue la posibilidad de realizar carga inmediata, es decir, colocar una prótesis fija provisional el mismo día de la cirugía.
La evolución natural de este protocolo fue el concepto All-on-X, que mantiene la base conceptual de All-on-4 pero flexibiliza el número y distribución de los implantes (4, 5, 6 o más), adaptándose mejor a la disponibilidad ósea, necesidades funcionales y exigencias protésicas del paciente. Hoy, esta técnica es uno de los pilares de la Implantología moderna, especialmente en pacientes totalmente edéntulos o con dentición terminal.
Planificación digital: la clave del éxito clínico
La correcta planificación es el paso más importante para el éxito del tratamiento All-on-X. Aquí, la digitalización ha aportado un valor incalculable. A través de la fusión de la CBCT (tomografía computarizada de haz cónico) y los datos del escaneo intraoral, el clínico puede estudiar con gran precisión: la disponibilidad ósea tridimensional, las relaciones anatómicas con estructuras críticas, la cantidad de tejido blando y la futura emergencia de la prótesis.
Este enfoque permite diseñar un tratamiento protésicamente guiado, donde primero se define la restauración ideal (estética, funcional y fonética) y después se posicionan los implantes para soportarla, haciendo hincapié en el concepto de cirugía guiada por la prótesis y no por la disponibilidad ósea.

Además de la visualización, la planificación digital permite tomar decisiones clínicas clave como: determinar la necesidad de reducción ósea anticipada en casos de línea de sonrisa alta o compromiso estético; elegir el enfoque All-on-X, según el volumen óseo disponible y la distribución de carga; optimizar
la angulación de los implantes posteriores en los casos en los que existan limitaciones anatómicas, evitando injertos innecesarios o técnicas más agresivas, siendo una preferencia la colocación no angulada si existe suficiente disponibilidad ósea, ya que facilita mucho el procedimiento quirúrgico restaurador; validar la posición de los pilares multi-unit, su paralelismo y su emergencia gingival; y diseñar con antelación la prótesis provisional y la definitiva, asegurando espacio, soporte labial y proporción facial adecuada.
Software de planificación quirúrgica digital
La incorporación de soft ware avanzado ha permitido realizar esta planificación de forma más precisa y accesible. Algunos de los más utilizados en Implantología para arcadas completas son:
-CoDiagnostiX® (Dental Wings/Straumann): ideal para flujos quirúrgicos complejos, permite importar STL e imágenes DICOM, diseñar férulas quirúrgicas, planificar implantes y generar guías en flujos abiertos. Incorpora la última tecnología en inteligencia virtual para la preparación de los CBCT, la detección de estructuras anatómicas limitantes como nervio dentario y la segmentación de maxilares y dientes para poder analizar el tejido óseo y los alvéolos en casos de extracciones, todo ello de forma previa a la realización del caso clínico. Del mismo modo, incorpora la posibilidad de realizar la fusión de archivos mediante inteligencia artificial así como las extracciones virtuales, lo que facilita el trabajo y asegura una mayor precisión, siendo uno de los más utilizados en la actualidad.
-DTX Studio Implant® (Envista): se integra con el ecosistema de Nobel Biocare, favoreciendo una planificación coordinada con el laboratorio, exportación directa a CAD/CAM y visualización anatómica precisa.
-BlueSky Plan®: plataforma de código abierto con gran flexibilidad, ideal para clínicas que desean gestionar sus propios diseños. Su modelo económico permite reducir costes en grandes volúmenes, teniendo como limitación la mayor dificultad de encontrar las librerías necesarias para la utilización de componentes validados por los diferentes sistemas. Un ejemplo: los casquillos de guiado de las fresas, ya que, en muchas ocasiones, es necesario utilizar genéricos o buscar atajos para poder diseñar los alojamientos de los casquillos con el consiguiente detrimento en la precisión y exactitud.
-Simplant® (Dentsply Sirona): una de las pioneras, destaca por la planificación sencilla pero potente, y la fabricación de férulas a través de centros autorizados, garantizando precisión.
Todos permiten importar imágenes DICOM y archivos STL, superponer estructuras anatómicas, diseñar férulas quirúrgicas y compartir el flujo digital con el laboratorio. La elección depende de las necesidades clínicas, la integración protésica y la experiencia del operador.
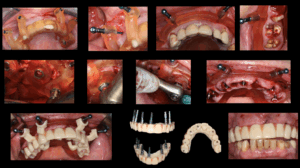
Guías quirúrgicas 3D y férulas superpuestas
Las guías quirúrgicas 3D han eliminado gran parte de la variabilidad inherente a la cirugía manual. Estas férulas, fabricadas mediante impresión 3D sobre el diseño digital, dirigen las fresas quirúrgicas con precisión y garantizan que la colocación de los implantes coincida exactamente con lo planificado.
En casos avanzados se utilizan férulas superpuestas (stackable guides), que conforman un sistema de varias guías ensambladas secuencialmente: guía para fijación de pines de estabilización; guía de reducción ósea; guía quirúrgica de fresado; y guía para colocación pasiva de la prótesis provisional.
Protocolo clínico paso a paso con férulas superpuestas
- En caso de pacientes parcialmente dentados se coloca una primera guía que se apoya sobre los dientes remanentes para realizar las perforaciones de los pines horizontales de fijación de la guía de reducción ósea. En caso de ser totalmente desdentado, se hará sobre el tejido blando, siendo algo menos precisa.
- Colocación de la guía de reducción ósea: se apoya sobre la cresta o estructuras dentales residuales y marca el nivel ideal de osteotomía anclada en los pines de fijación horizontales, cuyas perforaciones se habían realizado con la primera guía.
- Fijación de la guía de fresado: se coloca sobre la guía de reducción ósea, a modo de silla de montar: algunos sistemas permiten la utilización de sistemas magnéticos cuyo diseño es más complejo, pero ayuda muchísimo en el proceso quirúrgico.
- Fresado dirigido: se realizan los lechos implantarios respetando la posición, profundidad y angulación.
- Colocación de implantes y pilares: se colocan de manera guiada los implantes y los pilares multi-
unit rectos o angulados, siendo la altura mínima recomendada 2,5 mm para respetar el ancho biológico. Algunos softwares permiten simular virtualmente los pilares, lo cual facilita mucho el proceso de planificación. - Colocación de la guía y/o prótesis provisional: permite posicionar la prótesis provisional con máxima pasividad y precisión para realizar la captura de los pilares provisionales o pick-up.
Este enfoque modular reduce errores acumulativos, optimiza tiempos quirúrgicos y mejora el flujo clínica-laboratorio.
Carga inmediata y provisionales en PMMA
La carga inmediata es uno de los pilares del protocolo All-on-X. Permite que el paciente recupere función y estética el mismo día, siempre que se cumpla lo siguiente: torque de inserción ≥ 35 Ncm; estabilidad primaria elevada; y ausencia de contactos oclusales prematuros.
Tipos de prótesis provisionales
-Provisionales prefabricadas sobre el plan digital.
-Provisionales impresas tras la cirugía con resina biocompatible, las cuales todavía se encuentran en un claro proceso de mejora en la resistencia de materiales.
-Provisionales fresadas en PMMA, de mayor precisión y durabilidad.
Recomendaciones clínicas
-El asentamiento debe ser pasivo, sin tensiones.
-Es fundamental evitar contactos prematuros en excursiones mandibulares.
-Diseñar una higiene accesible.
-Usar pilares angulados para mejorar la emergencia.
-Limitar los cantiléver o extensiones distales para que no se fracturen durante la osteointegración.
«El protocolo All-on-X no es solo una técnica quirúrgica, sino una filosofía de trabajo donde la precisión, la estética, la eficiencia y la colaboración clínica convergen»
Un error frecuente es asumir que todos los implantes pueden cargarse solo por el torque, sin evaluar la distribución, calidad del hueso y diseño protésico.
Restauraciones definitivas: híbridas y personalizadas
Tras la osteointegración, se toman impresiones digitales con escáner intraoral, permitiendo diseñar y fresar la restauración definitiva con alta precisión. Este proceso no está exento de complicaciones y no todos están validados, siendo de vital importancia el tipo de scanbodies digitales, la distancia entre los implantes y el dispositivo empleado. No obstante, sería necesario un capítulo entero para poder analizarlo en detalle, así que lo haremos en futuras ediciones.
Como recomendación inicial se sugiere la utilización de scanbodies horizontales tipo bandera (como los Exact de Straumann o los SmartFlags de Apollo); o, bien, verticales con clips tipo aletas (como los Medentiwings de Medentika), ya que la utilización de scanbodies verticales con marcada distancia entre ellos pueden dar lugar a distorsiones en la precisión, siendo más elevado el desajuste vertical y horizontal, dando lugar a futuras complicaciones mecánicas como aflojamientos o roturas de tornillos.
Tipos de restauraciones
-Zirconio monolítico: estética y resistencia.
-Prótesis híbridas con mesoestructura de titanio y supraestructura de zirconio: máximo ajuste pasivo, rigidez y personalización.
Estas restauraciones deben respetar el espacio restaurador, fonética, higiene y carga funcional. El control del ajuste y la pasividad es esencial.
Ventajas ampliadas de la digitalización en All-on-X
-Planificación integral protésicamente guiada.
-Fabricación precisa de férulas con impresión 3D.
-Reducción del tiempo quirúrgico y riesgos operatorios.
-Escaneado digital de pilares tras la cirugía.
-Diseño CAD compartido con el laboratorio.
-Fresado CAM en centros certificados.
-Flujo clínica-laboratorio trazable y reproducible.
-Mayor previsibilidad y satisfacción del paciente.
Conclusión
El protocolo All-on-X reforzado or la digitalización representa uno de los mayores avances clínicos y técnicos en Implantología moderna. No es solo una técnica quirúrgica, sino una filosofía de trabajo donde la precisión, la estética, la eficiencia y la colaboración clínica convergen.
El profesional digital ya no solo coloca implantes: visualiza el resultado final desde el principio, optimiza cada paso del proceso y entrega restauraciones funcionales, estéticas y personalizadas. La Odontología del presente ya es digital y All-on-X es su máxima expresión en rehabilitación completa.