Dra. Elena Barbería Leache. Catedrática. Directora del Equipo investigador del Programa de Atención Odontológica a Pacientes en Edad Infantil / Dra. Carla Borrell García. Colaboradora del Equipo investigador del Programa de Atención Odontológica a Pacientes en Edad Infantil / Dra. Nieves Bravo Antón. Colaboradora del Equipo investigador del Programa de Atención Odontológica a Pacientes en Edad Infantil / Dra. Cristina Cardoso Silva. Miembro del Equipo investigador del Programa de Atención Odontológica a Pacientes en Edad Infantil / Dra. Myriam Maroto Edo. Miembro del Equipo investigador del Programa de Atención Odontológica a Pacientes en Edad Infantil. Departamento de Estomatología IV. UCM. Madrid
Introducción
Los traumatismos dentales en la dentición temporal, son un problema importante en odontología que tienen consecuencias médicas, estéticas y psicológicas para los niños y frecuentemente para sus padres (1, 2).
Los traumatismos son sucesos cotidianos en los niños, especialmente en los tres primeros años de vida, debido a que la coordinación motora se está desarrollando y el desarrollo intelectual del niño hace que tenga una incapacidad para evaluar riesgos de sus actividades. Asimismo existe dificultad de cooperación del niño pequeño hacia el tratamiento odontológico, lo cual no justifica la abstención de tratamiento (1, 3).
Son las urgencias en odontología que causan mayor impacto emocional y psicológico en los padres y en el niño. Los padres se preocupan por las consecuencias del golpe, pero especialmente por las consecuencias estéticas que el traumatismo puede ocasionar, ya que en la mayoría de las ocasiones se afecta el segmento antero superior. Tanto el paciente como sus padres suelen llegar a la consulta muy asustados. El odontólogo deberá intentar calmarlos. La ansiedad se alivia a menudo ofreciendo seguridad (4, 5).
El manejo de los traumatismos dentales en la dentición temporal es diferente del recomendado en los dientes permanentes. Se debe tener presente que existe una estrecha relación entre el ápice del diente temporal lesionado y el germen dentario permanente subyacente, lo que puede ocasionar consecuencias graves a largo plazo. Por tanto, obliga a realizar un seguimiento, de la zona lesionada, durante varios años hasta que los dientes temporales afectados se exfolian y los permanentes correspondientes erupcionen totalmente. Debido a las potenciales secuelas, el tratamiento seleccionado debe evitar cualquier maniobra que pudiese dañar, aún más, a los sucesores permanentes (6-8).
Entre las consecuencias que pueden tener lugar sobre los dientes definitivos cabe destacar anomalías morfológicas y/o en el proceso de la odontogénesis, que pueden afectar a la corona, raíz o producir asimismo alteraciones de la erupción (9).
Las lesiones traumáticas frecuentemente observadas en pacientes pediátricos, son el resultado de impactos, cuya fuerza agresora, supera la resistencia de los tejidos óseo, muscular y dentario. La extensión de estas lesiones mantiene una relación directa con la intensidad, el tipo y la duración del impacto. Es decir, a medida que aumentan estos tres factores, mayores son los daños causados por el traumatismo (1).
A diferencia de lo que sucede en la dentición permanente, las lesiones más frecuentes son las que afectan al ligamento periodontal y los tejidos de soporte y en menor medida las fracturas coronarias. Esto se debe a las distintas características del periodonto, ya que, en la dentición temporal, el hueso es menos denso y menos mineralizado y, por tanto, tiene mayor facilidad para lesionarse. Esto supone un riesgo severo de impactación del ápice del diente temporal en las estructuras del diente permanente que se está formando.
Epidemiología
Aproximadamente la tercera parte de los niños de 5 años han sufrido un traumatismo en los dientes temporales (6, 10-12).
La prevalencia de las alteraciones en los dientes permanentes, secundarias a un traumatismo ocurrido en la dentición temporal, varía entre el 12 y el 69%. Se estima que aproximadamente el 10% de las alteraciones de esmalte que afectan al sector anterior están relacionadas con lesiones en los dientes deciduos (1, 13).
La avulsión y la luxación intrusiva de los dientes temporales son las lesiones que más frecuentemente provocan alteraciones en el desarrollo de los permanentes, mientras que la subluxación y la extrusión tienen menos riesgo de provocar alteraciones (14). La intrusión de los dientes temporales es la lesión que presenta mayor probabilidad de causar alteraciones en los dientes permanentes, sobre todo aquellas en que el ápice dentario queda en posición lingual y la corona en posición vestibular invadiendo con ello el espacio ocupado por el germen del incisivo, produciendo una disrupción del epitelio del esmalte, y un desplazamiento de los tejidos duros en relación con la cobertura cervical o la disrupción de la vaina epitelial de Hertwig (5).
Es importante tener en cuenta la edad en la que se produjo el traumatismo. Se han observado mayores complicaciones en los traumatismos ocurridos antes de los 4 años que en los de niños de más edad (6).
Diagnóstico
El diagnóstico incluye una anamnesis esclarecedora, un examen clínico completo y los datos procedentes de las pruebas complementarias oportunas.
La anamnesis incluirá, como mínimo:
— Modo y circunstancias en las que se produjo el traumatismo. Esta información permitirá aproximarnos a la situación biológica que ha podido resultar y qué estructuras, previsiblemente, se han dañado ya sea directamente o por contragolpe.
Habrá que valorar la existencia de alteraciones neurológicas en el niño traumatizado como convulsiones, pérdida de conciencia, vómitos u otros síntomas que requerirían la remisión inmediata a un centro médico. Hay que indagar sobre el lugar en que se produjo el traumatismo, ya que, si hay riesgo de contaminación y ha habido lesiones en tejidos blandos, puede ser necesaria la vacunación antitetánica o el refuerzo de la cobertura.
— Tiempo transcurrido desde que se produjeron las lesiones hasta que acudió a la consulta dental. Ello determinará frecuentemente el pronóstico de la afectación periodontal y de la vitalidad pulpar y condicionará, en gran medida, el tipo de terapia que está indicado realizar.
— Antecedentes de otros traumatismos previos para determinar si las lesiones se deben al traumatismo actual o se suman a otras anteriores. Más tarde debemos comprobar la concordancia entre el momento del traumatismo y las imágenes radiográficas para establecer el pronóstico.
— Dolor espontáneo en algún diente, o provocado por algún estímulo (dulce, ácido, etc.), lo cual nos hará sospechar una exposición de dentina o pulpa (15).
El examen clínico incluye:
— El examen extraoral, en el que se explora la presencia de laceraciones en piel, cortes, cicatrices, hinchazón labial, sangrado nasal, hemorragias subcutáneas, etc.
— Asimetría facial o severas alteraciones funcionales y/o de la oclusión que pueden ser indicadores de lesiones de estructuras óseas como fracturas mandibulares, huesos propios de la nariz, apófisis alveolares, etc.
— Examen intraoral, incluyendo el examen cuidadoso de los tejidos blandos: labios, mucosa oral, encía y frenillos, y otras estructuras.
— Examen dentario y de las estructuras de soporte, diferenciando entre lesiones de tejidos duros dentarios (fracturas coronarias, coronorradiculares y otras) y/o del ligamento periodontal y estructuras próximas (Figura 1).
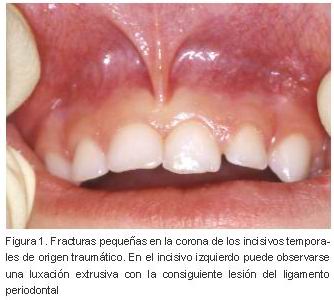 |
El sangrado en el surco gingival orienta hacia una lesión en el ligamento periodontal (Figura 2 A-B). Un signo importante es la movilidad dentaria; el aumento de movilidad está presente en subluxaciones, fracturas coronarias, luxaciones extrusivas y laterales, así como infecciones dentarias asociadas.
También debe explorarse el alineamiento dentario ya que en las luxaciones es muy frecuente que esté alterado (Figura 2 A-B). En caso de dudas respecto a la posición original del diente, los padres deben ser preguntados para que aporten datos anteriores que clarifiquen en este aspecto (1).
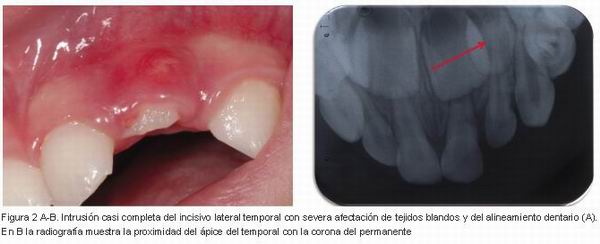 |
Pruebas complementarias. Las más frecuentes y habituales son:
A) Radiografías periapicales. La exploración radiográfica, mediante técnicas intraorales, aporta información valiosa en las lesiones traumáticas. Permite ver el grado de desarrollo del diente temporal y del germen definitivo, y la relación entre ambos. Si el diente aparece acortado en la radiografía (comparado con su antímero no lesionado), puede indicar un desplazamiento vestibular de la raíz y por tanto menos riesgo de lesión para el germen permanente. Por otra parte si el diente aparece alargado, puede indicar que el diente está intruido en el germen.
Según el protocolo establecido por la IADT (International Association of Dental Traumatology) (7), se recomienda realizar las siguientes radiografías, teniendo en cuenta la capacidad del niño para sobrellevar el procedimiento y del tipo de lesión que se sospecha:
— Toma con 90º de ángulo horizontal y con el rayo central incidiendo a través del diente afectado (película tamaño 2, colocada en posición horizontal).
— Vista oclusal (película tamaño 2, colocada en posición horizontal).
— Vista lateral extraoral del diente afectado, la cual es útil para mostrar la relación entre el ápice del diente desplazado y el germen de permanente, así como también la dirección de la dislocación (película tamaño 2, colocada en posición horizontal) (16, 17).
B) Test de vitalidad pulpar. En dentición temporal los test de vitalidad pulpar no aportan datos útiles ya que el diente temporal está sujeto a un patrón biológico formación-reabsorción diferente del diente permanente. Por otra parte, frecuentemente el niño no es capaz, por su edad o colaboración, de aportar datos fiables sobre las sensaciones que recibe. En resumen, este tipo de pruebas no aporta datos complementarios (1).
Causa y evolución de los traumatismos
Los traumatismos en dentición temporal son un riesgo real para la dentición permanente debido a la proximidad entre el ápice del diente temporal y el germen del diente permanente. Los efectos clínicos de las lesiones dependerán del grado de afectación y extensión del daño celular provocado por el traumatismo, así como de la fase de la odontogénesis en que se encuentre el permanente en ese momento (1, 3, 6, 7).
Histológicamente, es posible distinguir alteraciones ocurridas durante la formación de las diferentes partes del diente permanente. Por ejemplo, es posible reconocer lesiones derivadas de concusión y desplazamiento del epitelio reducido del esmalte del diente permanente por el impacto ocasionado por el diente temporal intruido; o alteraciones que cursan con metaplasia del epitelio escamoso estratificado produciendo cambios morfológicos en la dentina de la matriz del esmalte. Así pues, según se afecten: el órgano formador del esmalte (en sus diferentes capas histológicas y estadios de desarrollo), las células del epitelio de Hertwig, las estructuras celulares que rodean al germen y que formarán los tejidos periodontales, o múltiples estructuras al mismo tiempo se manifestarán lesiones diferentes (1, 15).
Se puede producir daño en el permanente, tras lesión del temporal, fundamentalmente de tres maneras que pueden presentarse aisladas o asociarse:
A) La lesión puede derivarse del impacto que ocasiona el ápice del diente temporal sobre el germen del diente permanente en desarrollo. El propio impacto daña, temporal o permanentemente, los tejidos dentarios que se están formando produciendo lesiones de severidad muy variable. Si las lesiones son grandes pueden ser evidenciadas en las radiografías, incluso, antes de la emergencia de los dientes (Figuras. 3, 4 A-B).
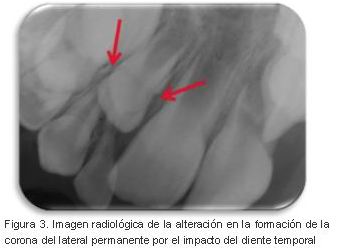 |
El profesional debe comunicar a los padres que no tiene capacidad de evitar estas lesiones, pero tiene que realizar el seguimiento y tratamiento adecuado del diente temporal, hasta que se exfolie, para que no haya otras complicaciones asociadas que agraven la patología.
B) El traumatismo curse con el desarrollo de una infección irreversible de la pulpa del diente temporal, la cual, mantenida durante tiempo en vecindad con las estructuras del órgano del esmalte, representa una amenaza para el normal desarrollo del diente permanente (Figura 4 A).
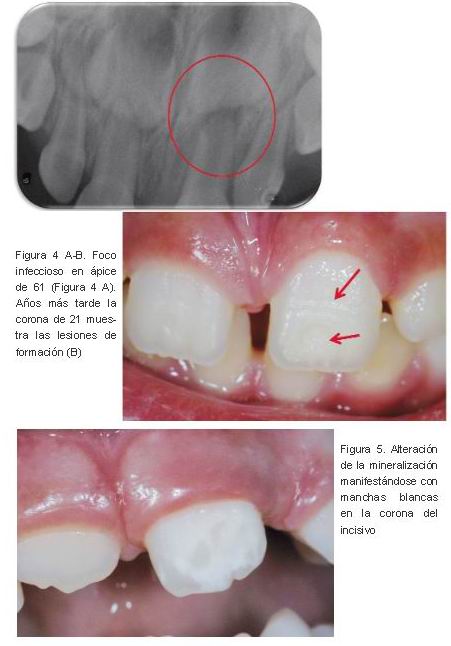 |
Esta infección suele tardar varias semanas en manifestarse, clínica y/o radiológicamente. No puede verse, o preverse, en la exploración realizada inmediatamente después del traumatismo y, de hecho, es una complicación muy frecuente aunque en una primera exploración y evaluación no parezca haber lesiones.
A partir de la tercera-cuarta semana, después de producirse la lesión, es posible observar imágenes radiolúcidas periapicales como consecuencia de necrosis pulpar. Asimismo a partir de las 4 semanas, se pueden poner de manifiesto signos radiográficos de reabsorción radicular externa y/o interna inflamatoria (15). Sin embargo, es fundamental resaltar que muy frecuentemente la infección progresa sin que haya manifestaciones clínicas; esta sólo se detecta con una completa exploración clínica y radiológica realizada por el odontólogo. Si la familia detecta indicadores de la infección como algunos cambios de color, abscesos, fístulas u otros, suele significar que ya es muy antigua y está muy cronificada.
Lo anterior hace necesario planificar, en todos los traumatismos, el seguimiento profesional periódico de la evolución del traumatismo, hasta la exfoliación del temporal. En ningún caso es posible afirmar, con una exploración única, “no ha pasado nada, el golpe no tiene importancia” ya que el fracaso pulpar tardará tiempo en manifestarse. Un plan de revisiones, en la secuencia adecuada, evitará que las complicaciones derivadas de esto pasen inadvertidas e impedirá el agravamiento de las lesiones producidas por el impacto directo.
C) Otra causa de lesión del germen, puede ocurrir cuando se realiza la exodoncia del diente temporal con técnicas indicadas para la extracción de dientes permanentes. Así por ejemplo, la maniobra de intrusión del diente temporal en el sentido del eje mayor podría ocasionar una lesión iatrogénica en el permanente por impacto del ápice del temporal en el germen. Todas las maniobras realizadas durante la extracción de dientes temporales deben intentar alejar el ápice del diente temporal del germen.
Por tanto, y dado que puede transcurrir mucho tiempo hasta que se presenten las posibles complicaciones, es muy importante registrar en la historia clínica, que los padres han sido informados sobre las posibles complicaciones en el desarrollo de los dientes permanentes, especialmente después de las intrusiones, avulsiones o fracturas en niños menores de 3 años.
Cuadros clínicos de lesiones en los dientes permanentes
Los traumatismos en dentición temporal pueden producir patología en el germen del permanente que se manifiesta con alteraciones en la mineralización y/o morfología. Dependiendo de la edad en que ocurre el traumatismo y el momento de desarrollo dentario en que se encuentre aparecerán unas u otras secuelas y de una magnitud o gravedad variable (3).
Estas alteraciones se pueden agrupar como:
— Alteraciones en la corona del diente permanente:
A) Lesiones blancas o pardo-amarillentas. Son alteraciones de la mineralización del esmalte, visibles en la exploración clínica (Figuras 5, 6 A-B), y consecuencia de la alteración del epitelio reducido del esmalte, limitada a esa área, por impacto y/o infección (1, 6, 18-20).
B) Falta de formación de una parte de la corona dentaria. Son lesiones más severas derivadas de una disrupción irreversible de los tejidos formadores de esa parte de la corona. Las secuelas pueden ser muy llamativas y alterar llamativamente la estética (Figura 7 A-C).
 |
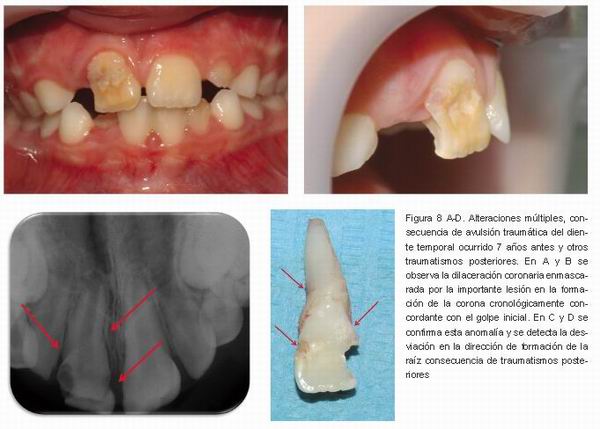
C) Dilaceración coronaria: es la desviación abrupta en la dirección de formación de la corona dentaria a lo largo del eje axial. Se debe a desplazamientos traumáticos del germen, en dirección no axial, dando lugar a que los tejidos duros coronarios que se están formando en ese momento se impacten en las estructuras duras del entorno y cambien la dirección del crecimiento posterior. Radiográficamente se observa que la corona presenta un aspecto acortado y acodado (1, 3, 6, 19) (Figura 8 A).
D) Pueden presentarse combinaciones múltiples de las lesiones anteriormente descritas (Figura 8 A-D).
 |
— Alteraciones de la raíz
A) Dilaceración radicular. Es la desviación abrupta en la dirección
de formación de la raíz que se manifiesta por una angulación mesial o distal en la misma y ocasionando, en consecuencia, que la raíz tenga dos partes con diferentes direcciones en el eje axial (1, 18) (Figura 8 D).
B) Duplicación radicular. Se forman dos raíces separadas en un diente que morfológicamente debería tener una raíz única (1).
C) Angulación vestibular de la raíz. Manifestándose como una curvatura en la raíz resultado de un cambio gradual en la dirección de desarrollo radicular sin evidencias de desplazamiento abrupto del germen dental durante la odontogénesis (1).
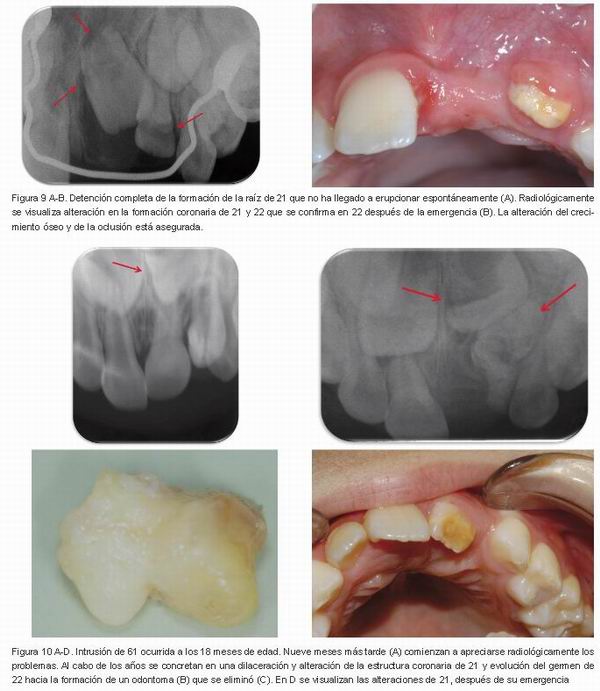
D) Detención parcial o completa de la formación de la raíz. La manifestación más o menos grave dependerá, en gran medida, del momento en que ocurra el traumatismo y las estructuras dentarias que se están formando (1). Frecuentemente ocurrirán, además, alteraciones de la emergencia dentaria y del desarrollo de la oclusión (Figura 9 A-B).
— Alteración en la formación de todo el diente
Diente semejante a un odontoma. En estos casos, graves, la malformación tiene lugar durante la fase temprana de la odontogénesis y afecta al desarrollo de los ameloblastos y a otras estructuras embrionarias (1, 3) (Figura 10 A-D).
 |
— Alteraciones de la emergencia y desarrollo de la oclusión
Coexistiendo o no con las alteraciones mencionadas, al cabo de los años, pueden observarse alteraciones en la emergencia de alguno de los dientes traumatizados y, en consecuencia, alterarse el desarrollo de la oclusión del niño. Las alteraciones en la emergencia dentaria más frecuentes son:
A) Erupciones ectópicas del diente permanente, ocurridas como resultado de la desviación, en la posición y/o trayectoria del germen, por el impacto directo del diente temporal (1, 18).
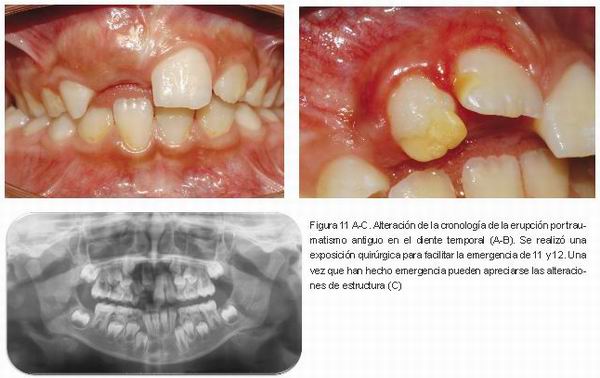
B) Alteración de la cronología de la erupción. La erupción del incisivo permanente modifica la cronología de emergencia adelantándola o retrasándola. Si el traumatismo ocurre cuando el niño es muy pequeño, generalmente, se retrasa aproximadamente un año después de pérdida prematura del temporal (1) (Figura 11 A-C).
C) Secuestro del germen del diente permanente. Esta alteración, afortunadamente poco frecuente, da lugar a que el diente permanente no haga emergencia. Una de las hipótesis causales lo atribuye a que una infección crónica del diente temporal puede estimular la proliferación del epitelio reducido del esmalte del germen adyacente en desarrollo, transformándose en un quiste folicular (1).
 |
Actitud terapéutica
A) Actitud preventiva
El objetivo de tratamiento, en los traumatismos de dientes temporales, es preservar el normal desarrollo del diente permanente. Por tanto, las actuaciones diagnósticas, clínicas y de seguimiento se realizan en el diente temporal traumatizado pero teniendo en mente el evitar daños adicionales en el germen del permanente.
En este sentido, el odontólogo debe decidir si va a realizar él personalmente este seguimiento o prefiere referirlo a un compañero más acostumbrado. Los padres agradecen sinceramente que, en base al mejor criterio profesional, les remitan a otro experto si es necesario.
Las complicaciones pueden presentarse a corto, medio o a largo plazo. Como consecuencia habrá que efectuar un seguimiento continuo del diente traumatizado para poder subsanar las complicaciones en el momento en que se presenten (5). Como guía orientativa se recomiendan revisiones a la semana, a las 3 semanas, a los 3 meses, a los 6 y a los 12 meses desde el traumatismo. Posteriormente el diente traumatizado se revisará, como mínimo, anualmente hasta que el temporal se exfolie, se haya completado la erupción de la corona del diente definitivo y se compruebe que no hay alteración en la formación radicular.
El seguimiento mencionado, que puede extenderse durante un periodo de hasta 10 años, permitirá detectar tempranamente la patología, si se presenta.
B) Tratamiento del diente temporal
Puesto que el objetivo del tratamiento es eliminar los factores de riesgo para el desarrollo del diente permanente, debe eliminarse rápidamente la patología infecciosa que presente el diente temporal. Debemos valorar de forma realista las posibilidades de fracaso del tratamiento pulpar en el diente temporal ya que no es suficiente con que desaparezcan las evidencias clínicas, sino que hay que asegurarse que toda la zona del periápice está libre de infección y sin patología cronificada. Con gran frecuencia esta seguridad no se obtiene y hace necesario ser poco conservadores con el diente temporal y, en consecuencia, la exodoncia es el tratamiento de elección.
Por el riesgo añadido que supone, las ferulizaciones y los reimplantes de dientes temporales están contraindicados.
C) Tratamiento del diente permanente
Las alteraciones producidas en los dientes permanentes se tratarán de acuerdo al tipo de lesión que presenten. Muchas de ellas no se tratan en la etapa infantil o se realiza un tratamiento limitado con el fin de que, cuando se complete el crecimiento y desarrollo del niño, pueda hacerse el tratamiento definitivo en las mejores condiciones.
Las decoloraciones de esmalte generalmente no se tratan en la etapa infantil ya que requeriría una eliminación del esmalte y/o la dentina que no es deseable. Únicamente se tratarán con restauraciones estéticas si se trata de coloraciones intensas de color pardo amarillento, con o sin hipoplasia, que comprometen la estética hasta el punto de causar alteraciones en la socialización del niño.
El tratamiento de las malformaciones radiculares, duplicaciones, angulaciones, etc., hay que evaluarlos cuidadosamente tomando en cuenta la repercusión sobre la oclusión y las posibilidades terapéuticas ortodóncicas y/o quirúrgicas.
Los secuestros dentarios y los odontomas generalmente suelen requerir la extracción del diente afectado y el manejo del espacio.
Las alteraciones en la erupción pueden presentarse aisladamente o asociadas a otras alteraciones. Requieren diagnosticarse tempranamente para guiar la erupción aprovechando el potencial eruptivo del diente. Hay varias posibilidades terapéuticas, desde el control del espacio y, como se ha mencionado, aprovechar el potencial eruptivo dentario, hasta la exposición quirúrgica y el realineamiento ortodóncico (15).
Conclusiones
— Dada la proximidad de las raíces de los dientes temporales a las coronas de los permanentes, el impacto traumático de los ápices sobre los gérmenes puede causar alteraciones en estos. Además no debemos olvidar la posibilidad de que ocurran lesiones en los dientes permanentes por infección mantenida de los dientes temporales o por tratamiento de los dientes temporales. Por tanto el seguimiento en el tiempo es fundamental
— Es fundamental considerar que toda lesión traumática ocurrida en los dientes temporales puede generar secuelas diversas en los dientes permanentes en desarrollo y que estas se manifestarán al cabo de varios años. Por tanto, al realizar el tratamiento adecuado de los traumatismos de la dentición temporal, inmediatamente al golpe y en los años siguientes, ciertamente se está realizando el tratamiento de los dientes permanentes.
— Hay múltiples factores que tienen que ser tomados en cuenta para predecir las posibles secuelas. Entre ellos la edad del niño en el momento del traumatismo será importante; en principio, cuanto más joven es el niño en el momento del traumatismo, mayor es la probabilidad de que se presenten alteraciones en la dentición permanente.
— El tratamiento definitivo de muchas de las complicaciones derivadas de traumatismos en los dientes temporales se realizan cuando el niño ha completado el crecimiento y ya es un adulto joven.
— El odontólogo debe decidir si va a realizar él personalmente el seguimiento a lo largo de los años o prefiere referirlo a un profesional más acostumbrado a tratar niños pequeños.
Correspondencia
Profa. Dra. Elena Barbería Leache
Departamento de Estomatología IV
Facultad de Odontología. Universidad Complutense de Madrid
Plaza de Ramón y Cajal, s/n. 28040 Madrid
Teléfono: 913942044
Mail: barberia@odon.ucm.es
Bibliografía
1. Andreasen JO, Andreasen FM, Andersson L. Textbook and color atlas of traumatic injuries to the teeth, 4th edn. Oxford: Blackwell Munksgaard; 2007.
2. Cardoso M, de Carvalho Rocha MJ. Traumatized primary teeth in children assisted at the Federal University of Santa Catarina, Brazil. Dent Traumatol 2002; 18: 129-33.
3. Andrade MGS, Weissman R, Oliveira MG, Heitz C. Tooth displacement and root dilaceration after trauma to primary predecessor: an evaluation by computed tomography. Dent Traumatol 2007; 23: 364-7.
4. Barbería Leache E. Atlas de odontología infantil para pediatras y odontólogos. Madrid: Ripano, 2005.
5. García Ballesta C, Mendoza Mendoza A. Traumatología oral en Odontopediatría. Madrid: Ergon, 2003.
6. Christophersen P, Freund M, Harild L. Avulsion of primary teeth and sequelae on permanent successors. Dent Traumatol 2005; 21: 320-3.
7. Flores MT, Malmgren B, Andersson L, Andreasen JO, Bakland LK, Barnett F et al. Guidelines for the management of traumatic dental injuries. III. Primary Teeth. Dent Traumatol 2007; 23: 196-202.
8. Flores MT. Traumatic injuries in the primary dentition. Dent Traumatol 2002; 18: 287-98.
9. Sennhenn-Kirchener S, Jacobs HG. Traumatic injuries to the primary dentition and effects on the permanent successors- a clinical follow-up study. Dent Traumatol 2006; 22: 237-41 .
10. Cunha RF, Pudgliesi DMC, Percinoto C. Treatment of traumatized primary teeth: a conservative approach. Dent Traumatol 2007; 23: 360-3.
11. Rodriguez JG. Traumatic anterior dental injuries in Cuban preschool children. Dent Traumatol 2007; 23: 241-2.
12. Ching B. Traumatic dental injuries in primary and permanent teeth. Hawaii Dent J 2006; 37(5): 6-10.
13. Skaare AB, Jacobsen I. Primary tooth injuries in Norwegian children (1-8 years). Dent Traumatol 2005; 21: 315-9.
14. Arenas M, Barbería E, Lucavechi T, Maroto M. Severe trauma in the primary dentition-diagnosis and treatment of sequelae in permanent dentition. Dent Traumatol 2006; 22: 226-30.
15. Barbería Leache E, Boj Quesada JR, Catalá Pizarro M, García Ballesta C, Mendoza Mendoza A. Odontopediatría, 2. ª ed. Barcelona: Masson, 2001.
16. http://www.iadt-dentaltrauma.org
17. Holan G. Ram D, Fuks AB. The diagnostic value of lateral extraoral radiography for intruded maxillary primary incisors. Pediatr Dent 2002; 24: 38-42.
18. Haney KL. Trauma to the primary dentition. J Okla Dent Assoc 2007; 99 (2): 42-4.
19. Katz-Sagi H, Moskovitz M, Moshonov J, Holan G. Pulp canal obliteration in an unerupted permanent incisor following trauma to its primary predecessor: a case report. Dent Traumatol 2004; 20: 181-3.
20. Holan G. Long-term effect of different modalities for traumatized primary incisors presenting dark discoloration with no other signs of injury. Dent Traumatol 2006; 22: 14-7.







