Dr. Alfonso García Pérez. Licenciado en Odontología-UEM -Master en Implantología y Rehabilitación Oral. ESORIB / Dr. Luis Cuadrado de Vicente. Médico Estomatólogo. Cirujano Plástico / Doctora Valeria García. Odontólogo / Doctora Cristina Canals Salinas. Médico Estomatólogo / Doctora Almudena Martínez Bravo. Odontólogo / D. Iñaqui Lauret. Multimedia. Centro i2 Implantología Madrid / Cristina Cuadrado Canals. Alumna odontología UEM
Durante la planificación de los casos implantológicos es muy común el que se nos presenten pacientes con dientes inviables por distintos motivos que aún permanecen en boca y que deben ser sustituidos por implantes. La proporción de estos pacientes respecto a los que perdieron las piezas hace tiempo aumenta progresivamente. Siendo éste un factor indicativo de la mejoría de la educación dental en nuestra sociedad. En estos casos, hay distintas estrategias terapéuticas hasta conseguir nuestro objetivo que es realizar la extracción y sustituirlo colocando un implante.
En esta ficha técnica intentaremos dar unos parámetros básicos para facilitar a resolver este paso de la planificación implantológica tan decisivo y cada día más frecuente.
 |
Posibilidades terapéuticas implantológicas:
Aunque existen en la literatura muchas clasificaciones muy válidas y académicas, en nuestra práctica diaria, las opciones terapéuticas del diente inviable las resumimos en tres:
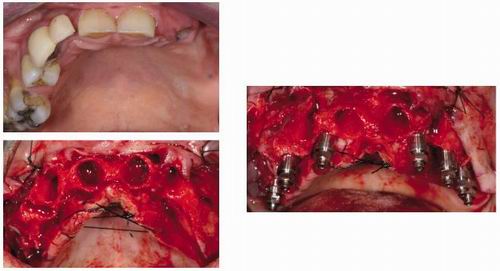
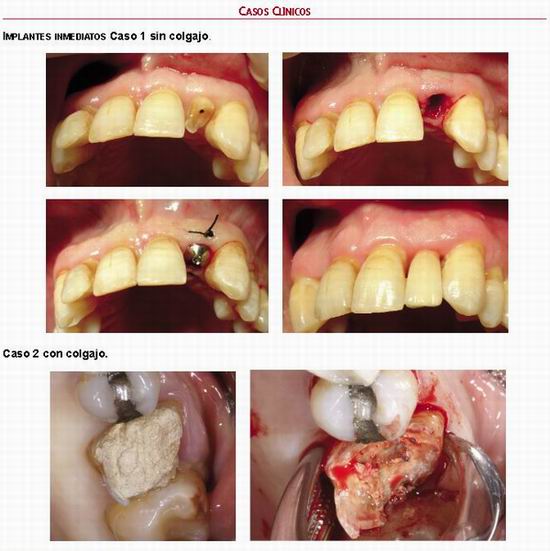
1.Implantes inmediatos, cuando lo colocamos en el mismo acto quirúrgico de la extracción.
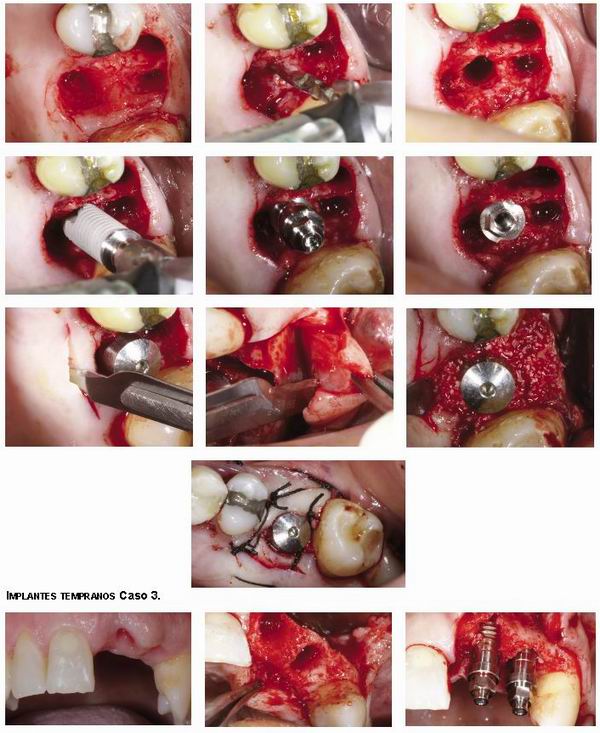
2.Implantes tempranos, cuando esperamos a que se maduren los tejidos blandos.
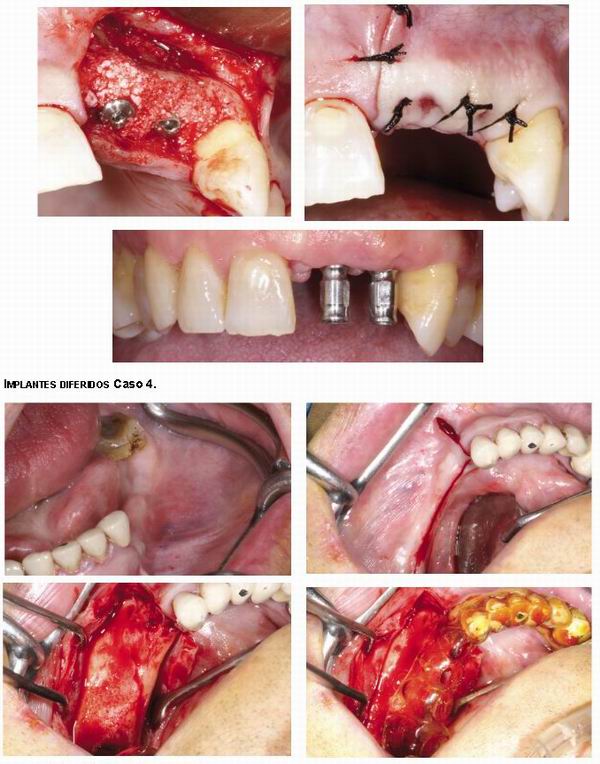
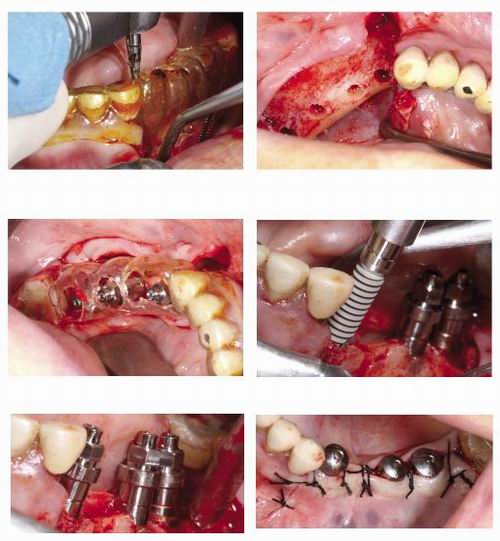
3.Implantes diferidos, cuando esperamos a que se maduren tejidos blandos y duros.
Factores determinantes
Para escoger la opción correcta tendremos que estudiar minuciosamente una serie de factores determinantes preoperatorios e intraoperatorios.
A. Factores determinantes preoperatorios, son aquellos que pueden estudiarse durante la fase diagnóstica:
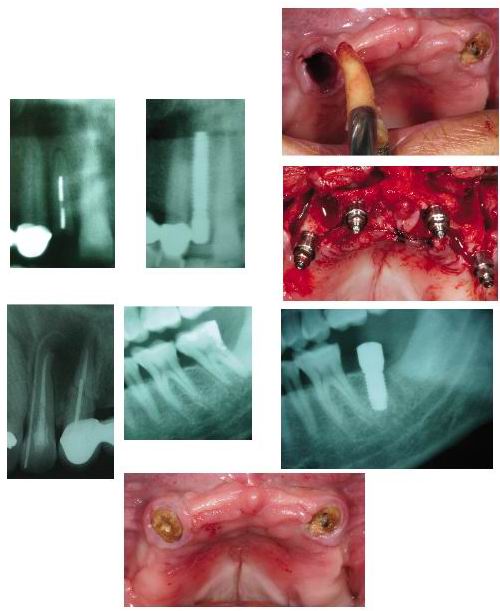
1. Disponibilidad ósea, deberemos valorar:
- Sí hay hueso suficiente más allá del ápice (3-4 mm) para poder anclar nuestro futuro implante.
- Anchura del alveolo, siendo la situación más favorable cuando éste es más estrecho que el implante.
- Estado inicial de la tabla vestibular mediante sonda periodontal y exploración.
2. Presencia o ausencia de infección activa de cualquier tipo.
3. Biotipo periodontal, grueso o fino.
4. Estado de los tejidos blandos locales, es decir, arquitectura gingival conservada o no y presencia o no de encía queratinizada.
5. Coincidencia o no con la posición del implante. Cuando no son implantes unitarios, podemos estudiar la posibilidad de colocar el implante en una posición no coincidente con la extracción a realizar.
6. Posibilidad de angular la trayectoria del implante respecto a la original del diente a extraer.
 |
B. Factores determinantes intraoperatorios, aquellos que sólo se pueden valorar durante el acto quirúrgico. De la existencia de éstos hay que informar al paciente puesto que nos pueden condicionar el tiempo de colocación del implante:
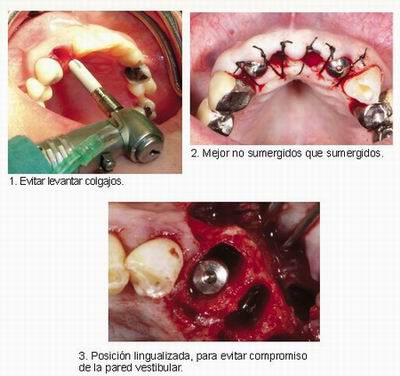
1. Ausencia de la pared vestibular (es la pared la más importante) bien por fractura durante la extracción o bien porque nos engañe el sondaje periodontal. En esta situación, según la evidencia bibliográfica, es preferible (que no indispensable) no ponerlo en el mismo acto para obtener un mejor resultado de la regeneración ósea.
2. Ausencia de estabilidad primaria.
Indicadores de riesgo de supervivencia
Hay una serie de situaciones en las que tenemos que ser más cautelosos:
1. Periodontitis crónica.
2. Patología periapical.
3. Carga inmediata. 91% de supervivencia en inmediatos frente al 95% en diferidos.
Resumen-indicaciones
Una vez tenido en cuenta los factores anteriores será cuando podremos realizar un plan de tratamiento tentativo decidiendo un tiempo quirúrgico u otro.
Se podría resumir de la siguiente forma:
— Inmediatos: Ausencia de infección, disponibilidad ósea adecuada y tejidos gingivales adecuados.
— Tempranos: Infección con disponibilidad ósea adecuada∗ y/o problemas gingivales que contraindique un protocolo inmediato.
— Diferidos: Ausencia de disponibilidad ósea para la colocación deseada del implante y/o infección.
∗ cuando se da una dehiscencia de la tabla vestibular que se deba regenerar, hay evidencia científica que asegura mejores resultados si se sigue un protocolo de implantes tempranos en vez de inmediatos, siendo los materiales de elección hidoxiapatita reabsorbible de origen bovino y membrana reabsorbible.
Complicaciones.
— Infección.
— Dehiscencia de sutura, sobre todo cuando se trabaja elevando colgajos simultáneos a técnicas de regeneración. Produce un aumento en la pérdida vertical de la pared vestibular.
— Recesión, más frecuente en inmediatos respecto a las otras dos opciones terapéuticas. Los factores asociados a esta complicación son los siguientes:
• Biotipo gingival, más frecuentes en biotipos finos.
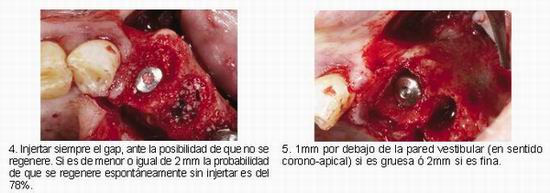
• Grosor de la pared vestibular, en grosores menores de 0,5 mm habrá una pérdida vertical de alrededor de 2mm de media, mientras que en grosores de más de 0,5 mm se perderá 0,8mm, es decir, la mitad.
• Posición vestíbulo-lingual del cuello del implante, es menos probable la aparición de recesiones cuando se posicionan los implantes más palatinizados evitando la compresión de la pared vestibular por parte del implante. Es preferible que quede un gap grande y rellenarlo que quede un gap pequeño y que comprimamos la pared vestibular.
Falsos mitos
“Colocado el implante no hay reabsorción” existe evidencia en la literatura de que un implante colocado de una forma inmediata no evita “per se” la reabsorción y remodelación ósea tras la extracción.
“Con implantes inmediatos se consigue mayor estética” la formación definitiva de la papila es independiente del tiempo de la colocación del implante.
“Los implantes inmediatos fracasan más” la proporción de fracasos son similares en las distintas opciones, sólo cuando son inmediatos con carga inmediata aumenta ligeramente los fracasos.
“Poniendo hidroxiapatita reabsorbible de origen bovino se previene la reabsorción ósea” es una verdad a medias porque es cierto que previene la reabsorción ósea horizontal pero no la vertical.
— Inmediatos: Ausencia de infección, disponibilidad ósea adecuada y tejidos gingivales adecuados.
— Tempranos: Infección con disponibilidad ósea adecuada∗ y/o problemas gingivales que contraindique un protocolo inmediato.
— Diferidos: Ausencia de disponibilidad ósea para la colocación deseada del implante y/o infección.
cuando se da una dehiscencia de la tabla vestibular que se deba regenerar, hay evidencia científica que asegura mejores resultados si se sigue un protocolo de implantes tempranos en vez de inmediatos, siendo los materiales de elección hidoxiapatita reabsorbible de origen bovino y membrana reabsorbible.
Preferencias terapéuticas
 |
 |
 |
 |
 |
 |
Patrocinado por:
Centro i2 Implantología
C/ Diego de León, 11. Madrid
www.i2-implantologia.com






