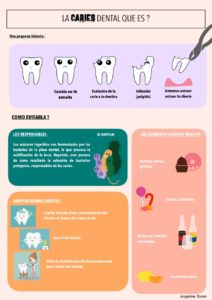
Las han desarrollado alumnos de 4º de Odontología de la Universidad CEU Cardenal Herrera para contribuir al cuidado de la salud oral.
La caries dental es una enfermedad infecciosa de la boca que afecta a millones de personas. La dieta supone el sustrato necesario para la proliferación bacteriana causante de la caries. Por tanto, una alimentación saludable es clave para reducir el riesgo de caries.
Estudiantes del Grado en Odontología de la Universidad CEU Cardenal Herrera han desarrollado una serie de infografías para promover buenos hábitos en la alimentación desde la infancia. Se trata de una iniciativa, en el marco de la asignatura Epidemiología y Salud Pública, que reta a los futuros odontólogos a poner sus conocimientos al servicio de la educación sanitaria.
“Conocer que existen una serie de alimentos que previenen las caries y otros que favorecen el riesgo de desarrollar esta enfermedad, es fundamental para adoptar hábitos que contribuyan a cuidar nuestra salud oral”, ha señalado Carolina Galiana, profesora de Odontología de la CEU UCH y coordinadora de esta actividad.
Galiana ha destacado que las infografías diseñadas por los futuros odontólogos, “pueden despertar la curiosidad de los más pequeños para que formen parte de la protección de su boca”.
El papel del odontólogo en la educación sanitaria
Arianna Pometti y Silvio Marotti, estudiantes de 4º de Odontología de la CEU UCH, han valorado positivamente la actividad Diseñar un elemento de Educación Sanitaria sobre Alimentación y Caries Dental.
En septiembre del 2016, la Asamblea General de la Federación Dental Mundial aprobó una nueva definición de salud oral “concepto multifacético que influye la capacidad de hablar, sonreír, oler, saborear, tocar, masticar, hablar, tragar y transmitir una variedad de emociones“, reconociendo así su naturaleza multifactorial, abarcando al individuo de una forma íntegra, ha recordado Arianna Pometti.
“La salud de cada individuo comienza en la boca y si está comprometida, el organismo también lo estará”, ha señalado la alumna de Odontología de la CEU UCH.
En esta línea, Silvio Marotti ha coincidido en que “La educación sanitaria es muy importante para nuestros dientes, pero sobre todo para la salud en general de nuestro organismo. No podemos pensar en nuestra boca como a una entidad separada. Todo está relacionado. De hecho, muchas enfermedades de los grandes sistemas tienen su manifestación también en la cavidad oral o al revés, muchísimas enfermedades tienen como “puerta de entrada» la misma boca”.
Los dos estudiantes de la CEU UCH han destacado su interés por la Odontología pediátrica. “Pienso que intervenir en una edad temprana en la correcta educación de hábitos alimentarios y de higiene puede prevenir muchas de las afectaciones a nivel local, dental y sistemático en un paciente adulto”, ha comentado Arianna Pometti.
Para Silvio Marotti es fundamental “entender ya de pequeños la importancia de la higiene oral y la educación sanitaria. Personalmente, desde siempre he tenido una atención particular con los niños, y por eso espero poder ayudar a los que dentro de unos años van a ser los hombres y mujeres de nuestra sociedad”.