La sequedad de la boca es una situación que afecta con frecuencia a la población, sobre todo en edades avanzadas. Tiene relación con el estilo de vida y con los hábitos alimentarios, pero su prevalencia aumenta mucho cuando los pacientes están sometidos a tratamiento farmacológico crónico. Existen múltiples factores locales y sistémicos (generales) que intervienen en el desarrollo de la boca seca (tabla 1).
La ausencia de saliva (o lo que es más frecuente, la reducción de la misma) favorece el desarrollo de alteraciones muy desagradables para el sujeto que la padece. Entre éstas cabe mencionar: mucosa oral seca y frágil, que se infecta con facilidad (candidiasis); grietas y fisuras en labios, lengua y encías; úlceras de diversa índole; infecciones bacterianas y víricas más frecuentes; caries muy destructivas; gingivitis y periodontitis; mal aliento (halitosis), dificultad para hablar, tragar, etc.
Para comprender el porqué de esta situación, es conveniente revisar algunos conceptos relativos a la saliva.
Saliva
La saliva es un líquido incoloro, transparente, filante, algo viscoso y espumoso, insípido, inodoro y muy acuoso, que se produce en las glándulas salivales mayores (parótidas, sublinguales y submandibulares) y menores (que tapizan toda la cavidad oral). El volumen de saliva secretada varía de unos individuos a otros e incluso en un mismo sujeto, pero se acepta como normal un volumen de 500 a 1.500 ml en 24 horas. El principal componente de este líquido es agua (99%). El 1% restante son sustancias orgánicas e inorgánicas en disolución. Además, en este líquido se encuentran microorganismos, células de descamación de la mucosa oral y partículas alimentarias, en proporciones diversas, según características individuales.
Los principales componentes orgánicos son: proteínas (amilasa, inmunoglobulinas, lisozima, lactoferrina, sialoperoxidasa, glucoproteínas o mucinas, neuropéptidos, etc.), aminoácidos, urea, ácido úrico, glucosa, entre otros. Los componentes inorgánicos incluyen: sodio, potasio, calcio, cloro, fósforo, flúor, tiocianato y bicarbonato. La proporción de todos estos componentes varía, dependiendo de si se trata de saliva estimulada o en reposo, así como dependiendo de factores individuales.
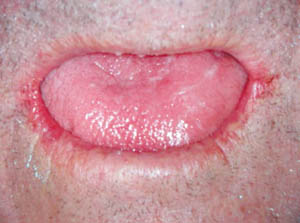 |
| Figura 1. Paciente mayor, polimedicado, con fisuración labial y lingual, así como saliva viscosa y grumosa (poco eficaz). |
Las funciones desempeñadas por la saliva son múltiples. Este líquido contribuye a mantener la integridad de los tejidos duros y blandos de la boca, participa en la preparación, ingesta y digestión de alimentos, lubrica las mucosas y los dientes, contrarresta la acidez producida por algunos alimentos y es imprescindible para la comunicación oral. Estas acciones digestivas, fonatorias y lubricantes, en general, se ven favorecidas por la acción antibacteriana de varios de sus componentes. Se trata, pues, de un jugo biológico muy necesario para el buen funcionamiento de las estructuras orales, pero no sólo de éstas.
Viscosidad salival
La viscosidad de un líquido constituido por moléculas pequeñas depende de las fuerzas de atracción intermoleculares y de la medida del roce de una capa de moléculas sobre las capas adyacentes, cuando éstas se mueven paralelamente entre sí. La saliva humana posee diversas propiedades reológicas (físico-químicas), entre las que se encuentran alta viscosidad, baja solubilidad, elasticidad y adhesividad, debidas a las características únicas químicas y estructurales de las mucinas. La acción lubricante de la saliva es fundamental para la salud bucal. Facilita los movimientos de la lengua y de los labios al tragar y comer y es importante para articular las palabras con claridad. La eficacia de la saliva como lubricante dependerá de su viscosidad. La viscosidad de la saliva submandibular y sublingual es 50-100% mayor que la de las secreciones parotídeas. Las opiniones de los investigadores divergen cuando se trata de relacionar la viscosidad salival y la capacidad lubricante de la saliva y la humedad de la mucosa bucal. De hecho son muchos los factores que modifican la secreción salival y muchas las propiedades fisicoquímicas y biológicas que deben tenerse en cuenta a la hora de valorar la situación de un paciente con patología de la secreción salival.
Hiposalivación y xerostomía (sensación de boca seca)
Aunque hay autores que prefieren reservar el término «xerostomía» a la sensación subjetiva de hiposialia, desde un punto de vista etimológico ambas expresiones significan lo mismo, es decir, son sinónimas. En general, cuando el paciente indica que nota sequedad de boca, esta situación se puede objetivar por medidas exploratorias simples. Asimismo, se puede observar una mucosa poco «lustrosa», con saliva más viscosa, que forma grumos y es filante (hilos mucilaginosos); se pega el espejo de exploración a la lengua, al labio o a la mucosa yugal, siendo estas mucosas muy poco o nada resbaladizas; o, en fin, se observa una mucosa, sobre todo en el dorso lingual, completamente seca, agrietada, resquebrajada y dolorida (a veces «quemante»), según refiere el paciente. Es frecuente que la boca seca se acompañe de labios secos y agrietados, de molestias en los ojos (por xeroftalmía o sequedad conjuntival) y en otras mucosas (como la vaginal), de dificultad para deglutir o de molestias cutáneas debidas a la sequedad de la piel (figura 1).
Ello se debe a que la acción de los factores sistémicos señalados al principio (como ocurre en el síndrome de Sjögren) repercuten en las glándulas de secreción externa en general y no sólo en las salivales. La xerostomía se asocia con frecuencia a una disminución del flujo salival (hiposalivación). Sin embargo, no todos los casos de hiposalivación se acompañan de xerostomía o boca seca. Se considera que existe un flujo salival mínimo, por debajo del cual el paciente casi siempre se queja de boca seca y por encima del cual dicho síntoma puede estar presente o no. Este flujo, en reposo, es de 0,1-0,2 ml/min de saliva total; en estado de estimulación, el valor asciende a 0,5-0,7 ml/min. Se supone que para una hiposalivación con un flujo salival ≤ 0,2 ml/min sería necesario que estuviera afectado alrededor del 50% del parénquima glandular. Es decir, que la hiposalivación ha de ser muy importante para que el paciente refiera xerostomía. Se suele medir la saliva total, como índice de la humedad de la boca, por la mayor facilidad de medición de la misma. Se distinguen dos categorías: saliva estimulada y no estimulada (o de reposo). La saliva de reposo o no estimulada refleja el flujo salival basal. Aproximadamente el 70% de la misma procede de las glándulas submandibular y sublingual, un 15-20% procede de la parótida y un 5-8% procede de las glándulas salivales menores.
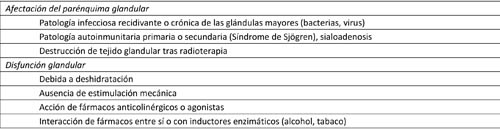 |
| Tabla 1. Causas de sequedad bucal. |
En el caso de la saliva estimulada, alrededor del 45-50% de la saliva total procede de la parótida (secreción serosa, la de mayor fluidez) y de las glándulas submandibular y sublingual, y, una menor proporción, de las glándulas menores. Si se contrastan estos datos con los relativos a los de viscosidad salival, se observa que la principal responsable de la lubricación y protección de la mucosa es la saliva de reposo, mayoritariamente procedente de glándulas de secreción mucoide, como son las submandibulares, sublinguales y las menores. Las alteraciones glandulares que se producen con la edad, en parte, pero sobre todo los efectos anticolinérgicos de la medicación que los pacientes de edad más avanzada han ido acumulando a lo largo de su vida, son los principales responsables de una disminución del flujo salival, especialmente de reposo, que se manifiesta como boca seca. Sus manifestaciones se resumen en la tabla 2.
Otros aspectos de la saliva
La viscosidad de la saliva es indicativa también de la mayor viscosidad de otras secreciones, como las producidas en la mucosa nasal, naso y orofaringe, esófago, laringe, tráquea y bronquios. Cuando la saliva es muy espesa, cabe encontrar asimismo en las demás secreciones una mayor concentración de células de descamación epitelial, mayor proporción de detritos y, en consecuencia, mayor número de colonias bacterianas en esas secreciones. Las bacterias son responsables de la producción de compuestos volátiles sulfurados malolientes. Todo ello predispone a que el aliento expelido por el paciente adquiera unas características desagradables, que se conocen como halitosis. Ese mal aliento puede proceder de la descomposición de estructuras proteicas por parte de bacterias que se encuentren en el fondo de bolsas infecciosas en las encías (periodontitis o piorrea), pero también de cualquiera de las mucosas anteriormente mencionadas.
Las características de la secreción salival han sido también objeto de estudio en relación con el reflujo gastroesofágico. Se ha demostrado que la estimulación de la secreción salival produce un importante aumento del volumen de saliva, con el consiguiente aumento de pH, bicarbonato, mucina y otros factores, tanto en pacientes control como en los que sufrían esofagitis por reflujo; ello supone una protección salival de la mucosa esofágica, que desaparece o se menoscaba en la xerostomía.
Por otro lado, se han llevado a cabo estudios de pH, flujo y viscosidad salival en grupos de pacientes afectos de trastornos de la conducta alimentaria (como bulimia y anorexia nerviosa). La reducción de la función glandular parotídea en estos trastornos puede manifestar una reducción de la secreción serosa y una reducción del aporte de bicarbonato a la saliva total. Una reducción significativa de la secreción parotídea podría provocar un aumento de la viscosidad salival general, al aumentar la proporción del aporte secretor de las glándulas submandibular, sublingual y menores a la saliva total. Estas condiciones podrían favorecer las erosiones del esmalte y lesiones cariosas que presentan estos pacientes.
Desde del punto de vista fisiológico, la saliva es un medio diluyente o dispersante de sustancias que transmiten estímulos a la mucosa bucal. Es posible que una alteración en la concentración de los componentes salivales orgánicos e inorgánicos, determinada por el tipo de secreción o por la cantidad de saliva secretada, pueda influir en la captación y recepción de los estímulos y alterar la percepción de la mucosa bucal de los pacientes con síndrome de boca ardiente.
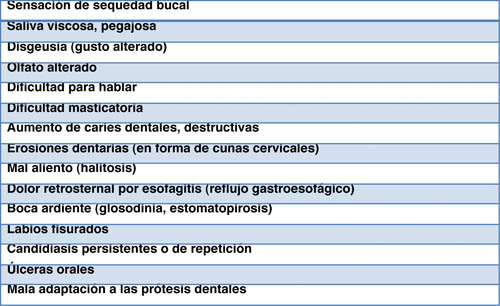 |
| Tabla 2. Principales alteraciones detectables en un paciente con xerostomía-boca seca. |
Tratamiento de la boca seca
Este tratamiento debe empezar por la detección de los factores de riesgo y el diagnóstico causal de esta condición, mediante una detallada historia clínica. Una vez detectada la causa, ésta deberá combatirse y eliminarse, si es posible, o bien habrá que buscar una estrategia terapéutica paliativa de la consecuencia: la sequedad de la boca. En función de cada caso, se podrá optar por:
Valoración crítica de los fármacos que toma el paciente
Será necesario comentar con el médico de cabecera la posibilidad de retirar o reemplazar los medicamentos conflictivos.
Medidas higiénico-dietéticas
Realizar higienes bucodentales de forma periódica y visitas frecuentes al dentista, para, por un lado, prevenir (caries, candidiasis, gingivitis, periodontitis) y, por otro, tratar lesiones incipientes con precocidad (candidiasis, úlceras, dolor…). Recordar la necesidad de seguir hábitos saludables como beber entre 1 y 3 litros de agua diariamente, evitar el tabaco y el alcohol, y hacer ejercicio para evitar el estrés. Además, es importante que los pacientes no se sometan a temperaturas excesivas provocadas por el aire acondicionado o la calefacción.
Estimular la función salival mediante la masticación de chicle sin azúcar
La masticación de chicle ayuda a estimular la salivación. Los más aconsejables son los chicles dentífricos. Si, además, poseen un sabor intenso, pueden aumentar hasta diez veces la secreción salival normal. Conviene recordar que la saliva estimulada es especialmente beneficiosa, por contener una mayor concentración de bicarbonatos e iones remineralizadores que la saliva no estimulada.
Administrar sialogogos (estimulantes farmacológicos, con acción agonista colinérgica)
Deben administrarse con extrema precaución, teniendo en cuenta sus múltiples contraindicaciones. Entre éstos se encuentran: anetoltritiona, betanecol, piridostigmina, pilocarpina, o cevimelina.
Sustitutos salivales
Deben reunir algunas características:
- pH fisiológico, de sabor agradable, sin ácidos ni azúcares, con antisépticos.
- Viscosidad similar a la saliva, con iones (F, Ca, P, K, Mg, Cl) y enzimas (lisozima, peroxidasa).
- Leche, soluciones de carboximetilcelulosa, aceite de oliva.
- Sustitutos salivales comerciales (combinaciones de lo anterior).
- Saliva autógena.
Medidas específicas
Estimular la función remanente de las glándulas salivales, si es posible (la radioterapia puede haber destruido el parénquima glandular y no ser viable este estímulo). En los casos en los que no hay función salival remanente hay que contrarrestar las consecuencias negativas con protección y lubricación externa.
Consideraciones finales
Los conocimientos sobre la viscosidad salival y su relación con alteraciones clínicas son escasos. Las opiniones de los autores son divergentes cuando se trata de relacionar la viscosidad salival, la capacidad lubricante de la saliva y la humedad de la mucosa bucal. Los cambios en las características y propiedades de la saliva se reflejan, de forma indirecta, en las funciones que aquélla desempeña en la cavidad oral. Se admite que, a nivel local, los cambios salivales cualitativos y cuantitativos como hiposalivación, alteración de la concentración de determinadas proteínas, aumento de la viscosidad y variación del pH salival, posiblemente contribuyan produciendo alteraciones de la función lubricante de la saliva y de la percepción de la mucosa oral. Una saliva espumosa, de alta viscosidad, desencadenará más fácilmente una sensación de boca seca. Asimismo, los receptores linguales estarán continuamente más expuestos a estímulos, tanto traumáticos como infecciosos.
Con estas premisas, en definitiva, para aliviar los síntomas y prevenir las consecuencias de la boca seca, los pilares principales a manejar deberán encaminarse a mejorar el flujo salival estimulado (con chicles sin azúcar) y no estimulado (buena hidratación), así como a contrarrestar los signos derivados de la sequedad (mediante sustitutos salivales).
BIBLIOGRAFÍA
1. Agar M, Currow D, Plummer J, Seidel R, Carnahan R, Abernethy AP. Changes in anticholinergic load from regular prescribed medications in palliative care as death approaches. PalliativeMedicine 2009; 23: 257–265.
2. Bergdhal M. Salivary flow and oral complains in adult dental patients. J Oral Pathol Med 2000; 28: 59-66.
3. Brunner F, Kurmann M, Filippo A. The correlation of organoleptic and instrumental halitosis measurements. Schweiz Monatsschr 2010; 120: 402-405.
4. Chimenos E, Marques MS. Boca ardiente y saliva. Med Oral 2002; 7: 244-253.
5. Chimenos-Küstner E, Ferrer-Benaiges M, Poirier-Aldea C, López-López J, Caballero-Herrera R. Xerostomía: diagnóstico y tratamiento. Anales Odontoestomatol 1997; 1: 30-37.
6. Chimenos-Küstner E, Rodríguez de Rivera E, López-López J. Síndrome de boca ardiente. Fisiopatología de las disgeusias. En: Ceballos A, Bullón P, Gándara JM, Chimenos E, Blanco A, Martínez-Sahuquillo A, García A, eds. Medicina Bucal Práctica. Santiago de Compostela: Ed. Danú S. L., 2000. p. 565-575.
7. Cortelli R, Dourado M, Ardigó M. Halitosis: a review of associated factors and therapeutic approach. Braz Oral Res 2008; 22: 44-54.
8. Dawes C. Physiological factors affecting salivary flow rate, oral clearance, and the sensation of dry mouth in man. J Dent Res 1987; 66: 1483-1488.
9. Jiménez Duarte J. Aspectos clínicos y tratamiento de la xerostomía. Acta Otorrinolaringol & Cir Cab-Cuello 2005; 33 (1): 14-20.
10. Milosevic A, Dawson LJ. Salivary factors in vomiting bulimics with and without pathological tooth wear. Caries Res 1996; 30: 361-366.
11. Ramos-Casals M, García-Carrasco M, Anaya J, Coll J, Cervera R, Font J, Ingelmo M. Síndrome de Sjögren. Barcelona: Masson, 2003; 602pp.
12. Rantonen PJF, Meurman JH. Viscosity of whole saliva. Acta Odontol Scand 1998; 56: 210-214.
13. Sarosiek J, James-Scheurich C, Marcinkiewicz M, McCallum RW. Enhancement of salivary esophagoprotection: rationale for a physiological approach to gastroesophageal reflux disease. Gastroenterology 1996; 110: 675-681.
14. Thomson WM, Chalmers JM, Spencer AJ, Ketabi M. The occurrence of xerostomia and salivary gland hypofunction in a population-based simple of older South Australians. Spec Care Dent 1999; 19: 20-23.
15. Tolentino E, Chinellato LE, Tarzia O. Saliva and tongue coating pH before and after use of mouthwashes and relationship with parameters of halitosis. J Appl Oral Sci 2009; 19: 90-94.
16. Ship J, Fox PC, Baum BJ. How much saliva is enough? Normal function defined. JADA 1991; 122: 63-69.
17. Silvestre-Donat FJ, Miralles-Jordá L, Martínez-Mihi V. Tratamiento de la boca seca: puesta al día. Med Oral 2004; 9: 273-279.
18. Sreebny LM. Saliva in health and disease: an appraisal and update. Int Dent J 2000; 50: 140-161.
19. Waterman HA, Blom C, Holterman HJ, Gravenmade EJ, Mellema J. Rheological properties of human saliva. Archs Oral Biol 1988; 33: 589-596.
20. Edgar WM, Dawes C, O’Mullane D. Saliva and Oral Health: An Essential Overview for the Health Professional. (Third Edition): British Dental Association Publication, 2004; London, W1G 8YS.
21. Addy M, Perriam E, Sterry A. Effects of sugared and sugar-free chewing gum on the accumulation of plaque and debris on the teeth. J Clin Periodontol. 1982; 9 (4): 346-354.
22. Moss SJ. Benefits of Chewing. New York: Health Education Enterprises, Inc. 2003.
23. Park KK, Schemehorn BR, Bolton JW, Stookey GK. Effect of sorbitol gum chewing on plaque pH response after ingesting snacks containing predominantly sucrose or starch. Am J Dent. 1990; 3 (5): 185-191.
24. Manning RH, Edgar WM. pH changes in plaque after eating snacks and meals, and their modification by chewing sugared or sugar-free gum. Brit Dent J. 1993; 174: 241-244.
25. Leach SA, Lee GTR, Edgar WM. Remineralisation of artificial caries-like lesions in human enamel in situ by chewing sorbitol gum. J Dent Res. 1989; 68: 1064-1068.
26. Kashket S, Yaskell T, Lopez LR. Prevention of sucrose-induced demineralization of tooth enamel by chewing sorbitol gum. J Dent Res. 1989; 68 (3): 460-462.
27. Szoke J, Banoczy J, Proskin HM. Effect of after-meal sucrose-free gum-chewing on clinical caries. J Dent Res. 2001; 80 (8): 1725-1729.
28. Beiswanger BB, Boneta AE, Mau MS, Katz BM, Proskin HM, Stookey GK. The effect of chewing sugar-free gum after meals on clinical caries incidence. J Am Dent Assoc. 1998; 129: 1623-1626.
29. Yankell SL, Emling RC. Efficacy of chewing gum in preventing extrinsic tooth staining. J Clin Dent. 1997; 8: 169-172.