Dr. Francisco Javier Silvestre-Donat. Profesor Titular del departamento de Estomatología de la Facultad de Medicina y Odontología de la Universidad de Valencia. Jefe de la Unidad de Estomatología Hospital Universitario Doctor Peset (Valencia). Director del máster de “Odontología hospitalaria y en pacientes especiales” / César Salort-Llorca. Farmacéutico especialista en Farmacia Hospitalaria / María Paz Mínguez-Serra. Odontóloga. Unidad de Estomatología Hospital Universitario Doctor Peset (Valencia). Profesora del máster de “Odontología hospitalaria y en pacientes especiales”
Los bisfosfonatos son fármacos con propiedades antirresortivas utilizados en el tratamiento del mieloma múltiple, las metástasis óseas y la hipercalcemia maligna, así como en la prevención y tratamiento de enfermedades del sistema óseo esquelético como la enfermedad de Paget y especialmente, por su prevalencia en población general, la osteoporosis.
Resumen
En los últimos años se ha asociado la utilización de bisfosfonatos a la aparición de numerosos casos de osteonecrosis de los maxilares, especialmente cuando los bisfosfonatos son utilizados por vía endovenosa.
Dada la morbi-mortalidad asociada a la osteoporosis y los beneficios probados de los bifosfonatos orales, los pacientes no deberían modificar su tratamiento sin consultar con su médico prescriptor.
Ante cualquier intervención quirúrgica a nivel bucal, es importante informar al paciente del riesgo inherente a la medicación que toma o ha tomado y acreditarlo mediante la firma del consentimiento informado. Los pacientes deberán conocer que si están tomando bisfosfonatos por vía oral el riesgo de osteonecrosis es menor que si los recibieran por vía intravenosa. También deberán saber que el riesgo es proporcional al tiempo que llevan recibiendo el tratamiento y que para disminuir este riesgo es muy importante mantener una buena higiene oral, no tener hábitos tóxicos y realizar controles odontológicos periódicos. Deberán conocer que en la actualidad no existe ninguna técnica que determine de forma eficaz el riesgo de cada paciente. Y deberán tener presente que ante la menor sensación de molestia o ante una lesión ósea en la boca deberán acudir inmediatamente a su dentista, puesto que el inicio precoz del tratamiento mejora sensiblemente el desenlace de estas lesiones.
En el presente artículo, proponemos una guía clínica que minimice el riesgo y aumente la efectividad del tratamiento con implantes dentales en estos pacientes.
Revisión de la literatura
Para garantizar el éxito en la osteointegración de los implantes es necesario valorar los factores de riesgo y hacer una selección correcta del paciente que no debe presentar contraindicaciones locales ni sistémicas a este tipo de tratamiento. Recientemente, se ha sugerido como contraindicación a la rehabilitación oral con implantes dentales (ID) el tratamiento con bisfosfonatos (BFF) (1).
Los medicamentos más frecuentemente usados para prevenir la resorción ósea son los BFF. Son administrados en el tratamiento del mieloma múltiple, las metástasis óseas y la hipercalcemia maligna (2), así como en la prevención y tratamiento de enfermedades del sistema óseo esquelético como la enfermedad de Paget y sobre todo en la osteoporosis (2). Muchas son las terapias para la osteoporosis como los suplementos de calcio y vitamina D, la calcitonina, los moduladores selectivos de los receptores estrogénicos, la terapia de reemplazamiento hormonal y los bisfosfonatos por vía oral. Sin embargo, estos últimos fármacos se han revelado en amplios ensayos clínicos como más eficaces a la hora de reducir la frecuencia de fracturas de cadera (3).
Se trata de fármacos análogos de los pirofosfatos endógenos caracterizados por ser más difícilmente metabolizables. La estructura de los BFF muestra dos grupos fosfato, responsables de la baja biodisponibilidad, unidos a un átomo de carbono y dos radicales, R1 y R2, que también se unen al carbono central. El radical R1 determina la afinidad de la unión a la hidroxiapatita mientras que la cadena R2 determina la potencia y eficacia del fármaco (Figura 1).
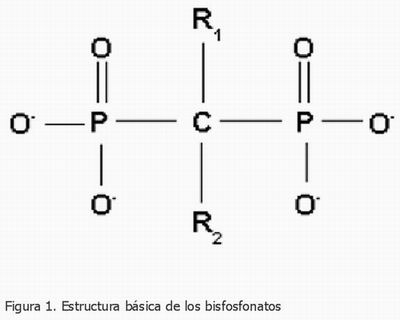 |
Pequeños cambios en la estructura de los BFF son responsables de modificaciones en sus propiedades físico químicas, biológicas, terapéuticas y toxicológicas (4). Los BFF comercializados en España y sus nombres comerciales se muestran en la Tabla 1.
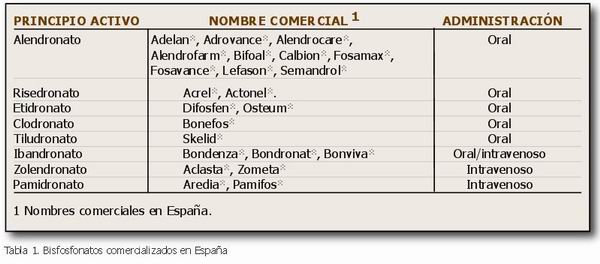 |
Los BFF actúan fijándose a la hidroxiapatita del hueso inhibiendo la reabsorción ósea al disminuir la actividad de los osteoclastos, promover su apoptosis y evitar su síntesis a partir de precursores hematopoyéticos o bien afectando a los osteoblastos al disminuir su apoptosis y estimular la secreción de inhibidores del reclutamiento de osteoclastos. También se ha descrito cierta actividad antiangiogénica responsable de algunos de sus efectos.
Los BFF son bien tolerados si se administran de forma adecuada, no obstante, se han descrito diferentes efectos adversos y complicaciones asociadas a su uso. En el caso de los BFF orales los efectos secundarios más frecuentes son: erosiones orales, úlceras gástricas, esofagitis y estenosis esofágica. Entre los efectos adversos de los BFF intravenosos si su infusión endovenosa es rápida está la insuficiencia renal. Además, se han descrito flebitis, febrícula transitoria, escalofríos, síndrome pseudogripal en los dos primeros días (5). Especial relevancia ha adquirido durante los últimos años la aparición de numerosos casos de osteonecrosis de los maxilares (ONM) en pacientes en tratamiento con BFF.
La ONM inducida por BFF es una forma de osteomielitis crónica de lenta evolución que se caracteriza por la aparición de hueso expuesto en mandíbula o maxilar, con tiempo de evolución superior a 6 semanas en pacientes que recibieron o están recibiendo tratamiento con BFF y no han sido sometidos a tratamiento con radioterapia en el área maxilofacial, ni tienen evidencia de metástasis (6).
El diagnóstico debe estar basado en la clínica, las imágenes radiológicas y la histopatología. La ONM se presenta como una exposición de hueso alveolar que ocurre espontáneamente o secundariamente a una exodoncia u otros procedimientos quirúrgicos bucales. Radiológicamente la ONM puede mostrarse con apariencia ósea normal y a nivel histológico aparece como una necrosis ósea con colonización bacteriana. Es necesario realizar diagnóstico diferencial con la osteomielitis bacteriana y la osteorradionecrosis para confirmar el diagnóstico (6).
La prevalencia de desarrollar una ONM es de un caso por cada 10.000 a 100.000 pacientes (7). Aunque no se han establecido claramente qué factores están relacionados con el desarrollo de una ONM (8), se consideran factores de riesgo el tabaquismo, la corticoterapia, el padecer anemia, la hipoxemia, la diabetes mellitus, las infecciones y los estados de inmunodepresión (7). Otros autores han señalado la exodoncia, la dosis y la potencia de los BFF como factores de riesgo (9).
Aunque la utilización de dosis altas de BFF endovenosos ha sido señalado como factor de riesgo muy alto de ONM, no sucede lo mismo con los BFF orales utilizados a dosis bajas en el tratamiento de la osteoporosis y otras enfermedades metabólicas (10, 11).
Actualmente, el número de casos de ONM relacionados con alendronato, el BFF oral más prescrito, es de 170 aproximadamente. Esto supone una incidencia de ONM de 0,7 casos por 100.000 pacientes/año(12).
Los casos de osteonecrosis por bisfosfonatos orales rara vez progresan a estados avanzados y algunos de estos casos se solucionan al suspender el tratamiento (7). De hecho, en los estudios realizados sobre BFF orales con fracaso de los implantes dentales o la aparición de ONM habría que plantearse otros posibles factores de comorbilidad oral como el estado periodontal previo, las lesiones periapicales activas o un mal estado de higiene oral, o factores de comorbilidad sistémicos como enfermedades crónicas previas, uso de otros fármacos o hábitos nocivos como el tabaquismo (13).
El riesgo de desarrollar una ONM por BFF orales es aparentemente bajo. Dada la morbi-mortalidad asociada a la osteoporosis y los beneficios probados de los BFF orales, los pacientes no deberían modificar su tratamiento sin consultar con su médico prescriptor (8, 11).
En cualquier caso, se considera que los pacientes en tratamiento con BFF orales se deberían someter a un examen bucodental al inicio de su tratamiento en el que se les informara de que existe un riesgo de desarrollar ONM. Aunque es muy bajo no se puede eliminar y para minimizar el riesgo de ONM sería adecuado recibir cuidados odontológicos regularmente. Asimismo, sería adecuado aclararles que no existe ninguna técnica que determine el riesgo de que se produzca una ONM y que la suspensión del tratamiento con BFF no necesariamente elimina el riesgo de desarrollarla. Ante cualquier problema oral el paciente debería consultar con su dentista para limitar la posibilidad de que se desarrolle una ONM y afecte a diferentes áreas. Antes de una intervención quirúrgica se recomienda obtener el consentimiento informado del paciente y aunque no existe ninguna evidencia, se debería ser cauto en las intervenciones quirúrgicas y no compremeter simultáneamente varios cuadrantes en la misma intervención. De otro lado, las bolsas periodontales en periodontitis severas y abscesos activos que comprometan el hueso pueden exacerbar la ONM y deben ser tratados inmediatamente (11).
Las exodoncias son el único tratamiento odontológico que parece aumentar la incidencia de ONM (un caso por cada 300 extracciones). Las últimas evidencias indican que los implantes y demás tratamientos de cirugia oral se pueden utilizar con precaución en los pacientes en tratamiento con BFF orales (7).
Se debe considerar que cuando se coloca un implante dental se producen una serie de cambios metabólicos alrededor del mismo que deben llevar a la formación de hueso intrínsecamente unido a la superficie implantaria y que se mantendrá cuando el implante sea sometido a carga oclusal (14, 15). Si el hueso de alrededor del implante tiene una concentración de BFF media o alta, estos procesos de recambio y remodelación se verán dificultados o impedidos con probabilidad de aparecer una necrosis del hueso circundante. La situación es diferente cuando el paciente que comienza a tomar BFF ya tuviera implantes dentales funcionando previamente. Antes de recibir el tratamiento con BFF es cuando se deben realizar todos los procedimientos dentales necesarios para mantener un estado bucodental adecuado y evitar problemas posteriormente (16).
Según Edwards y col (11), las consecuencias del tratamiento con implantes en pacientes con BFF orales, no son bien conocidas. Considerando que el tratamiento con implantes requiere la preparación del lecho implantario con osteotomía, los odontólogos deberían valorar otras opciones de tratamiento (11).
Estos mismos autores advierten que los pacientes en tratamiento con BFF orales que requieran injetos óseos, regeneración con biomateriales o tratamiento con múltiples implantes podrían estar en mayor riesgo a desarrollar una ONM (11).
El mantenimiento de los implantes en pacientes tratados con BFF orales debe incluir visitas periódicas para prevenir una posible periimplantitis. Si se desarrolla una periimplantitis se deben considerar en primera instancia tratamientos no quirúrgicos y si estos no dan resultado, podría ser adecuada la excisión quirúrgica de los tejidos blandos situados alrededor del implante y en última instancia un ligero recontorneado del hueso (11).
Antes de iniciar la terapia con BFF endovenosos se debe realizar un examen oral e informar a los pacientes sobre los riesgos. En estos pacientes cualquier procedimiento invasivo se realizará idealmente antes de iniciar el tratamiento con BFF y se dejará un tiempo prudencial para que se complete la cicatrización antes de iniciar la terapia con BFF. Los procesos no urgentes se realizarán de 3 a 6 meses tras la suspensión temporal del tratamiento con BFF. Una vez iniciado el tratamiento con BFF se realizarán exámenes orales cada seis meses y se recomendará a los pacientes que lo requieran, abandonar el hábito tabáquico, limitar la ingesta de alcohol y mantener un correcto cuidado oral e higiene dental (9, 10, 17).
Al realizar el examen oral previo al inicio de tratamiento con BFF, el odontólogo/estomatólogo tendrá como objetivos principales detectar posibles focos de infección, existentes o potenciales, y eliminarlos y extraer aquellos dientes en que, por patologías del periodonto, haya dudas de que puedan ser mantenidos (16).
En pacientes en tratamiento con BFF orales los exámenes orales tendrán por objetivo detectar caries y tratarlas con obturaciones y endodoncias, evitando las exodoncias; realizar exploración periodontal y eliminar placas y bolsas periodontales para prevenir la realización de exodoncias por este motivo y evitar lesiones por roce (ulceras de decúbito) especialmente en pacientes portadores de prótesis mucosoportadas (16).
Si se considera imprescindible realizar una exodoncia en un paciente tratado con BFF, se hará siguiendo las siguientes recomendaciones: efectuar la extracción de la forma menos traumática posible y cuando sea posible sutura del alveolo para favorecer la cicatrización primaria; administrar amoxicilina/ácido clavulánico (875/125 mg tres veces al día) o si son alérgicos a la penicilina, clindamicina (300 mg/3-4 veces al día) desde dos días antes de la extracción, y durante diez días después de la extracción cuando veamos reparados los tejidos. Tras la extracción, el paciente deberá realizar enjuagues con clorhexidina al 0,12%, dos veces al día, durante 15 días (16).
Guía clínica para los pacientes que toman bisfosfonatos y necesitan implantes dentales
Actualmente hay gran controversia sobre la relación riesgo/beneficio en la colocación de implantes osteointegrados en pacientes en los que se les está administrando tratamiento con BFF (18, 19). Sin embargo, sí existe consenso respecto a un riesgo evidente cuando este tratamiento es con BFF por vía intravenosa por lo que en estos pacientes no se recomienda bajo ningún concepto el colocar implantes dentales para rehabilitar las áreas edéntulas (20, 21).
En los pacientes que están con BFF por vía oral (lo más frecuente), en base a la evidencia actual, se podrían insertar implantes dentales pero con una serie de condiciones clínicas que de alguna forma tratan de evitar un mayor riesgo de ONM. Siempre que sea posible debería realizarse la rehabilitación bucal o la colocación de implantes dentales antes del comienzo de la administración de BFF.
• Antes de realizar cualquier plan de tratamiento implantológico deberemos realizar una exhaustiva anamnesis, una adecuada exploración bucodental y se pedirán las pruebas complementarias radiológicas adecuadas para estudiar el caso (ortopantomografía y TC).
• Recientemente se informó de la determinación del telómero C-terminal del colágeno 1 en suero sanguíneo (CTX) para valorar el riesgo de ONM en pacientes sometidos a exodoncias y en tratamiento con BFF. Los valores normales de esta sustancia en suero oscilan entre 300-550 pg/ml. Cifras mayores a 150 pg/ml se asociarían a riesgo bajo, mientras que concentraciones inferiores a 150 pg/ml se relacionan a un mayor riesgo de ONM. Aunque hay resultados discordantes y no existen estudios que evidencien a esta prueba como un marcador seguro a la hora de valorar el riesgo quirúrgico asociado a la ONM (22).
 |
Es importante informar al paciente del riesgo debido a la medicación que toma o ha tomado y acreditarlo mediante la firma del consentimiento informado. Los pacientes deberán conocer que si están tomando BFF por vía oral el riesgo a una ONM es menor que si fueran por vía intravenosa. También deberán saber que depende del tiempo que se los estén administrando. Es muy importante para disminuir este riesgo el mantener una buena higiene oral, no tener hábitos tóxicos y realizar controles periódicos a nivel odontológico. Deberán conocer que en la actualidad no existe ninguna técnica que determine de forma eficaz el riesgo para cada paciente. Y deberán tener presente que ante la menor sensación de molestias o si se notan una lesión ósea en la boca deberán acudir rápidamente a su dentista por la importancia del tratamiento precoz de estas lesiones.
A la hora de valorar el riesgo del paciente hay que conocer el tiempo que está tomando los BFF orales (23, 24). En aquellos que se les administra menos de 3 años y no toman simultáneamente fármacos inmunosupresores no habría que tomar ninguna medida especial salvo la de realizar la preparación del lecho y la inserción del implante de forma muy cuidadosa con suficiente irrigación y baja velocidad para dañar lo menos posible el hueso periimplantario y se prescribirán antibióticos hasta la reparación de la herida. Se debería obtener una buena estabilidad primaria y la sutura se realizará de la forma más adecuada para obtener una buena cicatrización. Se evitará realizar un plan de tratamiento con implantes múltiples en áreas con gran atrofia y poco hueso y que requieran de procedimientos adicionales de regeneración ósea.
En los pacientes que toman BFF orales más de 3 años o menos de este tiempo pero se les administra al mismo tiempo algún tratamiento inmunosupresor, tendremos que adoptar ciertas medidas especiales. Se retirarán los BFF, siempre con la autorización del especialista que los prescribió, al menos 3 meses antes del procedimiento quirúrgico y hasta 2 meses comprobando la curación completa del área intervenida. Aunque no existe evidencia de este modo de actuación todos los comités de expertos lo recomiendan (12). Asimismo, se tomarán los mismos cuidados en el procedimiento quirúrgico que en el apartado anterior. Se debe controlar posteriormente al paciente para que mantenga una buena higiene oral. Hay autores como Aspenberg (25) que postulan que los BFF podrían disminuir el tiempo necesario para la carga de los implantes. De todas las formas, sigue siendo un tema muy controvertido y se necesitarán más estudios clínicos randomizados en el futuro para poder conocer con rigurosidad los factores que mejoren la seguridad y disminuyan el riesgo en el manejo clínico de este tipo de pacientes.
Correspondencia
Prof. F.J. Silvestre
Unidad de Estomatología
Hospital Dr. Peset. Consultas externas
C/ Juan de Garay, s/n . 46017 Valencia
Bibliografía
1. Hwang D, Wang HL. Medical contraindications to implant therapy: part I: absolute contraindications. Implant Dent. 2006 Dec; 15 (4): 353-60.
2. Fleisch H. Bisphosphonates: mechanisms of action. Endocr Rev. 1998 Feb; 19 (1): 80-100.
3. Otomo-Corgel J. Implants and oral bisphosphonates: risky business? J periodontal. 2007 Mar; 78 (3): 373-6.
4. Fleisch H. Development of bisphosphonates. Breast Cancer Res. 2002; 4 (1) :30-4.
5. Ponte-Fernández N, Estefanía-Fresco R, Aguirre-Urizar JM. Bisphosphonates an oral pathology I. General and preventive aspects. Med Oral Patol Oral Cir Bucal. 2006 Aug 1; 11 (6): E396-400.
6. Marx RE, Sawatari Y, Fortin M, Broumand V. Bisphosphonates-induced exposed bone (osteonecrosis/osteopetrosis) of the jaws: risk factors, recognition, prevention, and treatment. J Oral Maxillofac Surg. 2005 Nov; 63 (11): 1567-75.
7. Assael LA. Oral bisphosphonates as a cause of bisphosphonate-related osteonecrosis of the jaws: clinical findings, assessment of risks, and preventive strategies.J Oral Maxillofac Surg. 2009 May; 67 (5 Suppl): 35-43.
8. Silverman SL, Landesberg R. Osteonecrosis of the jaw and the role of bisphosphonates: a critical review. Am J Med. 2009 Feb;122 (2 Suppl): S33-45.
9. Dickinson M, Prince HM, Kirsa S, Zannettino A, Gibbs SD, Mileshkin L et al. Osteonecrosis of the Jaw Complicating Bisphosphonate Treatment for Bone Disease in Multiple Myeloma: An Overview with Recommendations for Prevention and Treatment. Intern Med J. 2008 Nov 3.
10. Khan AA, Sándor GK, Dore E, Morrison AD, Alsahli M, Amin F et al. Canadian consensus practice guidelines for bisphosphonate associated osteonecrosis of the jaw. J Rheumatol. 2008 Jul; 35 (7): 1391-7.
11. Edwards BJ, Hellstein JW, Jacobsen PL, Kaltman S, Mariotti A, Migliorati CA. Updated recommendations for managing the care of patients receiving oral bisphosphonate therapy: an advisory statement from the American Dental Association Council on Scientific Affairs. J Am Dent Assoc. 2008 Dec; 139 (12): 1674-7.
12. Grewal VS, Fayans EP. Bisphosphonate-associated osteonecrosis: a clinician"s reference to patient management. Todays FDA. 2008 Aug; 20 (8): 38-41, 43-6.
13. Fugazzotto PA, Lightfoot WS, Jaffin R, Kumar A. Implant placement with or without simultaneous tooth extraction in patients taking oral bisphosphonates: postoperative healing, early follow-up, and the incidence of complications in two private practices. J Periodontol. 2007 Sep; 78 (9): 1664-9.
14. Chacon GE, Stine EA, Larsen PE, Beck FM, McGlumphy EA. Effect of alendronate on endosseous implant integration: an in vivo study in rabbits. J Oral Maxillofac Surg. 2006 Jul; 64 (7): 1005-9.
15. Sasaki H, Koyama S, Yokoyama M, Yamaguchi K, Itoh M, Sasaki K. Boné metabolic activity around dental implants under loading observed using boné scintigraphy. Int J Oral Maxillofac Implants. 2008 Sep-Oct; 23 (5): 827-34.
16. Bagán JV, Juan Blade J, Cozar JM, Constela M, García-Sanz R, Gómez-Veiga F et al. Recommendations for the prevention, diagnosis, and treatment of osteonecrosis of the jaw (ONJ) in cancer patients treated with bisphosphonates. Med Oral Patol Oral Cir Bucal 2007; 12: 279-83.
17. Weitzman R, Sauter N, Eriksen EF, Tarassoff PG, Lacerna LV, Dias R et al. Critical review: updated recommendations for the prevention, diagnosis, and treatment of osteonecrosis of the jaw in cancer patients–May 2006. Crit Rev Oncol Hematol. 2007 May; 62 (2): 148-52.
18. Wang HL, Weber D, McCauley LK. Effect of long-term oral bisphosphonates on implant wound healing: literature review and a case report. J Periodontol. 2007 Mar; 78 (3): 584-94.
19. Bell BM, Bell RE. Oral bisphosphonates and dental implants: a retrospective study. J Oral Maxillofac Surg. 2008 May; 66 (5): 1022-4.
20. Kasai T, Pogrel MA, Hossaini M. The prognosis for dental implants placed in patients taking oral bisphosphonates. J Calif Dent Assoc. 2009 Jan; 37 (1): 39-42.
21. Scully C, Madrid C, Bagan J. Dental endosseous implants in patients on bisphosphonate therapy. Implant Dent. 2006 Sep; 15 (3): 212-8.
22. Bagan JV. Osteonecrosis de los maxilares. Valencia: Medicina Oral, SL., 2008.
23. Sambrook P, Olver I, Goss A. Bisphosphonates and osteonecrosis of the jaws. Aust Fam Physician. 2006 Oct; 35 (10): 801-3.
24. McLeod NM. Oral bisphosphonates and dental implants. J Oral Maxillofac Surg. 2009 Jun; 67 (6): 1355.
25. Aspenberg P. Bisphosphonates and implants: an overview. Acta Orthop. 2009 Feb; 80 (1): 119-23.





