Profesor titular de Medicina Bucal. Facultad de Odontología de Sevilla. Sevilla
Las reacciones adversas a los medicamentos (RAM) constituyen un problema tan antiguo como la propia medicina, siendo ya señalado por autores como Hipócrates. Sin embargo, sólo a raíz de desastres como el acaecido en Europa a mediados del siglo XX, con los casos de malformaciones fetales asociadas a la terapéutica con talidomida, la sociedad toma conciencia de la verdadera dimensión del problema.
A partir de entonces se impulsan la necesidad de demostrar la eficacia del medicamento antes de su comercialización y la creación de los sistemas de notificación espontánea de reacciones adversas. En la actualidad, los avances en la terapéutica médica y la aparición continua de nuevos medicamentos han propiciado un importante incremento del consumo de fármacos. En particular, ligado a un crecimiento de la población de adultos mayores, han aumentado las situaciones de enfermedades crónicas y de pluripatología tratadas con polimedicación. Otra situación, derivada de la mayor disponibilidad de fármacos, es la automedicación. Como consecuencia, la problemática de los efectos indeseables de los medicamentos ha adquirido una gran magnitud. La frecuencia de presentación de dichos efectos es del 3-5 por ciento en el medio extrahospitalario y del 10-20 por ciento en el intrahospitalario (Segarra, 1986). Se estima que las RAM constituyen el 2-5 por ciento de los motivos de ingresos en los servicios de medicina interna y pediatría. Y la tasa de mortalidad por RAM en pacientes hospitalizados está en torno al 2-12 por ciento (Wood y Oates, 1991).
A pesar de que se conoce la importancia de las RAM a nivel oral, no disponemos de datos fidedignos acerca de su incidencia y prevalencia. Sólo conocemos la gran frecuencia con la que algunas de ellas, como por ejemplo ocurre con la sequedad oral, son vistas en la clínica diaria. Por otro lado, las RAM a nivel de la cavidad oral son muy heterogéneas, tanto por el tejido en el cual se manifiestan (mucosa oral, encías, glándulas salivales, dientes, etc.) como por la repercusión clínica que tienen para el paciente.
El dentista ha de tener presente el problema de las RAM y estar en condiciones de poder reconocerlas. Una vez establecida la sospecha clínica de RAM en un paciente es de primordial importancia el realizar una exahustiva anamnesis farmacológica para intentar identificar el fármaco responsable. Aunque en el caso de reacciones de tipo agudo y de utilización puntual de un medicamento es fácil establecer una relación causa-efecto, en una gran proporción de casos el tiempo transcurrido entre la toma y la aparición de las lesiones o la existencia de polimedicación dificultan el diagnóstico.
Concepto y nomenclatura
Clásicamente, cuando se habla de las RAM, se barajan una serie de términos farmacológicos como son los de efectos colaterales y secundarios, o los de reacciones indiosicrásica y alérgica, prestándose con frecuencia a confusión.
1. Efecto colateral. Se debe a la propia acción farmacológica del medicamento, pero su aparición resulta indeseable en el curso de la administración del mismo (ejemplo, la sequedad bucal en el tratamiento con anticolinérgicos).
2. Efecto secundario. No es inherente a la acción farmacológica principal, pero sí es una consecuencia del efecto perseguido (ejemplo, la aparición de una colitis pseudomembranosa por Clostridium difficile debida a una disbacteriosis tras la administración de clindamicina). No siempre es fácil distinguir entre efecto colateral y efecto secundario, pues a veces se solapan tanto que la diferencia es meramente académica.
3. Reacción idiosincrásica. Se considera que está genéticamente determinada y consistiría en una “respuesta anormal” de ciertos individuos a un fármaco concreto, siendo debida a la peculiar estructura de un sistema enzimático (ejemplo, la producción de una anemia hemolítica en pacientes con déficit de la enzima glucosa-6-fosfato deshidrogenasa tras la administración de sulfona).
4. Reacción alérgica. Es una respuesta de naturaleza inmune en la que el fármaco o algunos de sus metabolitos se comportan como antígenos. Requiere un contacto sensibilizante previo con ese mismo fármaco o con otro de estructura parecida (sensibilidad cruzada) y un contacto posterior desencadenante de la respuesta de hipersensibilidad. La intensidad de la reacción no se relaciona con la dosis del fármaco administrada. Según los criterios de Gell y Coombs se clasifican en reacciones de hipersensibilidad inmediata, citotóxicas, mediadas por complejos inmunes o de hipersensibilidad retardada.
La reacción adversa a un medicamento (RAM) es definida como “cualquier efecto nocivo o indeseable que se presenta tras su administración a dosis profilácticas, diagnósticas o terapéuticas”. Por lo tanto, desde una perspectiva clínica, las RAM engloban a todas las situaciones anteriormente descritas. Éstas harían referencia a los principales mecanismos productores de RAM. Otros tipos de RAM serían las producidas por sobredosis relativa (administración de dosis habituales sin ajustar en función de patologías del paciente, como una insuficiencia renal) o por tolerancia (disminución de la efectividad en caso de administración repetida o crónica de un fármaco). Tan sólo no se considerarían RAM las reacciones producidas por sobredosificación absoluta o intoxicaciones.
Clasificación de las reacciones adversas a medicamentos
La clasificación más aceptada de las RAM es la propuesta por Rawlins y Thompson (19), de la cual se han realizado diversas adaptaciones.
1. Reacciones tipo A (frecuentes). Son efectos predecibles en base a las propiedades farmacológicas de un medicamento administrado a las dosis habituales (ejemplo, alargamiento del tiempo de sangrado por ácido acetilsalicílico). Generalmente son dosis-dependientes y a pesar de que su incidencia y morbilidad son altas, su letalidad es baja. En este grupo se incluyen los efectos colaterales y secundarios.
2. Reacciones tipo B (raras). Son efectos impredecibles en base a las propiedades farmacológicas de un medicamento administrado a las dosis habituales (ejemplo, hipertermia maligna por anestésicos generales o porfiria aguda por barbitúricos). La cantidad del fármaco administrado no juega un papel importante y si bien su incidencia y morbilidad es baja, su letalidad puede ser alta. Las reacciones idiosicráticas y las alérgicas son reacciones tipo B.
3. Reacciones tipo C (crónicas). Son las RAM asociadas a tratamientos prolongados (ejemplo, necrosis papilar e insuficiencia renal por el uso prolongado de analgésicos).
4. Reacciones tipo D (retardadas) que se refieren a los efectos adversos retardados, como la carcinogénesis o la teratogénesis.
Clasificación de las reacciones adversas a medicamentos en la cavidad oral.
Si bien la clasificación de las RAM orales en base a su patogenia puede tener importantes implicaciones en el momento de plantear la terapéutica a seguir, el clasificar las RAM de la cavidad oral según los cuadros clínicos que provocan interesa al dentista en la medida que facilita el reconocimiento y diagnóstico de las mismas.
1. Quemaduras químicas de la mucosa oral.
2. Estomatitis.
2.1. Mucositis por quimioterapia.
2.2. Estomatitis alérgicas.
2.2.1. Estomatitis alérgica de contacto.
2.2.2. Estomatitis medicamentosa. Erupción fija medicamentosa.
2.3. Síndrome de Stevens-Johnson y necrolisis epidérmica tóxica.
2.4. Reacciones liquenoides.
2.5. Lesiones similares al lupus eritematoso.
2.6. Lesiones similares al pénfigo.
3. Angioedema.
4. Alteraciones de la coloración.
4.1. Tinciones dentales.
4.2. Pigmentaciones de la mucosa oral.
4.3. Lengua negra vellosa.
5. Agrandamiento gingival.
6. Infecciones oportunistas.
7. Diátesis hemorrágicas.
8. Alteraciones de las glándulas salivales.
8.1. Hiposialia.
8.2. Ptialismo.
8.3. Tumefacción y dolor de las glandulas salivales.
9. Alteraciones neurologicas.
9.1. Discinesias tardías.
9.2. Neuriti.
9.3. Alteraciones del gusto.
1. Quemaduras químicas
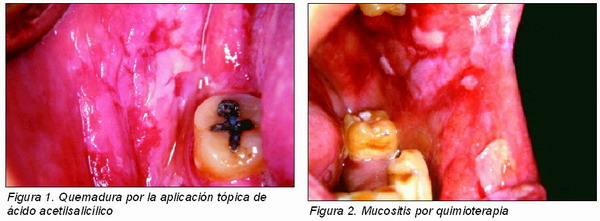
La mayoría de las quemaduras químicas de la mucosa oral obedecen a analgésicos y antisépticos mal utilizados. Es muy frecuente la producida por el ácido acetilsalicílico (aspirina) aplicada localmente para calmar el dolor dental. Ésta suele ser retenida en la cavidad de un diente cariado o lo que es más frecuente en el vestíbulo bucal inferior, por lo que las lesiones suelen abarcar la encía y la mucosa yugal o labial. Se produce una necrosis superficial del epitelio, apareciendo lesiones blancas de contornos irregulares, friables, sobre un área eritematosa dolorosa. Si la lesión es severa, la eliminación de la capa blanca dejará una base erosiva (Figura 1).
El etanol también se ha implicado en la producción de quemaduras de la mucosa oral, como sucede con la aplicación de soluciones anestésicas de benzocaína con alto porcentaje de alcohol. Igualmente, la utilización de forma abusiva de colutorios que contienen alcohol etílico puede provocar la aparición de una descamación superficial blanquecina de la mucosa.
Otros muchos productos se han relacionado con la aparición de necrosis química de la mucosa oral tras su aplicación tópica: el peróxido de hidrógeno, el violeta de genciana, el fenol, el nitrato de plata o el hipoclorito sódico, o algunos componentes de pastas de dientes, como el lauryl sulfato sódico, perborato sódico, etc. También la provocan algunos medicamentos al mantenerse en contacto con la mucosa oral, como el isoproterenol, fermentos pancreáticos, bromuro de emepronium, etc.
2. Estomatitis Mucositis por quimioterapia
Se caracteriza por una estomatitis ulcerativa difusa que afecta preferentemente a la mucosa no queratinizada. Obedece a un efecto de toxicidad directa de algunos agentes antineoplásicos al interferir la replicación de las células germinativas del epitelio de la mucosa oral. Entre los quimioterápicos implicados con mayor frecuencia figuran los antimetabolitos como el metotrexate y los agentes alquilantes (5-fluoruracilo). La mucositis comienza a los 5-7 días siguientes del inicio de la quimioterapia. Hay zonas de mucosa eritematosa y ulceraciones blancogrisáceas con áreas necróticas centrales, soliendo respetar la encía, el paladar duro y la cara dorsal de la lengua (Figura 2). El dolor y la incapacidad funcional dependen de la intensidad y extensión del cuadro.
El tratamiento va dirigido a aliviar la sintomatología y prevenir y tratar las complicaciones. Se utilizan anestésicos tópicos (ejemplo, lidocaina viscosa al 2 por ciento) y analgésicos por vía oral para reducir el dolor y antisépticos como la clorhexidina para evitar la sobreinfección. Son útiles los enjuagues alcalinos (ejemplo, solución acuosa de sal y bicarbonato de sodio) y el uso de protectores de la mucosa (ejemplo, sucralfato, carbenoxolona).
Las úlceras orales también pueden ser por estomatoxicidad indirecta, derivada de la mielosupresión provocada por la quimioterapia. Aparecen úlceras irregulares, necróticas con una reacción inflamatoria circundante mínima, debido a la leucopenia. La sobreinfección por bacterias es frecuente, siendo difícil de distinguir clínicamente, salvo por la fiebre. Del mismo modo, está favorecida la infección secundaria de la mucosa oral por hongos y virus.
Estomatitis alérgicas
Estomatitis medicamentosas. Erupción fija medicamentosa
Son reacciones alérgicas debidas a la administración sistémica de un medicamento. Sólo aparecen en un pequeño número de personas, no guardan relación con las propiedades farmacológicas ni con la dosis del fármaco, desaparecen al suspender su administración y se repiten con una nueva dosis. Las lesiones de la mucosa oral aparecen entre las pocas horas hasta un máximo aproximado de 24 horas tras tomar el medicamento y se caracterizan por eritemas, vesículas/ampollas, úlceras y costras (labios). También puede haber lesiones cutáneas.
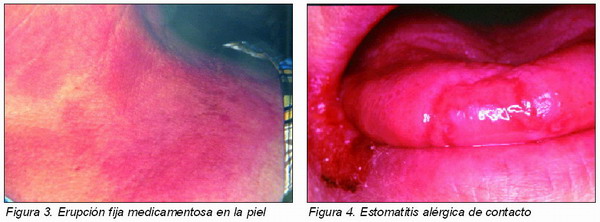
La erupción fija medicamentosa es un tipo peculiar de alergia medicamentosa caracterizada por la aparición de lesiones recurrentes siempre en la misma localización en la piel o en la mucosa oral. En la piel es característica la aparición de un área eritematosa bien definida de extensión variable (Figura 3). A nivel oral es más infrecuente y se puede manifestar como eritemas, ampollas o úlceras.
Los fármacos implicados con más frecuencia son: barbitúricos, paracetamol, fenacetina, pirazolonas, sulfonamidas y tetraciclinas. Probablemente, el mecanismo involucrado sea una reacción de hipersensibilidad mediada por células.
Estomatitis alérgica de contacto
Equivale a la dermatitis alérgica de contacto, que se debe a una reacción de hipersensibilidad retardada (tipo IV) desencadenada por el contacto directo de la piel con ciertas sustancias, generalmente haptenos químicamente reactivos. En la fase de sensibilización, el hapteno inactivo penetra en el epitelio, se une con proteínas del huesped y se transfoma en un alérgeno, es captado por las células de Langerhans (CL) y tras migrar vía linfática a los ganglios regionales, es presentado a los linfocitos T. La fase de revelación tiene lugar cuando se produce un nuevo contacto con el hapteno: éste es presentado por las CL a los linfocitos T ya sensibilizados que liberan una gran variedad de linfoquinas y mediadores de la inflamación. La reacción se expresa clínicamente en el área de contacto con la sustancia a las 24 a 96 horas, con la aparición de eritema y edema, así como vesículas o úlceras. En el caso de sustancias volátiles las lesiones son más dispersas y afectan a tejidos más distantes.
Una gran variedad de sustancias químicas utilizadas en odontología son capaces de producir sensibilización. Destacan muchos de los componentes de prótesis dentales y materiales de obturación, como metales (niquel, cobalto, paladio, cromo, rodio, belirio, mercurio, cinc, cobre y oro) y resinas, sobre todo las derivadas de los metacrilatos, y muchas de las sustancias usadas en la cadena de polimerización de las mismas. También se han implicado materiales de impresión, cementos, apósitos periodontales, chicles, cosméticos, antisépticos, antibióticos y anestésicos tópicos del grupo de las caínas. Entre los constituyentes de dentífricos y colutorios orales con mayor poder sensibilizante están los siguientes: aldehido cinámico, compuestos de amonio cuaternario, ácido benzoico, eugeneol, tirotricina, mentol, benzocaína, sulfaguanidina, clorhexidina, formaldehido, benzidamida, salicilato de metilo, proflavina y cloroacetamida.
Pese a la interminable lista de sustancias con capacidad sensibilizante las reacciones alérgicas de contacto de la mucosa oral son raras. Se cree que es debido al papel de la saliva que diluye o neutraliza los posibles alérgenos y a la película protectora de mucina que se forma sobre la mucosa. Otros factores implicados serían el menor número de CL existentes en la mucosa oral (unas diez veces menos que en la piel) y la rica vascularización de la misma, que determina una rápida eliminación de los alérgenos. Estos factores también podrían explicar que con frecuencia en personas sensibilizadas a determinadas sustancias la clínica sea menos evidente o incluso inexistente a nivel de la mucosa oral.
Por lo común, las estomatitis alérgicas suelen manifestarse como un eritema y edema ligero y sensación de quemazón. Son raras las lesiones vesiculosas. También están descritos cuadros de depapilación lingual, lesiones tipo liquen plano y úlceras o aftas. Con frecuencia se acompañan de queilitis, apareciendo los labios secos, con áreas eritemato-escamosas y fisuras comisurales.
La gingivitis de células plasmáticas se considera una manifestación bucal de alergia de contacto, relacionada con alérgenos contenidos en dentífricos y chicles. Cursa con un edema y eritema generalizado de las encías y en ocasiones se acompaña de glositis y queilitis. Histológicamente el único dato específico es una infiltración densa por células plasmáticas del conjuntivo.
Para el diagnóstico de las estomatitis de contacto, dado lo inespecífico de su clínica y su relativamente baja frecuencia, un primer paso consistiría en excluir otros posibles cuadros, tales como una estomatitis irritativa, una deficiencia vitamínica, una anemia o una infección por cándidas. Es fundamental la realización de una historia clínica detallada, debiéndose recoger los antecedentes personales o familiares de atopia o alergias, así como intentar limitar las posibles sustancias responsables y permitir una orientación posterior en la realización de las pruebas alérgicas de contacto. Las más fiables son las pruebas epicutáneas sobre la piel (parche-test), existiendo series estandarizadas con alérgenos homologados, específicas de materiales de uso odontológico.
El tratamiento de la estomatitis de contacto consiste en retirar el agente causal. En los casos con úlceras se pueden utilizar corticoides tópicos.
Síndrome de Stevens-Johnson y necrolisis epidérmica tóxica
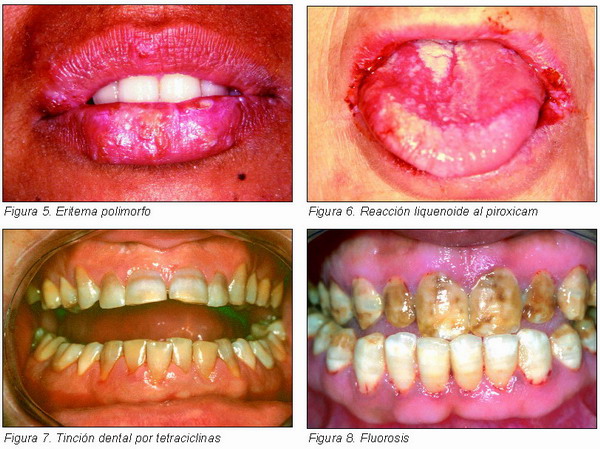
De forma ocasional se ha implicado algún fármaco como precipitante del eritema polimorfo (EP). Entre los más frecuentemente relacionados están los barbituricos y sulfonamidas. Es un cuadro agudo que puede cursar o no con las típicas lesiones cutáneas en escarapela y que en las mucosas se manifiesta por la coexistencia de lesiones eritematosas, vesículas/ ampollas y úlceras, afectando característicamente los labios en los que provoca la aparición de costras serohemáticas (Figura 5). Se resuelve espontáneamente en 10-15 días.
El síndrome de Stevens Johnson (SSJ) se considera una forma severa del EP, relacionándose en más de un 85 por ciento de los casos con la ingesta de un fármaco. Cursa con erosiones, vesículas y ampollas en mucosas y en casos severos las lesiones pueden extenderse a faringe, laringe, esófago y árbol respiratorio. El índice de mortalidad es de 5-15 por ciento.
Prácticamente la totalidad de los casos de necrolisis epidérmica tóxica (NET) o síndrome de Lyell se consideran reacciones medicamentosas. Para muchos autores, la NET se trataría de la expresión máxima de un SSJ. Se caracteriza por eritema generalizado con vesículas y ampollas que se rompen fácilmente, dejando grandes áreas de piel denudada. Las mucosas están gravemente afectadas, presentando eritema, vesiculización y erosiones generalizadas. Clínicamente se produce una situación semejante a la de una quemadura extensa de tercer grado, con una mortalidad de un 25-50 por ciento.
Los grupos farmacológicos asociados con más frecuencia a estos cuadros son las sulfamidas, ß-lactámicos, analgésicos, antiinflamatorios y anticonvulsionantes. También se han descritos casos de SSJ asociados a benzodiacepinas y tiazidas, y tanto de SSJ como de NET con el alopurinol.
Reacciones liquenoides
Las reacciones liquenoides por fármacos hacen referencia a la aparición de lesiones en la mucosa oral similares, clínica e histológicamente, a las del liquen plano (LP) asociadas a la ingesta de un medicamento. La patogenia es desconocida, pero se cree que el fármaco actuaría como un factor precipitante en un paciente predispuesto. Las lesiones suelen desaparecer cuando el medicamento es retirado.
Clásicamente las reacciones liquenoides se han relacionado con las sales de oro y los antimaláricos, medicamentos usados en el tratamiento de la artritis reumatoide o de otras enfermedades del colágeno. Entre otros medicamentos frecuentemente implicados estarían los antihipertensivos, antiinflamatorios no esteroideos, diuréticos, psicofármacos e hipoglucemiantes orales.
Entre los medicamentos más frecuentemente implicados estarían los antimaláricos (cloroquina, quinacrina), antihipertensivos (metildopa, captopril/enalapril, propanolol), compuestos de metales (sales de oro, sales de bismuto), antiinflamatorios no esteroideos (fenilbutazona, ibuprofeno), diuréticos (furosemida, espironolactona).
Lesiones similares al lupus eritematoso
Diversos fármacos han sido relacionados en algunos pacientes con episodios de exacervación del lupus eritematoso sistémico. Sin embargo, existen otros fármacos capaces de inducir la formación de anticuerpos antinucleares (ANA) y de células del lupus eritematoso (células LE) e incluso un síndrome clínico lupoide. La procainamida, un antiarrítmico, es la causa principal del lupus inducido por medicamentos. Induce la aparición de ANA y células LE en el 50-75 por ciento de los pacientes a los pocos meses del tratamiento y en el 20 por ciento el desarrollo de un LE clínico. La hidralacina favorece la aparición de ANA en el 25-30 por ciento de los pacientes y de LE clínico en el 10 por ciento. Parece ser que los pacientes afectados con mayor frecuencia son personas que acetilan lentamente estos fármacos (acetiladores lentos).
El lupus inducido por medicamentos es más frecuente en varones y en ancianos, caracterizándose por la ausencia de afectación renal y del SNC, niveles séricos normales de complemento y ausencia de anticuerpos anti-DNA nativos. Suele cursar con fiebre, adenopatías, artralgias y derrames pleural y pericárdico. La afectación oral se caracteriza por eritema y ulceraciones. Generalmente el cuadro desaparece al suspender el fármaco, pero los ANA pueden perisitir meses o incluso años.
Entre otros han sido implicados los siguientes fármacos: isoniacida, anticonvulsionantes, tiouracilos, compuestos de fenotiacina, penicilamina, sulfamidas y anticonceptivos orales.
Lesiones similares al pénfigo
El captopril, un antihipertensivo que actúa inhibiendo la enzima convertidora de la angiotensina, y la penicilamina, utilizada en el tratamiento de la artritis reumatoide, de la cistinuria y de la enfermedad de Wilson han sido involucrados en la etiología del pénfigo inducido por medicamentos. Los dos fármacos tienen en su molécula grupos sulfidrilos que asemejan a la estructura de la desmogleina 3, el “antígeno del pénfigo vulgar”, determinando una respuesta autoinmune cruzada. En la mayoría de los pacientes se detectan los mismos autoanticuerpos circulantes que en el pénfigo, aunque la inmunofluorescencia directa sólo es positiva en el 80 por ciento de los casos.
3. Angioedema
El angioedema puede ser un componente de una reacción anafiláctica sistémica o, lo que es más frecuente, representar una reacción de anafilaxia localizada a nivel de la piel y mucosas. Obedece a una reacción alérgica mediada por IgE (hipersensibilidad tipo I) precipitada por fármacos, siendo la penicilina el más frecuente, o por alimentos (ejemplo, huevos, nueces, marisco, chocolate, tomate, etc.). Puede no tener un origen inmunológico y estar provocada por fármacos al actuar directamente sobre los mastocitos (ejemplo, aspirina, indometacina, etc.). En personas susceptibles puede desencadenarse por agentes físicos como la exposición al frío o al calor. Hay que diferenciarlo del angioedema hereditario, una enfermedad rara, autosómica dominante, en la que existe un déficit del inhibidor de la C1-esterasa.
En la región oral el angioedema se desarrolla rápidamente como una tumefacción indolora de los labios, mejillas o lengua. Al cesar el contacto con el alérgeno, la tumefacción cede por si sola en 24 a 48 horas. Si afecta a la parte posterior de la lengua o a la laringe puede comprometer la vía aérea y constituir una urgencia médica. En estos casos, requiere la administración inmediata de 0,5 ml de solución de adrenalina al 1:1.000 por vía subcutánea y de forma coadyuvante antihistamínicos por vía intramuscular.
4. Alteraciones de la coloración
Tinciones dentales
Muchos compuestos pueden provocar tinciones dentales extrínsecas. Un ejemplo clásico lo constituye la pigmentación dental por las sales ferrosas empleadas en el tratamiento de la anemia ferropénica. En la práctica odontológica, la más frecuente es la tinción amarillo-marrón-negra por preparados con clorhexidina debida al depósito de azufre y metales como el hierro en la superficie dental. De forma análoga se produce la tinción negro-verdosa por la utilización de geles, dentífricos y colutorios con fluoruro estannoso: la combinación de los iones de estaño con grupos sulfhidrilos de origen bacteriano determina la formación y sedimento de sulfuro estannoso.
La administración de algunos fármacos durante el periodo de calcificación de los dientes provoca la aparición de tinciones intrínsecas. Este es el caso de la tetraciclina, que tiene una gran afinidad por el calcio y se comporta como un quelante, formando un complejo de tetraciclina-ortofosfato de calcio que se incorpora a la estructura de los dientes y huesos en desarrollo. Debido a que la tetraciclina atraviesa la barrera placentaria, los dientes deciduos del feto en formación son afectados si ésta se le administra a la madre a partir del segunto trimestre del embarazo, extendiéndose dicha susceptibilidad hasta los 3 meses tras el nacimiento para los incisivos, y hasta los 9 meses para los caninos. Hay que tener presente que la tetraciclina también es excretada por leche materna, por lo que, al menos en teoría, puede actuar por esta vía. La dentición permanente se puede afectar desde los 3 meses del nacimiento hasta los 9 años. Últimamente, se ha descrito un caso en un adulto por exposición prolongada a la tetraciclina y su incorporación a la dentina secundaria en constante remodelación.
Los dientes afectados presentan bandas difusas de coloración amarillenta o pardo grisácea, más evidentes en el tercio cervical de la corona donde el esmalte es más delgado (Figura 7). Su intensidad y distribución varía según el compuesto usado y la duración de su administración. La tetraciclina y oxitetraciclina provoca un color amarillento y la clortetraciclina gris-pardo. Con el tiempo se hace menos intensa y se vuelve pardo claro, perdiéndose la fluorescencia típica que se observa al principio al iluminar con luz ultravioleta el diente teñido.
El exceso de flúor también puede provocar una tinción intrínseca al actuar sobre el diente en formación, interfiriendo la función ameloblástica que afecta a la formación de la matriz del esmalte y a su calcificación. Clásicamente se ha visto una fluorosis endémica en niños que habitan zonas con gran concentración de flúor en el agua de bebida, pero también puede darse en zonas con el agua correctamente fluorada a causa del efecto aditivo de la ingestión de pastas dentífricas con flúor o de la administración de suplementos terapéuticos de pastillas con fluor. Afecta sobre todo a la dentición permanente y rara vez a la temporal, dado que en esta última el periodo de formación del esmalte es intrauterino. Aunque algunos autores defienden que la transferencia materno-fetal de fluoruros puede provocar fluorosis, se cree que el paso del mineral a través de la barrera placentaria es muy pobre.
Las lesiones suelen ser bilaterales y simétricas y tienden a mostrar una distribución estriada horizontal. Se afectan con frecuencia los premolares y segundos molares, seguido de los incisivos superiores, siendo rara la afectación de los incisivos inferiores. Se manifiesta, dependiendo de la cantidad de flúor, desde un esmalte liso con un leve moteado formado por áreas blancas opacas a un esmalte con zonas excavadas y coloración marrón (Figura 8).
Pigmentaciones inducidas por medicamentos
En el pasado los metales pesados han formado parte de algunos fármacos, siendo responsbles de la aparición de cuadros de intoxicación. Ejemplos son el bismutismo por la utilización de sales de bismuto en el tratamiento de la sífilis o de cuadros diarreicos o formando parte de supositorios analgésicos o la hidrargia o mercurilismo por el empleo de diuréticos mercuriales. De forma característica provocan un cambio de coloración por depósitos metálicos en la mucosa oral, siendo más patente la aparición de una pigmentación lineal a lo largo del margen gingival, sobre todo en pacientes con gingivitis. La inflamación aumenta la permeabilidad vascular, facilitando el acceso del metal al tejido, precipitando al interaccionar con el ácido sulfhídrico procedente de la placa bacteriana. Otras alteraciones orales que también pueden presentarse serían: tumefacción de las glándulas salivales, ptialismo, sabor metálico, estomatopirosis, estomatitis, úlceras, etc. Entre las alteraciones generales debidas a la toxicidad sistémica se incluyen cambios conductuales, trastornos neurológicos y dolor abdominal. En la actualidad, dichas sales metálicas no se utilizan. Últimamente, se ha visto cómo el cisplatino, un fármaco citotóxico utilizado como antineoplásico, provoca pigmentación lineal gingival azulada.
La minociclina, utilizada de forma prolongada en el tratamiento del acné, se ha asociado a una pigmentación cutánea difusa en áreas expuestas y a máculas de color gris azulado localizadas en la región pretibial y tobillos. En la mucosa oral aparecen máculas pigmentadas a nivel del paladar. Hay una melanosis basilar y en las pigmentaciones localizadas se detectan gránulos conteniendo hierro en el interior de los macrófagos, posiblemente relacionados con la minociclina.
Antipalúdicos como la cloroquina, hidrocloroquina, amodiaquina y mepacrina, se asocian con alteraciones pigmentarias en más de la mitad de los pacientes. Con frecuencia aparecen máculas pretibiales bilaterales de color gris azulado. También es posible observar bandas azul-oscuras en las uñas y máculas pigmentadas en el paladar. Se debe al depósito en el conectivo y en los macrófagos de gránulos formados por un complejo antipalúdico-melanina. La hiperpigmentación se correlaciona con el riesgo de retinopatía y se reduce sin desaparecer totalmente al suspender el tratamiento.
Otros muchos fármacos pueden inducir pigmentaciones cutaneomucosas. Entre éstos figuran las fenotiazinas (clorpromacina), fenolftaleína, altas dosis de ACTH, algunos antineoplásicos (busulfan, doxorubicina, bleomicina, 5-fluoruracilo), anticonceptivos orales, etc. En pacientes con VIH tratados con zidovudina (AZT) aparece una pigmentación ungueal en banda, pudiendo asociarse con una hiperpigmentación de piel y mucosas. La rifampicina puede provocar una pigmentación amarillenta a nivel de piel y mucosas.
La lengua negra vellosa se relaciona con el uso de antibióticos de amplio espectro, corticoides y con la aplicación tópica de agua oxigenada, perboratos y de otros colutorios antisépticos. Clínicamente se caracteriza por el aumento de las papilas filiformes, semejando pelos cortos y gruesos, oscilando su coloración del blanco amarillento al negro, dependiendo de la dieta, hábito tabáquico, higiene oral y de los microorganismos cromógenos de la flora bacteriana. Suele haber halitosis y en ocasiones puede acompañarse de quemazón. El tratamiento requiere la eliminación de los factores coadyuvantes que identifiquemos y el cepillado de la lengua.
5. Agrandamiento gingival
El agrandamiento gingival (AG) ha sido descrito como un efecto colateral derivado del tratamiento sistémico con difenilhidantoína, ciclosporina y antagonistas del calcio. Dichos fármacos son estructuralmente distintos, pero tiene en común la acción de inhibir la captación celular de calcio, mecanismo que se considera implicado en la patogenia del AG. Otros factores importantes serían la susceptibilidad individual y la presencia de inflamación gingival crónica por placa bacteriana.
La prevalencia del AG en pacientes hospitalizados en tratamiento con difenilhidantoína llega hasta un 50 por ciento, aumentando cuando se administra en combinación con otros fármacos como el valproato sódico (56 por ciento), carbamacepina (71 por ciento) o fenobarbital y carbamacepina (83 por ciento). La ciclosporina, además de ser nefrotóxico y hepatotóxico, ocasiona AG con una frecuencia que varía según los distintos estudios entre el 10 y el 70 por ciento de los pacientes. El AG por nifedipina se presenta en alrededor del 15 por ciento de los pacientes y ha sido descrito también en relación con otros fármacos del grupo (diltiazem, verapamilo, felodipina, nitrendipina, etc.).
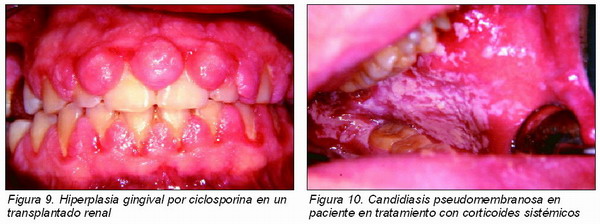
Desde el punto de vista clínico e histológico los AG inducidos por estos fármacos son similares. Se produce un aumento progresivo de la encía. Comienza a nivel de las papilas interdentales, que aparecen como masas lobuladas firmes y en los casos más avanzados llega a cubrir la corona de los dientes. Suele ser más patente a nivel vestibular de los dientes anteriores, pero puede afectar con una intensidad similar a los posteriores. Los cambios inflamatorios son variables, siendo más intensos en los pacientes con mal control de placa (Figura 9).
El examen histológico revela un agrandamiento marcado del tejido conectivo gingival asociado a un crecimiento excesivo del tejido fibroso bien diferenciado. El infiltrado inflamatorio es variable, estando en dependencia de la higiene oral del paciente. El epitelio muestra un adelgazamiento con elongación de las crestas interpapilares.
La mayoría de los pacientes no pueden interrumpir la medicación, por lo que es necesario un tratamiento local. La eliminación del cálculo supra e infragingival, conjuntamente con una rigurosa higiene oral por parte del paciente y la utilización de enjuagues con clorhexidina, reduce el componente inflamatorio del agrandamiento y puede ser suficiente para controlar las lesiones leves-moderadas. En casos de AG más severos, además es necesario la extirpación quirúrgica de las lesiones mediante gingivectomía o, lo que es preferible, utilizando cirugía a colgajo. El mantenimiento periodontal y un adecuado control de placa retrasa la recurrencia de las lesiones.
6. Infecciones oportunistas
Muchos tratamientos farmacológicos van a favorecer la aparición de infecciones orales oportunistas debido a la alteración del medio ambiente bucal. Ejemplos frecuentes serían la aparición de candidiasis o de parotiditis supurada tras la disminución de la secreción salival por fármacos xerostómicos o de candidiasis tras la alteración de la flora oral por antibióticos de amplio espectro.
Otro mecanismo favorecedor de la producción de infecciones oportunistas sería la modificación de la respuesta defensiva del huesped. Un ejemplo claro, citado anteriormente, es la neutropenia por la depresión de la función medular inducida por los fármacos citotóxicos empleados en la quimioterapia del cáncer. En estos casos la mielosupresión es dependiente de la dosis y cursa con depleción de todas las series hematopoyéticas.
Cuando la neutropenia es producida por fármacos en pacientes especialmente sensibles se denomina agranulocitosis. Estaría en relación con la idiosincrasia del paciente y no sería dosis dependiente. A su vez, puede ser debida a la inducción de anticuerpos farmacodependientes que destruyen los neutrófilos circulantes (aminopirina, dipirona, fenilbutazona, sulfamidas, quinidina y compuestos tiroideos) o, lo que es más frecuente, por supresión medular directa de la producción de granulocitos (clorpromacina, cefalosporinas, penicilinas sintéticas, cloranfenicol, etc.). Clínicamente se caracteriza por la presentación brusca en pacientes en tratamiento con uno o más fármacos de fiebre alta, malestar general, con signos o no de infección localizada, úlceras orales necróticas de color gris, faringitis, linfadenitis cervical y ausencia de neutrófilos circulantes. Las infecciones más frecuentes son las bacterianas, particularmente por gramnegativos, con menos frecuencia micóticas y raramente víricas o parasitarias.
Otra posibilidad distinta es la depresión de la inmunidad mediada por células. Tal es el caso de la inmunosupresión inducida por corticoides o fármacos citotóxicos en pacientes que van a recibir transplantes de órganos o con enfermedades de base inmunológica. En estos casos son frecuentes las infecciones orales virales y fúngicas, pudiendo provocar cuadros severos (Figura 10).
7. Diátesis hemorrágicas
Las púrpuras inducidas por fármacos más frecuentes son las de tipo trombocitopáticas. Es el caso del ácido acetilsalicílico que actúa inhibiendo la agregación plaquetaria. En el mismo sentido actúan los AINES, pero su acción sobre las plaquetas es reversible a las 6 horas. Por otro lado, los fármacos también pueden estar implicados en la producción de una tombocitopenia, por toxicidad medular (fármacos citotóxicos, alcohol, diuréticos tiazídicos) o por destrucción periférica de las plaquetas por mecanismo inmune (quinina, quinidina, metildopa, etc.).
Las manifestaciones más frecuentes de las púrpuras a nivel bucal son las petequias, equímosis, vesículas hemáticas y hematomas. Usualmente, aparecen ante traumas mínimos en el borde lateral de la lengua, labios, mucosa bucal y en la unión del paladar duro y blando. A diferencia de los tumores vasculares, no desaparecen a la presión. También puede haber hemorragias gingivales espontáneas o hemorragias prolongadas tras traumatismos, cepillado, exodoncia o tratamiento periodontal.
Otra situación, muy frecuente en la práctica diaria, es el tratamiento con anticoagulantes orales. Éstos interfieren la producción de los factores de la coagulación vitamina K dependientes (II, VII, IX y X). Pueden ser responsables de hemorragias bucales provocadas (no espontáneas), siendo característico la existencia de un tiempo de latencia entre el traumatismo y la presentación de la hemorragia. Otra complicación posible es la aparición de grandes hematomas disecantes tras la inyección de anestésicos locales.
8. Alteraciones de la secreción salival
 Hiposialia
Hiposialia
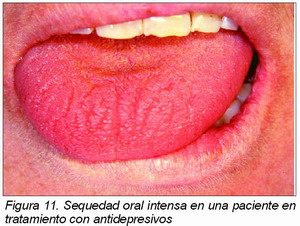
El tratamiento farmacológico es la causa más frecuente de xerostomía. Sreebny y Schartz han recopilado más de 400 fármacos relacionados con una hiposecreción salival. Las glándula salivales muestran una gran sensibilidad a los anticolinérgicos estrictos, por lo que la sequedad de boca precede a los demás efectos. Destacan en este aspecto la atropina, utilizada en anestesiología, el oxifenonio en el tratamiento de la úlcera péptica y la propantelina como espasmolítico. Igualmente, aparece xerostomía con los antiparquinsonianos (trihexifenidilo), antidepresivos tricíclicos (maprotilina, amitriptilina), antihistamínicos (difenhidramina) y neurolépticos (clorpromazina y butiferonas). Aunque en los tres últimos grupos de farmacos su actividad anticolinérgica es menor, la sequedad de boca aparece tras su utilización de forma prolongada (Figura 11).
La xerostomía también aparece con el uso de simpaticomiméticos mixtos, como las anfetaminas, la fenfluramina y el dietilpropión. Otros muchos fármacos originan xerostomía por un mecanismo desconocido: antihipertensivos (clonidina, guanetidina, alfametildopa, reserpina), antiarrítmicos, ansiolíticos (diazepan), levodopa, bromocriptina, sales de litio, didadosina, etc.
Ptialismo
A pesar de que puede llegar a ser un síntoma muy molesto, son pocos los estudios epidemiológicos que hacen referencia a la hipersecreción salival o ptialismo provocada por fármacos. Sin embargo, si existen numerosas publicaciones en relación a la utilización de algunos de ellos, fundamentalmente de los fármacos parasimpaticomiméticos. Estos últimos provocan una hipersecreción salival bien por acción directa sobre los receptores de la acetilcolina (pilocarpina, betanecol, carbacol) o bien a través de la inhibición de la acetilcolinesterasa (neostigmina, fisostigmina).
Las catecolaminas y otros fármacos simpaticomiméticos (epinefrina, nor-epinefrina, isoprotenerol, terbutalina), pueden causar ptialismo mediante la estimulación de los receptores alfa y ß. Sin embargo, dado la importancia de los efectos colaterales no son utilizados en el tratamiento de la hiposialia.
Otros fármacos pueden provocar sialorrea a través de distintos mecanismos: por acción sobre el SNC, de forma directa (cocaína, reserpina, clonazepán, ketamina) o indirecta (morfina, digitálicos), por irritación de las membranas mucosas (cloroformo, eter, mercurio) o por efecto glandular directo (compuestos iodados, mercurio, bromuro).
Tumefacción glandular
Diversos fármacos pueden provocar inflamación de las glándulas salivales, acompañándose habitualmente de dolor. Aunque en algunos casos se trata de reacciones de hipersensibilidad, en otros casos no está clara su patogenia, relacionándose con la farmacocinética y farmacodinamia del compuesto o con reacciones de tipo idiosicrásico. En este sentido, la tumefacción glandular que se produce por la administración de compuestos iodados podría deberse a mecanismos de sensibilizacion o por las altas concentraciones que alcanzan en la saliva.
Algunos derivados de la pirazolona como la fenilbutazona y la oxifenilbutazona, provocan sialoadenitis, acompañándose de dolor, xerostomía y fiebre, así como de eosinofilia, lo que sugiere su fundamento alérgico. También se ha asociado esta patología a fármacos antihipertensivos (clonidina, metildopa, guanetidina o nifedipida), antiulcerosos (cimetidina y ranitidina) y antibióticos (cloranfenicol, tetraciclinas).
La wafarina sódica, un anticoagulante, se ha relacionado con la producción de hemorragias en las glándulas submaxilares, que cursa como una tumefacción de las mismas.
9. Alteraciones neurológicas
Discinesias tardías
Las discinesias tardías hacen referencia a la presentación, como efecto secundario a largo plazo de la administración de algunos fármacos, de diversos trastornos motores extrapiramidales. Entre los medicamentos que se han asociado a discinesias están principalmente los fármacos neurolépticos como las fenotiacinas (tifluoperacina, tioridacina y clorpromacina) y los tranquilizantes tipo butiferona (haloperidol). Otros serían la levodopa y los derivados de la reserpina. El mecanismo patogénico sería una hipersensibilidad de los ganglios basales a la dopamina. Es más frecuente entre mujeres ancianas y con frecuencia persisten al interrumpir el medicamento causal.
Dentro de las discinesias el trastorno más frecuente es el síndrome buco-linguo-masticatorio, que puede presentarse de forma aislada o con participación de miembros, tronco o dedos. Se caracteriza por movimientos involuntarios rítmicos a nivel de la musculatura de la cabeza y del cuello, como movimientos de la boca, temblor labial, masticación o fruncimiento de los labios y fasciculaciones o movimientos de protusión de la lengua.
Neuropatías inducidas por fármacos
Diversos fármacos se asocian a la aparición de cuadros clínicos similares a procesos neuríticos localizados en las distintas ramas del trigémino. Un ejemplo bien conocido es la isoniacida, que actúa interfiriendo el metabolismo de la piridoxina (vitamina B6). Entre los fármacos más frecuentemente relacionados con neuritis figuran los siguientes: anticomiciales como la fenitoína; quimioterápicos como la isoniacida y nitrofurantoína; antineoplásicos como los alcaloides de la vinca, cisplatino y mostaza nitrogenada; disulfiran, etc.
Anomalías del gusto
Más de 200 fármacos han sido relacionados con la presentación de alteraciones del gusto en los pacientes. Éstas hacen referencia a una pérdida total (ageusia), o lo que es más frecuente, una disminución (hipogeusia) o una distorsión del mismo (disgeusia). Es frecuente que el paciente manifieste sabor amargo o metálico y repugnancia por los alimentos. Entre éstos figuran antimicrobianos (metronidazol, griseofulvina, cefalosporinas, ciprofloxacino, norfloxacino), antirreumáticos y antiinflamatorios (penicilamina, ketoprofeno, ketocorolaco), antitiroideos (carbamizol), antihipertensivos (captopril, enalapril, diltiazem, nifedipino), diuréticos (espirolactona), anestésicos locales (lidocaína), antineoplásicos (bleomicina), antisépticos (clorhexidina), psicofármacos (alprazolam, lorazepam, amitriptilina, zoplicona), etc.
Los mecanismos implicados son complejos. En primer lugar, hay que considerar el papel de la hiposecreción salival provocada por muchos medicamentos. Ésta actuaría dificultando la solubilidad de las sustancias químicas y su transporte y por consiguiente el estímulo del receptor gustativo. Además la hiposialia favorece el desarrollo de infecciones oportunistas que alteran la percepción gustativa. En segundo lugar, la saliva puede constituir asimismo un reservorio para el fármaco o sus metabolitos y determinar un gusto desagradable. Y finalmente, estaría la interacción o el daño directo del medicamento sobre las papilas gustativas. Así, los enjuagues con clorhexidina al 0,12 por ciento provocan una alteración de la transducción por fijación a los transportadores específicos del sodio. Los quimioterápicos actúan inhibiendo el recambio de las células de los botones gustativos y del epitelio. También se ha teorizado como medicamentos que contienen en su fórmula el grupo tiol (ejemplo, penicilamina, carbimazol, captopril, espirolactona) provocarían una depleción de algunos oligoelementos (cobre, cinc) induciendo la disfunción de los receptores periféricos.
Existe una estrecha vinculación entre las alteraciones del gusto y otros trastornos que afectan a la olfación. También se relaciona con la halitosis, compartiendo factores etiológicos comunes como la xerostomía, la falta de higiene oral, la enfermedad periodontal o las infecciones. Algunos medicamentos que producen halitosis son el disulfirán, el dinitrato de isosorbide, el amonio tricloroterulado y las tetraciclinas. v.
Bibliografía
1. Bagán JV. Patología de la mucosa oral inducida por medicamentos. Avances Odontoestomatología. 1994; 10: 33-39.
2. Bascones A, Vadillo JM, Rodrigo MA. Manifestaciones orales de las reacciones adversas inducidas por medicamentos. En Tratado de Odontología. Tomo III. Ed. Bascones. Trigo ed. 1998. pp. 3207-23.
3. Bullón P, Machuca G, Martínez-Sahuquillo A, Rios JV, Rojas J, Lacalle JR. Clinical assessment of gingival hyperplasia in patient treated with nifedipine. J Clin Periodontol 1994.
4. Bullón P, Machuca G, Martínez-Sahuquillo A, Rojas J, Lacalle JR, Rios JV, Velasco E. Clinical assessment of gingival size among patients treated with diltiazem. Oral Surg Oral Med Oral Pathol 1995.
5. Bullón P, Machuca G, Martínez-Sahuquillo A, Rios JV, Velasco E, Rojas J, Lacalle JR. Evaluation of gingival and periodontal conditions following causal periodontal treatment in patient treated with nifedipine and diltiazem. J Clin Periodontol 1996; 23: 649-57.
6. Bullón P, Martínez-Sahuquillo A, Velasco E. La xerosotomía: fisiopatología, etiopatogenia, cuadro clínico, diagnóstico y tratamiento. RCOE 1997; 8: 619-30.
7. Castillo JR, Chimenos E, Torrelló J. Reacciones adversas a medicamentos utilizados en odontología. Farmacovigilancia. El paciente consumidor de drogas de abuso. En La atención odontológica en pacientes médicamente comprometidos. Bullón y Machuca ed. Normon. Madrid, 1996: 617-44.
8. Castillo JR, Torrelló J. Bases de la investigación clínica. En: Bases farmacológicas de la terapéutica odontológica. Bascones y cols. eds., Avances, 2000: 505-27.
9. Chimenos E, Jané E, Ferré J. Patología oral secundaria al consumo de medicamentos. En: Medicina Bucal Práctica. Ceballos y cols. ed. Ed. Danú. Santiago de Compostela, 2000: 661-79.
10. De Cod MA, Flórez J. Reacciones adversas a los medicamentos. En: Farmacología humana. Flórez, J., 2ªed. Ed. Científicas y Técnicas. 1992: 145-56
11. Gándara JM, Blanco A, Fernández V. Alergias en odontoestomatología. En Medicina oral. Bagán JV, Ceballos A, Bermejo A, Aguirre JM, Peñarrocha M, eds. Barcelona, Masson, 1995: 82-102.
12. Laporte JR, Tognoni G. Principios de epidemiología del medicamento. Barcelona. Ed. Científicas y Técnicas, 1992.
13. López Jornet P, Bermejo A. Fisiopatogía de la secreción salival. En Bases farmacológicas de la secreción salival. Ed. Bascones y cols. Avances, 2000. pp.: 505-27.
14. López Jornet P, Sáez R. Reacciones adversas a medicamentos en la cavidad oral. Anales de Odontoestomatología, 1994, 4: 123-7.
15. López Valpuesta FJ, López Cwierz IM, Sobrino Toro M, Martínez-Sahuquillo A. Decoloraciones dentarias en la infancia: una cuestión que interesa conocer. Vox Paedriátrica, 1996, 4 (2); 201-6.
16. Martínez-Sahuquillo A, Martínez-Sahuquillo JM, Velasco E. Lesiones producidas por agentes físicos y químicos. En: Medicina Bucal Práctica. Ceballos y cols. ed. Ed. Danú, Santiago de Compostela, 2000. pp. 155-72.
17. Martínez-Sahuquillo A. Manifestaciones orales de las enfermedades hematológicas. En: Tratado de Odontología. Tomo III. Bascones ed. Ed. Trigo. Madrid, 1998: 3173-80.
18. Rawlins MD, Thompson, JW. Pathogenesis of adverse drug reactions. En: Textbook of adverse drug reactions. Davies DM Ed. Oxford University Press, 1977: 44-57.
19. Segarra J. Farmacología clínica estomatológica. Rev Act Estom Esp, 1986; 357: 25-37.
20. Sreebny LM, Schartz S. Reference guide to drugs and dry mouth. Gerodontology, 1986; 5: 75-99.
21. Velasco E, Machuca G, Martínez-Sahuquillo A, Rios JV, Bullón P. Xerostomía en el Paciente Geriátrico. Arch Odontoestomatol., 1994; 10: 546-555.
22. Wood AJ, Oates JA. Reacciones adversas farmacológicas. En:Braunwald, E. y cols. Eds. Harrison: Principios de Medicina Interna. 8ª ed. Interamericana. McGraw Hill, 1991.
23. Wright JM. Manifestaciones orales de las reacciones medicamentosas. Clínicas Odontológicas de Norteamérica. 1984. Vol. III. Interamericana. pp. 519-33.




