Ana García-Carrillo Cacho / Laura Polo Casero. Licenciadas en Odontología por la Universidad Complutense de Madrid. Madrid
Resumen
En el tratamiento de los defectos postquirúrgicos del maxilar superior se utilizan los denominados obturadores.
Son aquellos dispositivos protésicos para la reparación de un defecto, mediante la ocupación del espacio creado, como consecuencia de pérdida o ausencia de tejido en el maxilar superior. La rehabilitación protésica del paciente con maxilectomía se lleva a cabo en tres etapas, en las que se confeccionan diferentes tipos de obturadores.
1. Obturadores quirúrgicos o inmediatos.
2. Obturadores temporales, provisionales o terapéuticos.
3. Obturadores definitivos.
De mecanismos de retención utilizados en los obturadores, cabe destacar los implantes osteointegrados. Pueden situarse en el maxilar remanente, dando retención aumentando el soporte y la estabilidad de la prótesis maxilofacial. . El éxito de la colocación de los implantes en el maxilar para la retención de obturadores es aproximadamente de un 80-85 por ciento si el hueso no ha sido irradiado.
Si el maxilar ha sido irradiado, los porcentajes de éxito bajan considerablemente hasta aproximadamente un 65 por ciento.
Introducción
La causa principal de los defectos en el maxilar superior, es el tratamiento quirúrgico de las neoplasias. En los países europeos, el cáncer oral representa el 5 por ciento de los cánceres del organismo, siendo el 80 por ciento carcinomas de células escamosas. Los dentistas, por lo general, son conscientes de su papel primordial en la detección precoz y en la prevención del cáncer oral.
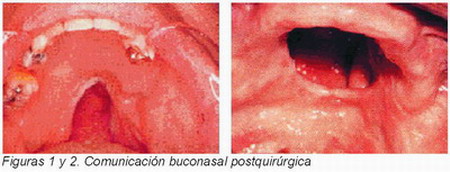
En el maxilar superior, una de las secuelas de la maxilectomía, es la comunicación buconasal postquirúrgica. En condiciones normales, la masticación, la deglución, la fonación y respiración, son llevadas a cabo gracias a la oclusión funcional que se produce entre el paladar blando y los músculos que mueven la faringe. En pacientes maxilofaciales, en los que no existe este cierre u oclusión faringopalatina y existe una comunicación bucosinusal, se altera la fonación. En consecuencia, se imposibilita la articulación de palabras y la voz se vuelve hipernasal. Además, existe intercambio de fluidos entre la cavidad oral y las fosas nasales, hay cambios en la flora de ambas cavidades, se altera la ingesta de alimentos, y quedan residuos en las fosas nasales, produciéndose peligro de aspiración11.
También se han de tener en cuenta los efectos emocionales, tanto para el paciente como para su familia y amigos. El paciente prefiere comer a solas, avergonzado por su incapacidad para beber, masticar y deglutir, de tal forma que se va aislando. Esto va generalmente unido a pérdidas en la autoestima, depresión etc21.
Ante estas cuestiones, surge la necesidad de la rehabilitación maxilofacial. Podemos definir la prótesis maxilofacial como el arte y la ciencia de la práctica dental que comprende la rehabilitación funcional y estética de las estructuras intraorales y paraorales mediante medios artificiales. La prótesis maxilofacial es utilizada en unos casos como ayuda y en otros como medio de reemplazo de la cirugía plástica restauradora (Rahn y Boucher, 1973).
En el tratamiento de los defectos postquirúrgicos del maxilar superior se utilizan los denominados obturadores (del latín, obturare= obstruir, tapar). Son aquellos dispositivos protésicos para la reparación de un defecto, mediante la ocupación del espacio creado, como consecuencia de pérdida o ausencia de tejido en el maxilar superior (Morrow y cols., 1988). Estos dispositivos han de ser de bajo peso, estables, no irritantes, cómodos, de diseño sencillo, fáciles de movilizar, y capaces de suplir tanto el contorno como las funciones fisiológicas perdidas (Figuras 1 y 2).
Historia de los obturadores
Aunque el avance en el campo de la prótesis maxilofacial ha sido espectacular en las últimas décadas, desde los tiempos más remotos, el hombre ha tratado siempre de restaurar los defectos y deformaciones que alteraban su aspecto 24.
Durante el siglo XVI, la sífilis era una infección endémica en Europa. Como consecuencia de ello, las perforaciones en el paladar eran una lesión frecuente en la población. Amatus Lusitanus, un cirujano portugués, publicó en 1564 un trabajo sobre el tratamiento de una fisura palatina para permitir una correcta alimentación. Para ello, diseñó una lámina de oro convexa, más larga que el defecto palatino. En la zona superior de la lámina, soldó otra lámina vertical que se introducía en la cavidad nasal, en la cual se disponía una esponja, que en contacto con las secreciones nasales, aumentaba su volumen y consistencia, manteniendo así la lámina de oro en contacto con el paladar. Esto podría considerarse el primer obturador maxilofacial.
Ambroise de Paré (1510-1590) perfeccionó el obturador de Lusitanus, sustituyendo la esponja por una pequeña chapa de oro que se introducía en el defecto palatino, y que posteriormente, con ayuda de unos alicates, era adaptado a los bordes del defecto, quedando fija.
Pierre Fauchard (1678-1761) realizó los cambios más importantes en los obturadores, utilizando un sistema de alas móviles, que se introducían en el defecto palatino, y por un mecanismo de rosca se podían abrir en el interior de la cavidad nasal, dando así estabilidad. Más tarde, comprobó que el mejor medio de sujeción de la prótesis eran los propios dientes remanentes del sujeto.
W. Kingsley (1829-1913) marcará las directrices de los modernos obturadores funcionales. Considera la capacidad de los músculos funcionales para controlar los movimientos del paladar artificial.
A partir de 1850 son muchos los avances en el campo de la prótesis maxilofacial. Se describen multitud de prótesis para solventar las mutilaciones causadas durante la guerra. A finales de siglo van introduciéndose nuevos materiales para la confección de las prótesis, como caucho, porcelana, aluminio, parafina, etc. Incluso se especula con la posibilidad de la utilización de implantes para la sujeción de las prótesis.
Tipos de obturadores
La rehabilitación protésica del paciente con maxilectomía se lleva a cabo en tres etapas, en las que se confeccionan tres tipos diferentes de obturadores.
Obturadores inmediatos o quirúrgico 9, 23
Aquel que se coloca inmediatamente después de haber extirpado quirúrgicamente el tejido, en general del paladar blando o del duro.
Es importante la realización de este tipo de prótesis para evitar tanto el deterioro físico como el psicológico del paciente.
— Requisitos:
Restaurar el contorno del paladar duro y si es posible, zonas del paladar blando inmediatamente después de su pérdida, proporcionando así un gran beneficio psicológico y una restauración de las funciones en la medida de lo posible.
— Ventajas:
• El paciente puede alimentarse normalmente sin necesidad de la sonda nasogástrica.
• Devuelve al paciente la función fonética.
• Proporciona un paladar artificial que separa las cavidades bucal y nasal, impidiendo el paso de fluidos, alimentos etc.
• Sirve como soporte a los tejidos de la cara.
• Sirve como apósito quirúrgico, evitando la filtración de sangre u otros fluidos, con lo que se reduce al mínimo el riesgo de infección postquirúrgica, favoreciendo por tanto la cicatrización sin complicaciones.
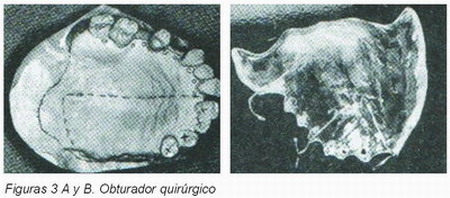
• Ventajas psicológicas, ya que restaura la imagen del paciente (Figura 3).
Obturadores provisionales terapéuticos o temporales
Obturador que se emplea desde el momento en que se retiran los apósitos y el obturador quirúrgico, aproximadamente diez días después de la intervención, hasta que se estabiliza la cicatrización y se puede realizar la prótesis definitiva (Morrow y cols., 1988).
— Requisitos:
Igual que en los provisionales, restaurar la función en la medida de lo posible. La utilización de los obturadores provisionales es un requisito necesario para la realización del obturador definitivo. Es extremadamente raro que pueda confeccionarse el definitivo en el primer intento de rehabilitación de estos pacientes, debido a todo el proceso de cicatrización de los tejidos.
— Ventajas:
• Servir como matriz para un apósito quirúrgico.
• Proteger la herida.
• Sostener los tejidos durante la cicatrización.
• Mejorar la fonación y la deglución.
Obturadores definitivos 9,23,21
Es aquel destinado a los pacientes que presentan una cicatrización completa después del tratamiento del proceso neoplásico. Se han establecido ya todos los cambios cicatriciales, y el paciente experimenta molestias mínimas. El paciente puede ser total o parcialmente desdentado, o tener todos los dientes. El defecto puede afectar al paladar blando, al duro o a ambos.
Constituye la tercera etapa del tratamiento. Se inicia cuando el paciente completó todas las modalidades terapéuticas y los tejidos maxilares blandos y duros han cicatrizado. Esto suele ser entre los tres meses y un año después de la cirugía.
— Requisitos:
Debe satisfacer todos los requisitos de los obturadores quirúrgicos y temporales, proporcionando el cierre máximo, durante las funciones fonéticas, de respiración y de deglución.
— Diseño del obturador:
Con respecto al obturador en sí, los bulbos huecos permiten una disminución del peso, y aumentan la comodidad del paciente. El material para su confección puede ser de silicona, o de acrílico. Hecho de una pieza o seccionado. Por otro lado, para restaurar la fonación, los obturadores deben conseguir un sellado periférico para permitir el escape de aire. Los obturadores con bulbo hueco satisfacen estos requerimientos. Son especialmente útiles en grandes defectos maxilares, donde las prótesis necesitan ser lo más ligeras posibles para ayudar en la retención y mejorar el confort.
Implantes osteointegrados y obturadores
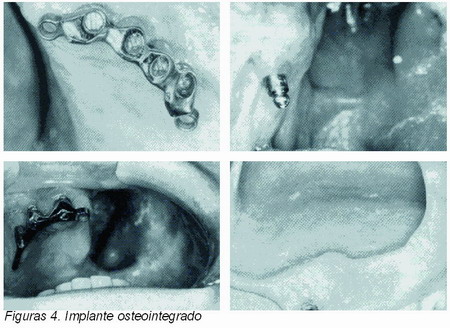
El éxito en clínica de los implantes osteointegrados, ha progresado de tal forma que su aplicación se ha llevado también al campo de la prótesis maxilofacial (Figura 4).
Ventajas e inconvenientes 22
En general, se considera que el uso de implantes es un gran avance en este campo. La prótesis no se desprende, no son susceptibles de desplazamiento por los tejidos móviles adyacentes, permiten realizar todo tipo de actividades físicas, aumentan el confort y la calidad de vida14. Pero como suele ser habitual, no están desprovistos de inconvenientes.
— Ventajas (Keith, 1994):
• Las ventajas que ofrecen los implantes osteointegrados en el campo de la prótesis maxilofacial son las siguientes:
• La retención se alcanza en su totalidad por el implante.
• Elimina el uso de adhesivos como medio de retención, y con ello la posibilidad de irritar el tejido.
• Elimina la necesidad de retención mecánica, como ganchos etc., que resultan molestos para el paciente.
• La retención anatómica, producida por las hendiduras, es minimizada o anulada, evitando así la abrasión de los tejidos.
• Buen resultado estético.
— Inconvenientes (Keith, 1994):
• Necesidad por parte del paciente de una cirugía adicional. Este suele ser el principal inconveniente, pues un alto porcentaje de los pacientes han sido sometidos a muchas operaciones previas y se muestran reacios a otra cirugía más, por mínima que sea esta.
•En los pacientes que han recibido radiación, debido a la alteración de la vitalidad del hueso, las posibilidades de que se produzca la osteointegración son menores, sobre todo en el maxilar. Más adelante, nos detendremos en este punto.
• Los pacientes por encima de 60 años, con frecuencia se plantean si merece la pena llevar una prótesis retenida por implantes y el gasto que ello supone.
Éxito de los implantes para la retención de obturadores 1-3,6-8,11
El éxito de los implantes para la retención de obturadores maxilares está escasamente documentado. Entre todos los estudios consultados, era frecuente encontrar casos clínicos, con pocas muestras, estudios de implantes extraorales o de la mandíbula, poco útiles para sacar conclusiones.
Repasaremos a continuación algunos trabajos de la literatura científica que hemos considerado que eran válidos para sacar conclusiones sobre el éxito de los implantes intraorales para la retención de un obturador maxilar tras el tratamiento de las neoplasias.
Roumanas et al., en 1997 realizaron un estudio retrospectivo de 102 implantes osteointegrados, utilizados para retener obturadores maxilares3. Obtuvo los siguientes resultados:
1. Los implantes que no se instauraron en hueso irradiado funcionaron en un 82,6 por ciento, mientras que aquellos colocados en hueso irradiado fueron funcionales en un 67 por ciento. El porcentaje de supervivencia era aún menor si la radiación había sido posterior a la colocación de los implantes (50 por ciento). El total de supervivencia era de un 69 por ciento.
2. Varios factores, tales como la radiación, la disponibilidad de hueso y los procedimientos quirúrgicos pueden influir en el pronóstico del implante.
3. Los implantes colocados en el defecto quirúrgico tienen menos posibilidades de sobrevivir y son más difíciles de restaurar y de mantener.
4. La colocación de implantes simultánea a la resección quirúrgica no está aconsejada, debido a las posibilidades de recurrencia del tumor en estos pacientes.
Como demuestra el estudio de Roumanas, uno de los factores que más afecta al pronóstico de los implantes en el maxilar es la radiación. Este factor se ha de tener muy en cuenta, puesto que la radioterapia, junto con la cirugía, es el tratamiento habitual de los tumores malignos de la región maxilofacial6.
En un estudio publicado por Nimii et al. en 1997 6, se revisaron 110 implantes intraorales colocados en hueso irradiado de pacientes de 9 centros de Japón. Todos los pacientes fueron rehabilitados con prótesis implantosoportadas, después de haber sido tratados con cirugía y radioterapia. Los pacientes que fueron irradiados después de la colocación de implantes fueron excluidos. Los criterios de éxito considerados fueron los de Albrektsson. (B)
1. Los resultados en el maxilar irradiado sin terapia coadyuvante de oxígeno hiperbárico (62,5 por ciento de éxito) son menos predecibles que en la mandíbula (96,4 por ciento de éxito).
2. El maxilar se beneficia más de la terapia coadyuvante de oxígeno hiperbárico (80 por ciento de éxito de los implantes) que la mandíbula (92,9 por ciento).
Está demostrado que pacientes sometidos a terapia de oxígeno hiperbárico (OHB) experimentan angiogénesis y proliferación vascular de la zona dañada por la radiación, de tal forma que existe una recuperación del daño sufrido14.
Otro estudio que confirma el pronóstico peor de los implantes en el maxilar irradiado comparado con la mandíbula irradiada es el llevado a cabo por Visch durante cinco años con 227 implantes. En estos pacientes no se aplicó terapia de oxígeno hiperbárico, por razones económicas y logísticas.
La conclusión que se saca, es que la osteointegración de los implantes en el maxilar irradiado es significativamente menor (68 por ciento de éxito) que en la mandíbula irradiada (91 por ciento de éxito).
Conclusiones
• La razón fundamental para la utilización de implantes, es que su colocación en el reborde alveolar residual o en el paladar en e paciente con maxilectomía, mejora la retención y la estabilidad del obturador 15.
• Están indicados en casos donde la estabilidad y la retención estén comprometidas.
• El éxito de la colocación de los implantes en el maxilar para la retención de obturadores es aproximadamente de un 80-85 por ciento si el hueso no ha sido irradiado.
Si el maxilar ha sido irradiado, los porcentajes de éxito bajan considerablemente hasta aproximadamente un 65 por ciento. Sin embargo, el uso del oxígeno hiperbárico como terapia coadyuvante mejora el pronóstico hasta un 80 por ciento.
• La recomendación para aquellos profesionales que consideren la colocación de implantes en el maxilar en pacientes irradiados, será que se procure controlar la radiación a priori con férulas, tratar la zona con oxígeno hiperbárico y llevar a cabo el procedimiento quirúrgico con máximo cuidado11.
Conclusiones
1. La maxilectomía es un procedimiento quirúrgico establecido en la erradicación de los tumores de senos maxilares, paladar, encías o glándulas salivales menores. Las secuelas de esta intervención son tanto fisiológicas, afectando a la deglución, la masticación y la fonación, como psicológicas, sintiéndose el paciente avergonzado y en minusvalía.
2. Los obturadores maxilofaciales ofrecen solución a estos problemas. Estas secuelas también pueden paliarse por la vía quirúrgica, y los avances en este campo, por fortuna, son espectaculares. Sin embargo, no parece haber consenso sobre cuál es la más adecuada. Así pues, inclinarse por una u otra vía, dependerá del caso clínico y de situación particular.
3. En la rehabilitación protésica del paciente con maxilectomía se manejan tres etapas:
1.ª Etapa quirúrgica: Empieza con la colocación del tapón quirúrgico y del obturador quirúgico, hasta aproximadamente una semana después. Esta prótesis, a parte de la importancia psicológica, restablece los contornos bucales y hacen posible que el paciente pueda empezar una dieta líquida sin la necesidad de una sonda nasogástrica.
2.ª Obturación temporal: Esta etapa empieza con la retirada del obturador quirúrgico. Esta etapa es la más exigente, porque se presentan cambios en el tejido blando debido a la cicatrización. Durante unos meses, se vigila el proceso del paciente y se modifica su prótesis para que se conforme a los tejidos en cicatrización, el paciente aprenda a deglutir con menos fuerza y el habla se haga normal.
3.ª Obturación definitiva: La última etapa se inicia cuando el paciente ha completado todas las modalidades de tratamiento, y han cicatrizado tanto los tejidos duros como los blandos. Se construye un obturador definitivo, aplicando los principios prostodóncicos básicos.
4. La tendencia actual es la construcción de obturadores implantosoportados, debido a la mejora en la retención y la estabilidad, sobre todo en pacientes desdentados. El éxito de los implantes en el maxilar como elementos de retención de obturadores es de aproximadamente un 80 por ciento (82,6 por ciento según Roumanas) cuando no ha sido irradiado. Si el maxilar ha sido irradiado, el éxito se disminuye hasta un 65 por ciento aproximadamente (67 por ciento según Roumanas, 62,5 por ciento según Nimii y 67 por ciento según Visch). Sin embargo, las probabilidades de éxito aumentan hasta un 80 por ciento si se aplica terapia coadyuvante de oxígeno hiperbárico (OHB).
5. Los pacientes portadores de obturadores, por lo general, se muestran satisfechos en los aspectos funcionales, psicológicos y estéticos. Se cumplen por tanto los objetivos de la prótesis maxilofacial, esto es, mejorar la estética y las funciones fisiológicas del paciente, mantener los tejidos remanentes en salud y lo más importante, la reintegración del individuo en su sociedad habitual sin sentirse en minusvalía.
Correspondencia
Ana García-Carrillo Cacho
C/ Dalia, n.º 265.
28109, Alcobendas. Madrid
Teléfono: 916 50 72 20
e-mail: anagcarrillo@hotmail.com v
Bibliografía
1. Merickse-Stern R, Perren R et al. Life table análisis and clinical evaluation of oral implants supporting Prostheses after resection of tumor. Int J of Oral and Maxillof Implant, 1999: 14: 673-680.
2. Brogniez V, Lejuste P. et al. Dental prosthetic reconstructyion of osseointegrated implants placed in Irradiated bone. Int J Oral Maxillofac Implant 1998; 13: 506-512.
3. Roumanas ED, Nishimura RD. Clinical evaluation of implants retaining edentulous maxillally obturator. J prosthet Dent, 1997: 77: 184-90.
4. Esser E.et al. Dental implants following radical oral cancer surgery and adjuvant radiotherapy. Int J Oral Maxillofac Implants 1997; 12: 552-557.
5. WeischerT. et al.Titanium implants in the zigoma as retaining elements after hemimaxilectomy. Int, J Oral Maxillofac Implants, 1997; 12: 211-214.
6. Nimii A, Fujimoto T. A japanese multicenter study of osteointegrated implants placed in irradiated tisúes. Int J Oral maxillofac Implants 1997; 12: 259-264.
7. Bergström K. Development of implant retained facial prosthesis based on 15 years of experience. First International congress on Maxillofacial prosthetics, April 1994.
8. Visch L. Five-year results of 227 HA-Coated implants in irradiated tissues. First international congress on maxillofacial prostheses, 1994.
9. Suarez García MJ, Lopez Lozano JF, Perez Zapata AM, Del Río Highsmith J. Importancia de la prótesis maxilofacial en el tratamiento de los pacientes neoplásicos. Avances en Estomatología, 1993: 9: 647-654.
10. Leon Caballero P, Escuin Henar TJ. Concepto, objetivos y necesidad de la prótesis maxilofacial. Rev Act Odontestomat Esp 1995, 55(9) 49-53.
11. Portero Fontanilla L. ¿Qué hacer con nuestros pacientes minusválidos maxilofaciales? Nuevos enfoques. Maxillaris, Julio 1999, 24-30.
12. King GE, Martin JW. Prótesis totales para el paciente con obturador. Dental clinics of north américa, 1996, Jan: 40(1) 217.37.
13. Ali A, Fardy MJ, Patton D. Maxillectomy- to reconstruct or obdurate? Results of a UK survey of oral and maxillofacial surgeons. British J of Oral and maxillofacial Surgery, !995, 33, 207-210.
14. Yoshida Hiroshi, Michi K et al. A comparison of surgical and prosthetic treatment for speech disorders attubutable to surgically acquired soft palate defects. American assoc of Oral An Maxillofac Surgeons, 1993. 361-365.
15. Beumer J. et al. Facial defects: alterations at surgery to enhance the prosthetic prognosis. First international congress on maxillofacial prostheses, 1994.
16. Stuart Dexter W. et al. Prosthetic reabilitation after maxillectomy and temporalis reconstruction: a clinical report. J of prosthetic Dentistry, march 2000, vol 83, 283-286.
17. Blair F.M. The hollow box maxillary obturator. British Dental J, 1998, no10, May 1998, 484-487.
18. Gulbransen HJ. Inmediate Surgical obturators. First int congresson Maxillofac Prostheses, 1994.
19. Umino S, Masuda G. Speech intelligibility following maxillectomy with and without prosthesis: an analysis of 54 cases. J of Orla rehabilitation, 1998, 25: 153-158.
20. Lerner TH. The maxillectomy patient: an analysis of Quality of life. First int congress on Maxillofac Prostheses, 1994.
21. Dominguez Rodriguez- Labajo L. Obturadores maxilofaciales. Trabajo monográfico.
22. Blanco Monge EM. Implantes y prótesis maxilofacial. Trabajo monográfico.
23. Morrow R., Rudd R. Procedimientos en el laboratorio dental. Tomo I, Ed salvat 1988.
24. Rhan A, Boucher LJ. Prótesis maxilofacial: principios y conceptos. Ed Toray,1993.



