Carolina Barragán Muñoz. Alumna del Diploma de postgrado de Medicina Bucal / José López López. Profesor. asociado de Medicina Bucal. Codirector del Diploma de postgrado de Medicina Bucal. Facultad de Odontología, Universidad de Barcelona
Introducción
El concepto de TUMOR implica el aumento de tamaño de un tejido. Los tumores benignos que asientan en la cavidad oral se asemejan al tejido de origen y poseen una capacidad limitada de crecimiento autónomo. Tienen más tendencia a rechazar que a invadir los tejidos adyacentes.
Histológicamente tienen un comportamiento benigno, con bajo número de mitosis y alta diferenciación celular, y presentan una baja tasa de recidiva local después del tratamiento conservador. No tienen una predilección por sexo y se presentan más en edades medias, con excepción de algunas patologías o síndromes que aparecen en la infancia. En medicina bucal es frecuente que se clasifiquen en un mismo grupo los tumores benignos y los crecimientos pseudotumorales, entre los que se incluyen diversas entidades como hiperplasias, mucoceles (quistes salivales) y otros quistes, así como una gran variedad de procesos inflamatorios.
En medicina bucal es frecuente que se clasifiquen en un mismo grupo los tumores benignos y los crecimientos pseudotumorales, entre los que se incluyen diversas entidades como hiperplasias, mucoceles (quistes salivales) y otros quistes, así como una gran variedad de procesos inflamatorios.
Desligar los tumores benignos de los crecimientos hiperplásicos es muy difícil y en algunos casos imposible. Las hiperplasias pueden ser reversibles y dependen del estímulo que las provoca; si no hay estímulo, cesa la hiperplasia. Como ejemplos se pueden citar nódulos diapnéusicos, por ausencias dentales que permiten la succión de los carrillos, hiperplasias fibrosas (épulis fisurados), por desajuste de prótesis, o las hiperplasias gingivales producidas por algunos medicamentos, como los anticonvulsivantes, los antagonistas del calcio o las ciclosporinas. A diferencia de las hiperplasias, los tumores benignos no refieren disminución de tamaño o desaparición si se elimina algún estímulo que pueda estar provocándolo (1-3).
Las clasificaciones de los tumores benignos suelen tener en cuenta el tipo de tejido histológico involucrado en su génesis, o más bien el tipo de tejido histológico que producen al desarrollarse (4). Atendiendo a este criterio, en el presente trabajo, destinado al odontólogo general, se describen someramente las principales formas tumorales y pseudotumorales de carácter benigno, que asientan con mayor frecuencia en la cavidad oral (Tabla 1).
Lesiones más frecuentes
1. Lesiones benignas de tejido epitelial
Papiloma
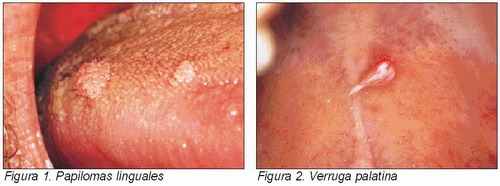
Es una neoformación benigna, originada a partir de epitelios de revestimiento. Su agente etiológico es el virus del papiloma humano (VPH), sobre todo los subtipos 6 y 11. Es una lesión asintomática, que puede aparecer a cualquier edad, pero con más frecuencia entre la tercera y quintadécadas de la vida. No hay predilección por sexo. Clínicamente se observan con frecuencia en lengua y mucosa yugal, presentan una base amplia o pediculada de consistencia firme; el color varía de rosa a blanquecino. Histológicamente están formados por prolongaciones normales de epitelio normal sobre una base de tejido conectivo vascular. Los estratos superiores pueden o no tener queratina. En el diagnóstico diferencial deben contemplarse entidades como condiloma acuminado, verruga vulgar e hiperplasias fibroepiteliales nodulares (5). El tratamiento consiste en la excisión quirúrgica (Figura 1) (2, 3).
Condiloma acuminado
Es una lesión verrucoide de origen venéreo. Al igual que los papilomas, se forma a partir del epitelio de revestimiento. Suele tener una base sésil y presentar ramificaciones en la superficie epitelial. Es frecuente en región genital, pero menos común en la cavidad oral que el papiloma. Su tratamiento es quirúrgico (2).
Verruga vulgar
Esta lesión se presenta con mayor frecuencia en la piel que en las mucosas. Su etiología es también el virus del papiloma humano. Puede ser sésil o pediculada. Se suele presentar en la semimucosa labial y en los rebordes alveolares, sobre todo en individuos jóvenes. Su tratamiento es la excisión quirúrgica (Figura 2) (2).
Queratoacantoma
Es un tumor epitelial derivado de la vaina externa del folículo pilosebáceo. Se presenta como lesión solitaria en áreas expuestas a la luz solar y en personas de edad avanzada (2, 6).
Crece y afecta la piel del labio, raramente afecta a la mucosa oral. Los queratoacantomas que se desarrollan en mucosa pueden estar inducidos por los subtipos 26 y 37 de VPH. Cuando aparecen formando parte del síndrome de Muir-Torrè (tumores sebáceos, queratoacantomas y carcinomas gastrointestinales) suelen tener carácter hereditario. Aparece entre la quinta y sexta décadas de la vida. Clínicamente se presenta como un nódulo, con una depresión central cubierta de queratina, que puede ser doloroso. Involuciona de manera espontánea, mediante la expulsión de la queratina central. Esto ocurre entre los 4 y 8 meses desde su aparición inicial. Histológicamente se observa en los bordes de la lesión epitelio normal que se eleva hasta la porción central. A más aumento la lesión es un cráter de queratina rodeado de una hiperplasia pseudoepiteliomatosa, pudiendo existir un infiltrado inflamatorio crónico. El diagnóstico diferencial se debe establecer frente al carcinoma epidermoide bien diferenciado (2). Su tratamiento es quirúrgico. Puede recidivar en el 2 por ciento de los casos (7).
2. Lesiones benignas de tejido fibroso
Fibromas
Los fibromas en la mucosa oral son relativamente frecuentes, aunque la mayoría sean de origen hiperplásico. Los fibromas verdaderos son más raros. Son tumoraciones de consistencia firme, de color similar a la mucosa adyacente, y pueden ser pediculados o sésiles. Presentan un crecimiento lento, pueden ulcerarse por trauma y en ciertas ocasiones pueden estar parcialmente osificados (8). En cuanto a su histología, es una masa de tejido conectivo fibroso denso, recubierta por epitelio escamoso estratificado. Su tratamiento consiste en la resección quirúrgica (3). En el diagnóstico diferencial deben tenerse en cuenta las hiperplasias inflamatorias, los hemangiomas, los neurofibromas, y otros tumores benignos de tejido nervioso, como los neurilemomas (5).
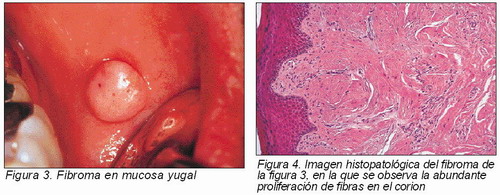
Fibroma traumático. Se denomina también nódulo fibroso y suele estar originado por un traumatismo crónico sobre la mucosa oral, siendo la reparación del tejido conectivo la que origina dicha tumoración. Se localiza más en mucosa yugal, a lo largo de la línea oclusal o en la proximidad de espacios edéntulos, donde es más factible la succión de la mucosa adyacente (diapneusia). Su coloración es semejante a la de la mucosa que lo rodea. La mayoría son sésiles. Se trata de una lesión asintomática, aunque si se ulcera puede producir dolor. Histológicamente suele estar constituido por tejido conectivo denso. Su tratamiento, como el de otros fibromas, consiste en la excisión quirúrgica (Figuras 3 y 4).
Hiperplasia fibrosa o épulis fisurado
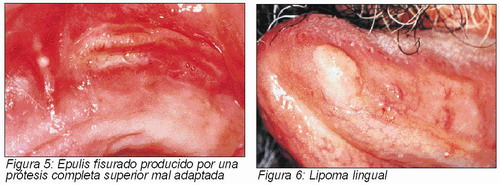
Es una lesión pseudotumoral de carácter inflamatorio. Se caracteriza por la formación de pliegues en la mucosa, resultantes de la presión anormal de los bordes de una prótesis mal adaptada. La lesión es típicamente asintomática, aunque pueden variar el aspecto y color de la mucosa (desde rosa y firme hasta eritematosa y edematosa), que algunas veces se ulcera (9). El tratamiento es quirúrgico. Puede plantearse el diagnóstico diferencial con carcinoma verrugoso o con tumores metastásicos (Figura 5) (5).
Hiperplasia gingival por fármacos
Esta lesión puede ocurrir como resultado del tratamiento anticonvulsivante con hidantoínas, durante el tratamiento inmunosupresor con ciclosporina, así como ante terapias antihipertensivas con antagonistas del calcio (nifedipino, verapamilo, diltiazem). Sólo afecta al área donde hay dientes presentes (en relación con la placa bacteriana). El crecimiento de las encías puede llegar a cubrir la totalidad de la superficie dental. En algunos casos puede ser una patología dolorosa y causar impedimentos masticatorios o fonatorios (10, 11). Requiere tratamiento quirúrgico.
Fibromatosis gingival hereditaria
Es una condición poco frecuente, en la que se forma sobre las encías una masa difusa de tejido fibroso. Presenta generalmente una herencia dominante. Puede haber otros efectos asociados, como retraso mental o hipertricosis, y, con menos frecuencia, epilepsia. Clínicamente se observa un crecimiento nodular e indoloro de los tejidos gingivales. Tiene color rosado y consistencia firme. Comúnmente comienza con la erupción de los dientes permanentes. El tejido hipertrófico puede cubrir total o parcialmente las superficies dentales. Histológicamente se observa tejido fibroso submucoso. El tratamiento consiste en la extirpación quirúrgica de la encía (2, 12).
Hiperplasia fibrosa bilateral de la tuberosidad
Es una formación de masas fibrosas duras bilaterales en la región de la tuberosidad del maxilar superior. Pueden crecer despacio, produciendo una limitación de los movimientos de la lengua. Las masas fibrosas son lisas y de color rosa pálido; normalmente son sésiles. Pueden ulcerarse y en algunos casos son tan grandes que pueden contactar en la línea media. Su tratamiento, si es preciso, consiste en la extirpación quirúrgica (3).
3. Lesiones benignas de tejido adiposo Lipoma
Es el tumor de tipo adiposo más común en la cavidad oral, aunque su incidencia no es muy elevada. Está compuesto por células adiposas maduras, que se subdividen en lóbulos separados por septos o tejido conectivo fibroso. Aparece más frecuentemente en la submucosa de adultos y es histológicamente indiferenciable del tejido adiposo normal, pero su metabolismo difiere del tejido adiposo normal: la grasa del lipoma no se emplea como reserva o producción de energía. Los lipomas son comunes en muchas partes del cuerpo, pero infrecuentes en cavidad oral. Constituyen aproximadamente 1,1 por ciento a 4,4 por ciento de los tumores benignos de la cavidad oral. La edad promedio en que se presentan es durante la sexta década de la vida y la localización más frecuente es la mucosa yugal (13). En el diagnóstico diferencial deben tenerse en consideración el quiste dermoide y el quiste linfoepitelial (5). Su tratamiento consiste en la excisión quirúrgica (Figura 6) (2,3).
Angiolipoma
Es una variedad rara del lipoma y se distingue de éste por sus características microscópicas. El angiolipoma muestra características de lipoma y hemangioma, usualmente desarrollado en el tronco y en extremidades y muy raro en cara y cuello (14). Es un tumor bien delimitado y forma múltiples nódulos bien definidos. Microscópicamente se observa tejido adiposo maduro mezclado con abundantes elementos vasculares que involucran trombos de fibrina. Los sitios más frecuentes de aparición son mejilla y lengua y hay muy pocos en los maxilares (15). El diagnóstico diferencial debe incluir el hemangioma (5) y su tratamiento es quirúrgico.
Fibrolipoma
Se caracteriza por la presencia de tejido conectivo fibroso dividiendo lóbulos adiposos dentro del lipoma. Es un tumor raro y poco frecuente en la cavidad oral (13).
Miolipoma
Se diferencia del lipoma sólo por sus características histológicas, en las que se observan células grasas (adipocitos), separadas por tabiques de estroma fibroso que contienen pocos vasos sanguíneos, y por grupos de fibras de músculo liso. El músculo liso en algunos casos puede mostrar procesos degenerativos; este tipo de tumores se presentan encapsulados y son más frecuentes en personas adultas, sin preferencia de sexo (13).
4. Lesiones benignas de tejido vascular Hemangioma
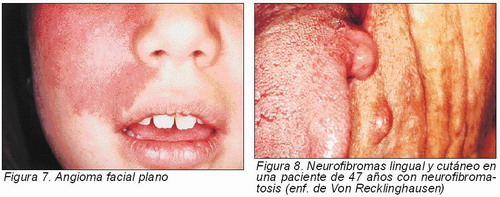
Es un tumor caracterizado por hiperplasia del tejido vascular sanguíneo. El 60 por ciento de los pacientes afectados, lo presentan en la cabeza y cuello y puede ser superficial o profundo. Este tipo de tumor con frecuencia es congénito y en el 90 a 95 por ciento de los pacientes el hemangioma está completamente desarrollado a la edad de 9 años (16). Clínicamente se observa una lesión de tamaño variable, de color entre rojo intenso y azul, dependiendo de si es arterial o venoso (Figura 7). Es blando y si se hace presión palidece; en la cavidad bucal se localiza principalmente en lengua, labios y encías (4). Se han descrito tres tipos de hemangiomas:
• Hemangioma capilar: compuesto por numerosos vasos sanguíneos, separados por tejido conectivo.
• Hemangioma cavernoso: consta de espacios vasculares grandes y tortuosos.
• Hemangioma juvenil: se refiere a un estado de hemangioma capilar, inmaduro y muy celular. Constituye uno de los tumores más frecuentes de la glándula parótida en niños (17).
En el diagnóstico diferencial deben tenerse en cuenta: linfangioma, granuloma piógeno, tumores metastásicos (5). El tratamiento consiste en observación y control en casos no muy graves; para casos más complicados, algunos autores propugnan: corticoides que disminuyan su tamaño, embolización con soluciones esclerosantes y extirpación quirúrgica combinada o bien crioterapia o radioterapia (16).
Linfangioma
Es similar al hemangioma cavernoso. Usualmente es congénito, pero menos común que el hemangioma. Se presenta con más frecuencia en la superficie dorsal de la lengua. Es menos azulado que el hemangioma. Los vasos dilatados del linfangioma ocupan la lámina propia y usualmente contactan con la membrana basal del epitelio. Se plantea el diagnóstico diferencial con el hemangioma cavernoso. Su tratamiento consiste en la extirpación quirúrgica (18).
Angiomatosis encéfalo-trigeminal (síndrome de Sturge-Weber)
El síndrome de Sturge-Weber se caracteriza por una proliferación vascular hamartomatosa que afecta los tejidos de cabeza y cara. Los pacientes con este síndrome nacen con una malformación vascular en la piel de la cara conocida como mancha en “vino de Oporto”, generalmente tiene una distribución unilateral a lo largo de uno o varios segmentos del trigémino (18). Esta angiomatosis normalmente se asocia a trastornos convulsivos y con frecuencia da lugar a retraso mental o hemiplejia contralateral. Puede existir afectación ocular o malformaciones vasculares de la conjuntiva (3). En la cavidad oral el síndrome de Sturge–Weber se manifiesta con una serie de cambios angiomatosos de la mucosa, en el lado afecto. La encía puede mostrar hiperplasia o proliferaciones angiomatosas. El tratamiento, que dependerá de su gravedad, exige un seguimiento de control. Los angiomas pueden mejorar ostensiblemente si son tratados con láser (19).
Telangiectasia hemorrágica hereditaria (síndrome de Rendu-Osler-Weber)
Es un trastorno poco frecuente, que se hereda de forma autosómica dominante. Se caracteriza por numerosos hamartomas vasculares que afectan piel y mucosas. Los vasos telangiectásicos se pueden encontrar en cualquier parte de la mucosa oral, pero más frecuentemente en los labios. También pueden hallarse lesiones en mucosa gástrica y en conjuntiva (20). Estos pacientes pueden presentar anemia crónica sideropénica, por el sangrado de las telangiectasias gastrointestinales. Los casos leves no precisan tratamiento, sino sólo un seguimiento de control. En casos de mayor importancia, pueden ser útiles la criocirugía, la electrocoagulación o el empleo de láser (3).
5) Lesiones benignas de tejido nervioso Neuroma
También se denomina neuroma de amputación o traumático y su origen sería un traumatismo sobre un nervio periférico. Es una proliferación exuberante de un nervio (2). Desde un punto de vista clínico se presenta como un nódulo firme, ocasionalmente sensible o doloroso. Como posibles explicaciones del dolor se han sugerido: estrangulación del nervio proliferante por tejido cicatrizal, traumatismo local e infección. Se observan nódulos blancos o grises, encapsulados, ubicados en continuidad con el extremo proximal del nervio lesionado. Estas proliferaciones están compuestas por fascículos nerviosos que incluyen axones con sus capas de mielina, células de Schwann y fibroblastos. Para su tratamiento debe intentarse la reposición de los extremos del nervio seccionado, de modo que la regeneración del extremo proximal pueda llegar al tronco distal de forma ordenada. También puede estar indicada la exéresis quirúrgica (4).
Schwannoma
Los schwannomas son también referidos como neurilemomas o neurinomas. Se trata de tumores de crecimiento lento, derivados de las células de la cresta neural. Pueden crecer partiendo de cualquier nervio, sea periférico, espinal o craneal, excluyendo los olfatorios y ópticos. Muestran predilección por la región de cara y cuello (21). Los schwannomas pueden comprimir el nervio de origen o nervios adyacentes, causando parestesia o dolor. Con tiempo suficiente, ocasionalmente pueden crecer alcanzando grandes proporciones (hasta 20 centímetros de diámetro); su aumento de tamaño puede deberse también a una hemorragia intralesional (2, 21). Son tumoraciones que ocurren a cualquier edad, aunque son más frecuentes entre la segunda y quinta décadas de la vida. La incidencia por sexos es aproximadamente igual. En la cavidad oral asientan con mayor frecuencia en la lengua y suelo de boca (4). Clínicamente se comportan como una masa firme, sésil, bien delimitada, que se desarrolla lentamente en tejido submucoso (22). Histológicamente puede presentar alguno de los siguientes patrones:
• Antoni A, compuesto por células fusiformes que habitualmente tienen núcleo retorcido y límites citoplasmáticos poco evidentes. En este patrón puede haber empalizado nuclear y cuerpos de Verocay, formados por dos hileras compactas de núcleos y extensiones celulares bien alineadas.
• Antoni B, áreas mucho menos celulares y ordenadas. Las células fusiformes están dispuestas al azar dentro de una matriz laxa, donde se observan células inflamatorias (21).
El diagnóstico diferencial incluye entidades nosológicas como neurofibroma, adenoma pleomórfico; si son intraóseos se deben diferenciar de quistes y ameloblastomas, entre otros (5). El tratamiento consiste en la extirpación quirúrgica (5).
Tumor neuroectodérmico melanótico de la infancia
Es un tumor que se desarrolla habitualmente durante el primer año de vida y se presenta como una masa que protruye en el maxilar superior o inferior. Deriva de la cresta neural. La mucosa está bien estirada sobre la lesión, pero rara vez se ulcera. El color del tumor varía de gris a negro azulado, dependiendo de la cantidad de melanina. Histológicamente se observa que está compuesto por espacios alveolares irregulares, revestidos por células cuboides que contienen cantidades variables de melanina. Puede verse también material neurofibrilar, semejante al tejido glial (23). Su tratamiento es quirúrgico. Puede recidivar hasta en un 15 por ciento de los casos (3).
Neurofibroma
Puede presentarse como lesión única o múltiple, en este caso formando parte del síndrome de Von Recklinghausen. La localización intraoral más frecuente es la lengua. Afecta a ambos sexos por igual y muchos se desarrollan en personas entre los 20 y 30 años (4). Estos tumores crecen lentamente como nódulos indoloros y producen pocos síntomas. Son blanco-grisáceos y no presentan cambios degenerativos. Estos tumores comúnmente se originan en nervios pequeños y se extienden fácilmente a tejidos blandos. No están encapsulados (24). El neurofibroma es la neoplasia más común de los nervios periféricos y surge de varios tipos celulares, entre los que se incluyen células de Schwann y fibroblastos perineurales (3). En el diagnóstico diferencial debe considerarse el neurinoma (5). Su tratamiento es quirúrgico (Figura 8) (24).
Neurofibromatosis (enfermedad de Von Recklinghausen)
Fue descrita por Von Recklinghausen en 1882. Esta enfermedad se hereda como un rasgo autosómico dominante, con alto grado de penetración, aunque en el 50 por ciento de los casos los pacientes no presentan historia familiar, constituyendo casos esporádicos que representan nuevas mutaciones (4). Los pacientes presentan múltiples neurofibromas, que aparecen en cualquier parte del cuerpo, aunque son más frecuentes en la piel. Puede tener aspecto de pequeñas pápulas, o de grandes nódulos blandos hasta grandes masas (elefantiasis) (3). Habitualmente la enfermedad es evidente en los primeros años de vida, cuando aparecen las manchas café con leche. Estas lesiones maculares pigmentadas parecen pecas, especialmente en el estadio temprano, cuando son pequeñas, pero se hacen mucho más grandes. Los neurofibromas característicos de la enfermedad suelen aparecer durante la adolescencia. Son tumores de crecimiento lento, que se acompañan de anormalidades esqueléticas en casi el 40 por ciento de los pacientes (25). Los nódulos de Lisch, manchas pigmentadas traslúcidas del iris, se encuentran en casi todos los pacientes. Otras anomalías que se pueden observar son tumores en el sistema nervioso central, retraso mental y convulsiones. El tratamiento incluye el control y prevención de complicaciones. Algunos neurofibromas se pueden extirpar (3).
6. Lesiones benignas de tejido muscular Leiomioma
Es un tumor benigno derivado de músculo liso, muy raro en la cavidad oral debido a la escasez de musculatura lisa en esta región. Fundamentalmente se encuentra en útero, tracto gastrointestinal y piel. Como posible origen se ha sugerido la capa media de los pequeños vasos sanguíneos, el conducto lingual y las papilas circunvaladas. La OMS diferencia tres tipos de leiomiomas:
• Leiomioma (leiomioma sólido)
• Angiomioma (leiomioma vascular)
• Leiomioma epitelioide o leimioblastoma.
Mientras que la mayor parte de los leiomiomas orales son asintomáticos y se descubren en el examen rutinario, los que asientan en la lengua pueden presentarse como masas dolorosas que provocan alteraciones en el habla y la deglución (26). Son lesiones exofíticas, no ulceradas, y su tamaño varía de pocos milímetros a 3 cm y están recubiertos por mucosa de aspecto normal. En su diagnóstico diferencial pueden incluirse quistes y tumores mixtos salivales. Su tratamiento es quirúrgico (27).
Rabdomioma
Es un tumor derivado del músculo estriado. Se diferencian formas fetales y del adulto. Los fetales, muy raros, aparecen en la primera infancia, se desarrollan en la edad adulta y su localización más frecuente es en la cara y en la boca. Los rabdomiomas del adulto se presentan en personas de mediana edad o mayores. Las localizaciones más frecuentes son: suelo de boca, paladar blando y labio. Están bien circunscritos. Requieren tratamiento quirúrgico (2, 27).
7. Lesiones benignas de origen névico Nevos melanocíticos
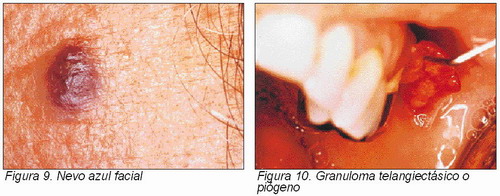
Son lesiones pigmentadas compuestas por células névicas. En lenguaje común se denominan “lunares”. Se cree que su origen son melanocitos que migran desde la cresta neural hasta el epitelio o bien que se desarrollan de melanocitos alterados. Las células névicas son muy similares a los melanocitos, pero, a diferencia de estos, carecen de dendritas y tienden a agruparse, estén en el epitelio, en tejido conectivo o en ambos. Los nevos faciales y peribucales son más frecuentes que los intraorales y existe un claro predominio en ciertas razas, como la negra y la caucasiana. Existen múltiples lesiones benignas en las que participan los melanocitos: léntigo simple, nevo intradérmico, nevo de unión, nevo compuesto, nevo de células epitelioides, nevo melanocítico congénito, nevo melanocítico adquirido, nevo azul (Jadassohn-Tieche). El diagnóstico diferencial entre ellos es fundamentalmente histopatológico. Otros aspectos del diagnóstico diferencial incluyen: enfermedad de Addison, hemocromatosis y lesiones de naturaleza endocrina que cursen con hiperpigmentación en la piel o en las mucosas. El tratamiento de los nevos consiste básicamente en su extirpación quirúrgica (Figura 9) (28).
8. Lesiones benignas de origen mixto (inflamatorias o reactivas)
Granuloma piógeno
Es una lesión relativamente común de la cavidad oral. Se presenta sin dolor, como una masa pedunculada o sésil en la encía. La lesión puede estar ulcerada y tiende a sangrar fácilmente. Puede presentar un crecimiento rápido que haría pensar en un proceso maligno. Tiene predilección por el sexo femenino y afecta la zona anterior del maxilar, frecuentemente. Recibe otros nombres, como granuloma telangiectásico, granuloma gravídico y botriomicoma (1, 9). Histológicamente se observan abundantes vasos y capilares, así como infiltrado de células inflamatorias. En el diagnóstico diferencial deben considerarse entidades como: carcinoma de células escamosas, hemangioma y fibroma. El tratamiento consiste en su excisión quirúrgica (Figura 10) (29).
Granuloma periférico de células gigantes (épulis de células gigantes)
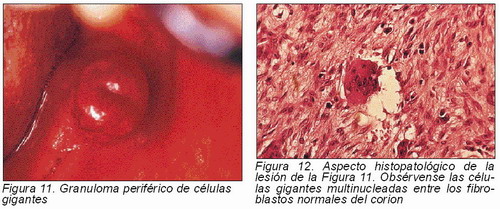
Es una lesión relativamente frecuente en la cavidad oral. Más que un tumor, parece ser una lesión reactiva causada por irritación local o por traumatismo. Aparece exclusivamente en la encía o en el reborde alveolar edéntulo, presentándose como un nódulo rojizo, que puede ser sésil o pediculado y puede ulcerarse. Aparece a cualquier edad y tiene predilección por el sexo femenino. En su espesor se encuentran abundantes células gigantes multinucleadas. Aunque se presenta en tejidos blandos puede haber reabsorción del hueso alveolar subyacente, pudiendo plantear problemas de diagnóstico diferencial con el granuloma central. Asimismo debe diferenciarse de los “tumores pardos” presentes en el hiperparatiroidismo (3), los tumores metastásicos y los hemangiomas (5). El tratamiento consiste en la extirpación quirúrgica (Figuras 11 y 12).
Granuloma central de células gigantes
Es una lesión intraósea constituida por más o menos tejido fibroso celular, con múltiples focos de hemorragia, agregación de células multinucleadas y, algunas veces, trabéculas de hueso formando septos de tejido fibroso maduro que pueden atravesar la lesión. La naturaleza de esta lesión es controvertida. En 1953 Jaffe definió la lesión como una reacción local reparativa. Puede aparecer a cualquier edad, pero es más común durante la tercera década de vida y se presenta más en mujeres, afectando principalmente el hueso mandibular. Su etiología puede estar asociada a defectos vasculares con relación a antecedentes traumáticos; otros factores pueden ser inflamatorios, o estados fisiológicos, como el embarazo. Clínicamente se manifiesta como un aumento de volumen, de crecimiento expansivo, asintomático, que deforma las corticales, a veces perforándolas y produciendo asimetría facial. El patrón histológico es variado, pero se puede apreciar estroma uniforme de tejido conjuntivo laxo, cantidad variable de fibras colágenas, fibroblastos, células gigantes multinucleadas, focos hemorrágicos. Debe plantearse su diagnóstico diferencial con hemangiomas, linfangiomas y tumores metastásicos (5). El tratamiento es quirúrgico (17).
Tumor de células granulares (épulis congénito)
El épulis congénito es un tumor benigno, poco frecuente, que aparece en el recién nacido. Aparece con más frecuencia en el sexo femenino y se localiza en el borde alveolar del maxilar. También se denomina tumor de células granulares. Se caracteriza histológicamente por el aspecto granular de sus células, aunque su histogénesis es desconocida. Se trata de una tumoración de base estrecha y aspecto polipoide, de color rosado oscuro; la mucosa que lo recubre es semejante a la gingival. Puede haber tumoraciones de gran tamaño, que causen problemas en la alimentación y la respiración. En el diagnóstico diferencial debe tenerse en cuenta el mioblastoma. Su tratamiento es quirúrgico (30).
Tratamiento con láser de las lesiones benignas de la cavidad oral
Si bien en la mayoría de los tumores benignos el tratamiento de elección es la excisión quirúrgica, ya se ha mencionado que en determinados casos se puede recurrir a otras medidas terapéuticas, como la electrocirugía o la criocirugía. Cada vez más proliferan las publicaciones de trabajos que defienden el empleo de los distintos tipos de láser quirúrgico, razón por la cual nos parece indicado hacer una breve reseña, en este apartado, de algunos aspectos recogidos en la literatura reciente. La cirugía con láser de dióxido de carbono (CO2) se introdujo en la medicina clínica en la década de los setenta. Poco después empezaron a tratarse las alteraciones benignas y malignas de la cavidad oral usando láser de CO2. Entre las ventajas de la cirugía con láser de CO2 se encuentran un sangrado reducido, bajo grado de edema postoperatorio y poco dolor posquirúrgico. Ello ha favorecido que el láser sea un instrumento ventajoso en el tratamiento de diversos estados patológicos ubicados en este territorio. Las indicaciones para el uso del láser se han consolidado más, particularmente por el desarrollo del foco pequeño. Así, alteraciones extensas que asientan en la mucosa pueden ser removidas casi perfectamente, dejando mínimas cicatrices. En este sentido, el tratamiento de los tumores benignos también puede beneficiarse de las ventajas mencionadas, según propugnan algunos autores (31, 32).
Correspondencia
Dr. Eduardo Chimenos Küstner
Vía Augusta, 124, 1.º, 3.ª
08006-BCN
E-mail: 1359eck@comb.es v
Bibliografía
1. Bagán JV, Vera F. Tumores benignos de la mucosa oral. En: Patología de la mucosa oral. Barcelona; Syntex Latino S. A., 1989; 59-68.
2. Bascones A, Llanes F. Tumores benignos de la mucosa bucal. En: Medicina Bucal. Tomo I. 2ª edición. Madrid, Ediciones Avances, 1991; 253-75.
3. García A, Somoza M, Gándara JM. Tumores benignos de la cavidad oral. En: Ceballos Salobreña A, Bullón Fernandéz P, Gándara Rey JM, Chimenos Küstner E, Blanco Carrión A, Martínez-Sahuquillo Márquez A, García García A. Medicina bucal práctica. Santiago de Compostela: Editorial Danú, 2000; 299-315.
4. Enzinger F, Weiss S. Tumores de tejidos blandos. Buenos Aires, Editorial Panamericana, 1985.
5. Wood NK, Goaz PW. Differential diagnosis of oral and maxillofacial lesions. St. Louis, Mosby, 1997.
6. González M, Gómez S, Ceñera J, Soler T, Pérez N. Queratoacantomas múltiples. Actas Dermosifilográficas 1999; 90: 245-9.
7. De Visher J, Van der Wal K, Blanken R, Willemse F. Treatment of gigant keratoacanthoma of the skin of the lower lip with intralesional methotrexate: a case report. J Oral Maxillofac Surg 2002; 60: 93-5.
8. Oles RD. Incidence and distribution of various connective tissues fibers in oral fibromas. Oral Surg Oral Med Oral Pathol 1968; 26: 487-96.
9. De Vicente C, Martín M, López-Arranz J. Asymptomatic epulis of the maxilla. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001; 91: 135-8.
10. Pick L, Bauer J. Dentistry and epilepsy. Der Nervenarzt 2001; 72: 946-9.
11. Ramírez A, Cervera S, Chimenos E. Agrandamientos gingivales inducidos por fármacos. Salud Rural 1999; 8: 79-100.
12. Collan Y, Rantha H, Vartio T, Perheentupa J, Raeste AM. Histochemical study of hereditary fibrous hyperplasia of the gingiva. Scand J Dent Res 1982; 90:20-8.
13. Epivatianos A, Markopoulos A, Papanayotou P. Benign tumors of adipose tissue of the oral cavity: A clinicopathologic study of 13 cases. J Oral Maxillofac Surg 2000; 58: 1113-7.
14. Hamakawa H, Hino H, Sumida T, Tanioka H. Infiltrating angiolipoma of the cheek: A case report and review of the literature. J Oral Maxillofacial Surg 2000; 58: 674-7.
15. Manganar A, Hammond H, Williams T. Intraosseous angiolipoma of the mandible: A case report and review of the literature. J Oral Maxillofac Surg 1994; 52: 767-9.
16. Honig PJ. Hemangiomas in oral cavity. Mayo Clinics Proceedings. Feb 1999; 155-8.
17. Fernández MA, Bagán JV, Lloria E, Milián MA, Pérez A. Lesiones radiolúcidas de los maxilares. Acta odontoestomatológica de implantes 1999; 7: 77-87.
18. Silverman RA. Hemangiomas and vascular malformations. Pediatr Clin North Am 1991; 38: 811-34.
19. Rumen F, Labetoulle M, Lautier–Frau M, Kirsch O, Patureau R, Cantalloube A et al. Sturge_Weber syndrome: Medical management of choroidal hemangiomas. J Fr Ophtalmol 2002; 25:399-403.
20. Sensi A, Abbasciano V, Balboni A, Levato F, Baricordi OR. Hereditary hemorragic telangiectasy. Tissue Antigens 1986; 28: 275-7.
21. Pfifle R, Baur D, Paulino A, Helman J. Schwannoma of the tongue: report of 2 cases. J Oral Maxillofac Surg 2001; 59: 802-4.
22. Zachariades N, Skoura C, Papageorgiou G, Chrissomali E. Giant ancient neurilemmoma of the cervical region: report of case. J Oral Maxillofac Surg 2001; 59: 668-72.
23. Lovato G, Bubnich F, Casseler F, Delre G, Comisso E. Progonoma of neuroectodermal melanotic tumor of infancy. Minerva Stomatol 1985; 34: 515-8.
24. Nakahira M, Nakatani H, Sawada S, Matsumoto S. Neurofibroma of the larynx in neurofibromatosis: preoperative computed tomography and magnetic resonance imaging. Arch Otolaryn Head and Neck Surg 2001; 127: 325-8.
25. Bekisz O, Darimont F, Rompen EH. Diffuse but unilateral gingival enlargement associated with von Recklinghausen neurofibromatosis: a case report. J Clin Periodontol 2000; 27: 361-5.
26. Sancho Álvarez A, Poncela Blanco M, Morais Pérez D, Martín Sigüenza G, Peral Martínez JI. Leiomioblastoma lingual. Acta Otorrinolaringol Esp 2001; 52: 0-3.
27. Wertheimer-Hatch L, Hatch-III G, Hatch K, Davis G, Kay-Blanchard D, Foster Jr. R, Skandalakis J. Tumors of the oral cavity and pharynx. World J Surg 2000; 24: 95-400.
28. Du Vivier A. Nevos. En: Du Vivier A. Atlas de dermatología clínica. Madrid: Mosby, 1998; 7.1-7.26.
29. Sheth SN, Gómez C, Josephson G. Pyogenic granuloma of the tongue. Archives Pediatric Adolesc Med 2001; 155: 1064-5.
30. Peláez Mata DJ, Álvarez Muñoz V, Fernández Jiménez I, Concha Torre A, García I, García Crespo JM, Teixidor de Otto JL. Tumor de células granulares. Épulis congénito. Rev Esp Pediat 1996; 52: 572-4.
31. Rudert H, Werner JA. CO2 Laser surgery for benign tumors of the oral cavity. Lasers in otorhinolaryngology, and in head and neck surgery, Adv Otorhinolaryngol 1995; 49:1 32-5.
32. Raulin C, Greve B, Hames S. The combined continous – wave/pulsed carbon dioxide laser for treatment of pyogenic granuloma. Arch Dermatol 2002; 38: 33-7.




